Índice
Índice
O metro da linha amarela que enche no Campo Grande para voltar a ter o espaço possível na Cidade Universitária. Os estudantes do secundário ou da faculdade que andam sozinhos ou em grupos, com cadernos e livros debaixo do braço ou mochilas pesadas que alteram a curvatura normal da posição às costas. O mais normal dos cidadãos, de calções e phones nos ouvidos. Um, dois, cinco, dez, muitos. Atletas de alta competição de saco ao ombro e cabelo ainda molhado do banho em passo apressado para o próximo compromisso. Utentes do hospital que andam de um lado para o outro a fazer tempo para a consulta ou a encontrar a melhor forma de regressar a casa depois dela.
Este é o cenário habitual na zona circundante ao Santa Maria. Num dia normal, num mês normal, num ano normal. Agora, esqueça tudo. O hospital que faz 67 anos em abril reformou-se. Para ficar mais ativo. De certa forma, para homenagear também — e entre tantos outros — Mário Veríssimo, o histórico enfermeiro massagista do Estrela da Amadora que passou por ali, pela Ortopedia, nos anos 70. Foi a primeira vítima mortal de Covid-19 no país.
Meteu papéis, envolveu filas mas esta reforma de Santa Maria tem tudo menos de descanso ou vida folgada. Pelo contrário. E mudou em duas semanas, as duas semanas mais compridas de pessoas que as sentem como se fossem dois anos, com o principal efeito a entroncar na receção do hospital, que passou de zona nobre de coração de todo o espaço para uma parte da área reservada apenas para Covid-19. Uma área que ainda na passada sexta-feira estava a ser (mais) assinalada no exterior, com cartazes maiores de fundo vermelho a indicar o trajeto para todos aqueles com suspeitas ou confirmações de infeção. Ali, naquela zona à direita de quem está a olhar de frente para aquele edifício sem fim, é o início de tudo aquilo que centenas de pessoas trabalham para não ser o fim.
A entrada da Urgência Central tem apenas um polícia à porta, sem qualquer equipamento especial de proteção. Vem entretanto cá fora um utente, que se encosta a um canto, puxa a máscara para baixo e fuma um cigarro.
(Nota didática importante para o leitor: aquela máscara, até pela forma como foi retirada, não devia voltar a ser usada. Neste caso, foi)
E chega um casal novo, na casa dos 30, com o rapaz apoiado na rapariga com a mão direita na barriga, onde sente dores, a andar de forma arrastada inclinado para a esquerda.

▲ No exterior do Hospital Santa Maria a farda normal dos profissionais passou a ser feita de máscara, luvas, fato completo e touca.
JOÃO PORFÍRIO/OBSERVADOR
Mais ao lado, na farmácia, a fila tem mais pessoas, todas de máscara, algumas de casaco no braço porque o sol se tornou quente. Aquele espaço costuma ter uma média de 500 pessoas por dia, mas até isso vai mudar, em parte porque a partir desta semana o Centro Hospitalar Universitário Lisboa Norte (CHULN) entregará de forma gratuita medicação em casa ao “maior número possível de doentes de patologias”.
– Oh pá, estás cá com uma fardamenta…
– Ah pois, sei que gostas da cor…
Quando chega ao nosso encontro, Carlos Neto, enfermeiro chefe da Urgência, vai olhando à volta para perceber se os novos cartazes da Covid-19 estão todos afixados quando era interpelado de forma carinhosa por uma pessoa do hospital que ia a passar. A seu lado está também Anabela Oliveira, assistente graduada sénior de medicina interna com funções de direção da Urgência Central desde 2016. Ambos com os óculos presos por uma fita ao pescoço.
“Quanto tempo? Tem de ser rápido…”, diz Anabela Oliveira, enquanto roda a cabeça para se aperceber do burburinho criado pela queda de uma senhora a uns dez metros, que é auxiliada quase de imediato por três pessoas. “Sabem que uma urgência é sempre dinâmica e a nossa urgência extravasa o espaço físico porque este espaço exterior aqui também nos pertence. Como veem, a imprevisibilidade é muito grande”, acrescenta, enquanto vai garantindo que está tudo bem com a senhora que vai subir a rampa para entrar no edifício central pelo piso 2, restrito a consultas de algumas especialidades e com uso obrigatório de máscara – fornecida à entrada por uma segurança com máscara, neste caso acrílica.
A vida destes profissionais tornou-se (ainda mais) uma maratona — aqui convinha ser mais um sprint de 100 ou 200 metros. Começamos pelo final, que devia ser a meta, mas aproveitamos o contexto, ali na zona ainda do exterior entre as tendas para Covid-19 e o edifício da Urgência Central: mudou alguma coisa? “Mudou, mudou”, responde Anabela Oliveira, já a acenar a cabeça enquanto ouvia a questão. “Num dia normal de urgência, tínhamos à volta de 500, 550 utentes. Por exemplo, à segunda-feira, que é o nosso pior dia da semana, tínhamos 600 doentes. Agora, desde que começou o surto epidémico, temos uma média de 200 ou 230 nos piores dias”.
Não se pense que deixou apenas de haver casos de cor azul ou verde. A incidência pode ser maior aí, mas baixou a todos os níveis, o que de certa forma até preocupa os responsáveis porque o pânico que a expressão Covid-19 cria não deve afastar quem precisa com urgência de cuidados. Mas daqui poderá sair mais uma lição didática para o futuro. “50% dos doentes, utentes que vinham ao nosso serviço de urgência, tinham prioridade pouco urgente ou não urgente no protocolo de Manchester. Por isso, não deviam vir à nossa urgência, que é polivalente. Espero que um dos ensinamentos que vá resultar desta situação de contingência seja essa de perceberem que a urgência tem como principal missão, nomeadamente a nossa, tratar os doentes muito urgentes e urgentes e não os pouco urgentes e não urgentes”, ressalva.

▲ Responsáveis mudaram colocação das tendas para criarem uma fase de pré-triagem Covid-19 que dá acesso ao interior do edifício
JOÃO PORFÍRIO/OBSERVADOR
Pode ser assim no futuro, voltamos ao presente, comparamos com o passado. Os profissionais de saúde recusam que a bata verde que usam seja o fato de um super-herói mas admitem que há hoje uma perceção distinta. “Só o facto de termos uma farda diferente do que era habitual e andarmos com uma máscara permanente faz alguma diferença, as pessoas têm certamente uma perspetiva diferente”, admite Carlos Neto. Não foi só isso que mudou. “Há dois meses, graças a Deus, não tínhamos de entrar ali. Hoje, temos. Neste momento entramos ali com um espírito de missão. Temos um objetivo, temos de enfrentar uma adversidade mundial e é atuar de forma a que se possa cuidar e tratar quem vem com a maior rapidez e com as maiores precauções e segurança possíveis. Dá outra perspetiva profissional, mantermos a segurança nossa e deles”, acrescenta.
O ali são as tendas castanhas com o símbolo da Cruz Vermelha. No início da pandemia estavam mais recuadas, lado a lado; agora, com a reconfiguração do espaço, agrupam-se para funcionarem como acesso ao edifício central de Santa Maria. Naquele espaço faz-se um pouco de tudo ligado com Covid-19, da pré-triagem aos testes, passando pela confirmação ou despistagem de casos. É ali, onde se encontram também dois pontos de alta rotação, que começa tudo. Para quem chega e para quem recebe, numa fase onde já passaram por ali centenas de pessoas (só ali podem fazer-se 150/200 testes por dia). Com sintomas, com suspeitas, com casos confirmados.
“Tudo isto é um tema em que ainda hoje penso diariamente, sobretudo nos momentos de maior solidão. Dá ideia que fomos reformatados. Tenho uma experiência de 30 anos e temos que ver o doente que era simples, agora numa outra perspetiva, totalmente diferente. O doente com queixas respiratórias, nesta fase de transmissão comunitária ativa, à partida é sempre um doente suspeito. E também o doente com outras patologias, como edema agudo do pulmão com doença pulmonar crónica. Podemos ter suspeita de infeção por SARS-CoV-2 e há um raciocínio, um algoritmo que temos de aplicar e que é totalmente diferente”, reflete Anabela Oliveira, dando exemplos práticos.
“Temos de prestar cuidados tendo sempre a perspetiva que vêm da comunidade, alguns vêm dos lares que podem estar infetados. Não deixamos de tratar adequadamente, mas impõem em nós uma abordagem diferente. Têm de ir por outros sítios; há abordagens terapêuticas que eram armas fundamentais, como a ventilação não invasiva, e que não chegam; para alguns destes doentes tivemos de mudar os circuitos. Há todo um novo abordar de doentes em ambiente de urgência”, prossegue a diretora da Urgência Central. “Com toda a conflitualidade que às vezes existe em ambiente de urgência, há um respeito acrescido. Nós somos os mesmos, estamos cá a fazer o nosso trabalho. Não mudámos. A nossa missão é tratar os doentes de forma adequada e não mudámos. Tivemos de nos adaptar mas é um trabalho nosso, a missão em relação à comunidade mantém-se a mesma”.
O profissional teve de reformatar-se, a pessoa teve de readaptar-se. Carlos Neto destaca por mais do que uma vez que o dia a dia se supera traçando prioridades. As duas peles continuam lá, a profissional e a pessoal/familiar. Na primeira, encontra “um trabalho de equipa brutal, uma entreajuda grande entre todas as disciplinas e a força de quem anda ali em prol de uma causa”. Essa é hoje a prioritária. Quando deixa a bata e precisa de descansar, já não tem problemas. “São alguns anos de experiência, estamos mais maduros, na idade e na vida profissional. Temos de perceber que há uma vida para além do portão da instituição. A partir dali, sou como os outros”, conta.
Com funções diferentes, o espírito de missão é igual em ambos. Diretor, chefe, profissional, são da mesma equipa. Ainda assim, e dentro de tudo o que mudou também na vida familiar de quem está na linha da frente, há ideias diferentes quando chega a altura de “desligar”. E ideias que se aconselham mas não se cumprem.
“Não consigo separar esses dois mundos, aquele que vivemos aqui e aquele que passa nas televisões, nas notícias. Estou inserido num sistema nacional, que está inserido num sistema mundial. Não podemos não perceber aquilo que nos rodeia. Somos uma aldeia global e temos de saber o que se passa na nossa aldeia. Seguramente que tudo tem limites e precisamos de ter um bocadinho para os nossos e para nós mesmos, para recuperar depressa. É muito importante no seio familiar uma comunicação entre pais e filhos para que todos percebam onde estamos inseridos e o que é preciso que todos possam contribuir para que as coisas funcionem”, destaca Carlos Neto.
“No meu caso, o meu filho é maior, sabe tudo sobre esta doença. As estatísticas, os números que são divulgados… Mas tudo isto ocupa-nos muitas horas, muitas horas. A pensar quase em exclusividade nos circuitos, nas equipas. Há generais, há soldados, mas todos estamos a trabalhar para o mesmo objetivo, com o mesmo papel importante. O que tenho recomendado aos meus é que estamos numa fase inicial, se calhar vamos ter dias piores e que por isso é importante que tentem ter descanso de qualidade. Ouvir as notícias do que se passa em Itália e Espanha pode não ser muito bom para a nossa saúde mental… Somos humanos. Recomendo que vejam filmes, que vejam séries, que leiam livros. Se faço isso? Não consigo… Tenho outras funções e responsabilidades. Mas gosto de ouvir música, de ler um livro. Pelo menos ouvir música faço sempre que tenho tempo” refere Anabela Oliveira.
“Vamos ser testados até ao limite mas faz parte do nosso património genético. Não fomos formados para lidar com uma pandemia, nada disto era esperado, ninguém estava preparado mas tivemos de nos adaptar a esta situação e foi rápido. Temos circuitos definidos, isso dá-me tranquilidade. Assim, é tratar os doentes e esperar que não se repliquem cenários como em Itália ou em Espanha. O overcrowding de doentes causa-nos apreensão, tira-me horas de sono mas temos de estar preparados esperando que não aconteça”, frisa a diretora da Urgência Central.”

▲ Carlos Neto é o enfermeiro chefe da Urgência. À noite, quando chega a casa, quer ver notícias e saber mais sobre a Covid-19 porque "somos uma aldeia global"
JOÃO PORFÍRIO/OBSERVADOR
E voltamos aos cenários de Itália e Espanha, hoje menos dramáticos entre o drama que é sempre contabilizar centenas de mortes e milhares de novos casos todos os dias (sim, é a este ponto que chegámos nesta pandemia). Ou mesmo os casos de França e sobretudo do Reino Unido, onde algumas políticas falharam algures na linha temporal até aos números em crescendo desta semana. Todos os responsáveis valorizam a evolução da curva em Portugal, todos os responsáveis pedem mais um esforço para que assim continue. Aqui, prepararam-se todos os cenários.
Os circuitos estão definidos, os planos de ampliação de zonas Covid-19 delineados, os meios humanos vão também sendo contados. Estará a máquina preparada para um repentino aumento substancial de casos?
“A nossa formação leva-nos para estar preparados… Vivemos muito entre a vida e a morte, estamos formatados para lidar com essas situações. A nossa Urgência e os profissionais que trabalham aqui estão habituados a ter esse overcrowding. Agora é diferente: uma infeção emergente, com tudo mudado no serviço de urgência. Às vezes no dia a dia pode haver alguns atritos porque nos causa tensão, mas há muita solidariedade, muita gente que voltou, voluntariamente, a dizer ‘Estou aqui, também quero colaborar e fazer parte desta missão’. Se houver aumento da afluência, temos de aumentar os recursos. Na urgência a imprevisibilidade é muito grande, até porque temos os outros doentes. Continuamos a ter o trauma, menos a sinistralidade rodoviária, continuamos a ter doentes com AVC, com enfarte agudo do miocárdio… Não podemos baixar o nível de cuidados em relação aos outros doentes”, sublinha Anabela Oliveira, falando de um cenário possível mas que quer apenas ponderar.
Conversa terminada, o regresso para “ali”. Aquele “ali” que não existia e que obrigou a reformatar um hospital de quase 70 anos que conhece hoje uma situação nova e com uma grau de imprevisibilidade que ainda agora assusta.
Corredores vazios, papelaria aberta e a mudança de “Miguel”
Parte azul para fora, parte branca para dentro, ajustar ao nariz pela parte da frente. Fazemos o mesmo trajeto do que qualquer caso suspeito ou confirmado de Covid-19 mas por cima, pelo piso 2 do edifício central, onde entram apenas utentes com consultas marcadas para as especialidades que não podem estar agora a funcionar pela base do teletrabalho (sendo que até essas têm esquemas de rotação também adaptados à pandemia). Entram de máscara, com instruções que nunca são demais para que não fique contaminada logo quando está a ser posta.
Logo à frente, junto à secretária do segurança, mais um grande cartaz encostado a uma coluna para que não haja mesmo nenhuma dúvida. “Distanciamento social, proteja-se a si e aos outros, mantenha-se em casa”.
Onde havia rebuliço, ouve-se um estranho silêncio com barulho de fundo – porque ainda assim há sempre aqui e ali uns sapatos que se ouvem nas zonas com chão de pedra, mais à antiga. Descendo as escadas e encontrando um ponto de referência, a principal entrada do Hospital de Santa Maria no piso 1 tem agora um contraplacado novo que faz parte da reorganização orgânica feita para a criação dos circuitos Covid-19 agora existentes. A papelaria, essa, ainda está aberta. Com jornais, com tabaco, com tudo menos pessoas. Hoje são poucas as pessoas que ali vão, quase nenhumas a comparar com o fluxo habitual. Mas ainda há pessoas. E o espaço está aberto.
Os 500 utentes passaram para menos de metade, 200. E até podiam ser menos porque existe sempre um receio por parte dos doentes crónicos de contraírem Covid-19. Esse é o receio de especialistas de outras áreas: que o medo do novo coronavírus faça com que as pessoas não se desloquem para receber os cuidados que são mesmo necessários.

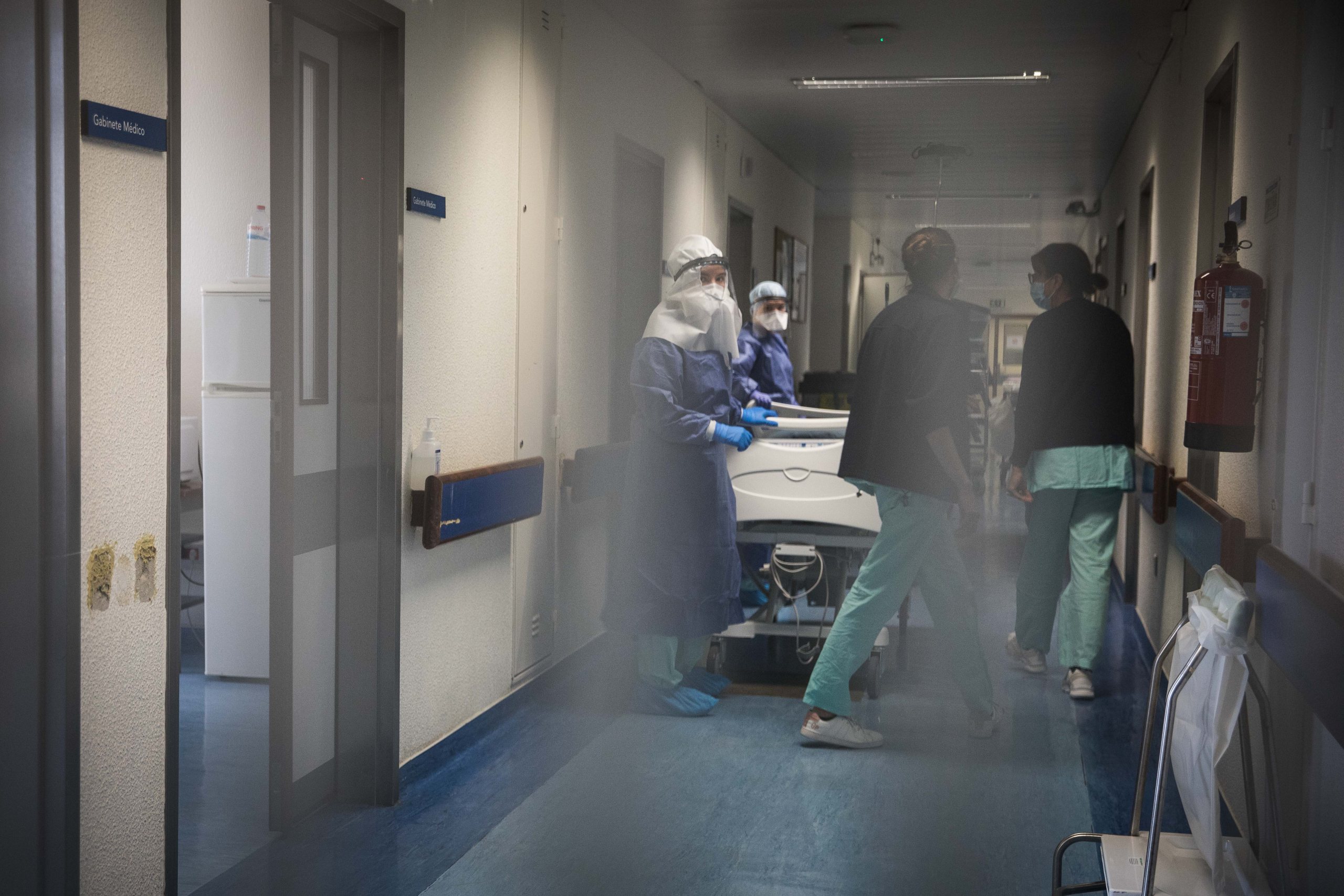

▲ Medicina 2 tem cerca de 60 camas para doentes internados com Covid-19, que poderão seguir pelo corredor contínuo até aos Cuidados Intensivos em caso de necessidade
JOÃO PORFÍRIO/OBSERVADOR
Subir a rampa, descer escadas, andar em frente, virar à direita, seguir o corredor, virar à direita, subir escadas. O caminho é fácil de decorar, o complicado é perceber como tudo mudou num lapso tão curto de tempo. Ali, na zona de Medicina 2 com a devida separação, estão as unidades de internamento para casos suspeitos (cerca de 20 camas, sendo que existe já um outro espaço com a mesma capacidade na Medicina 1) e para casos confirmados. São ao todo três setores num total de cerca de 60 camas, num espaço onde trabalham equipas de mais 15 pessoas que se vão revezando já com o cansaço acumulado a fazer-se sentir com trajetos definidos entre zonas limpas e “sujas” que obrigaram a uma reconfiguração gradual e planeada, incluindo salas onde eram guardados antes materiais.
Foi ali, na manhã de sexta-feira, a meio da conversa com os dois coordenadores da Unidade de Internamento de Contingência da Infeção Viral Emergente do Centro Hospitalar Universitário Lisboa Norte, Sandra Braz e Fábio Cota Medeiros, que o caso de “Miguel” se agravou. Os médicos nunca tinham visto antes imagens como aquelas que surgem agora nos raios-x aos pulmões a infetados com Covid-19. Em muitos casos, nem sequer estão habituados à nova forma de lidar com os doentes. Mais mecanizada, mais rápida, mais limitativa no número de pessoas que têm acesso às salas, mais “protegida” por todo o equipamento de proteção individual que envolve. Os valores de cada doente são apontados em folhas ou ditos por walkie talkie para quem está do outro lado da linha vermelha e branca no chão que delimita territórios, evitando-se possíveis contágios com coisas tão simples como um bloco.
Contudo, os valores mudam. Mudam com o condão de fazerem com que o doente agarre nos seus pertences e faça o trajeto oposto ao que fizemos até aqui rumo à saída do hospital. Mudam de uma forma inesperada que obriga a outro tipo de cuidados. Ao fundo do corredor, aquela é a porta que ninguém gosta de abrir mas que todos gostam de ver a abrir-se: a que dá acesso ou a que vem da Unidade dos Cuidados Intensivos. E é por ali que “Miguel” terá de seguir para ter um reforço em termos médicos e tecnológicos para debelar o problema que mudou tudo e todos.
Dos dez “mandamentos” para vestir o EPI ao significado de um ventilador
Voltamos a fazer o trajeto inverso. Descemos até ao piso 1, onde um casal mais idoso vai saindo devagarinho da sua consulta no Centro de Ambulatório e Hospital de Dia de hematologia, imuno-alergologia, endocrinologia e reumatologia, seguimos pelos mesmos corredores mas fazemos agora um corte para a esquerda. Pelo vidro vê-se aquele espaço da Faculdade, por norma muito frequentado. Por ali passa agora apenas uma pessoa. Naquela porta à direita está uma das zonas de Cuidados Intensivos preparadas para doentes infetados com Covid-19.
O penso na cana do nariz do enfermeiro Ricardo Alves conta uma história que já antes vimos. Aliás, é a imagem em forma de marca que conta o que mil palavras dificilmente conseguiriam. Até porque, ao mesmo tempo, aqueles vincos dos elásticos da máscara que faz parte do equipamento de proteção individual são bem visíveis na cara de uma outra profissional acabada de sair dos Cuidados Intensivos. Há túnicas, batas, óculos, toucas e luvas mas são as marcas do respirador FFP2 que definem outra das dificuldades. Definem, literalmente. Os “mandamentos” que estão afixados na parede, e que envolvem duas paragens para higienização das mãos pelo meio, são conhecidos de trás para a frente. Ainda assim, Ricardo Alves não deixa de confirmar se todos os pontos foram cumpridos.
Colocação de Kit Cuidados Básicos COVID-19 (procedimentos não geradores de aerossóis)
- Retirar adornos e apanhar o cabelo
- Colocar túnica e calças descartáveis
- Colocar cobre sapatos (opcional)
- Higienizar as mãos
- Colocar bata
- Colocar respirador FFP2 (nota: testar o ajuste facial do respirador de partículas FFP2)
- Colocar óculos
- Colocar touca (opcional)
- Higienizar as mãos
- Colocar luvas (por cima do punho da bata)
Nesta zona está aquilo que se designa por zona verde, onde encontramos João Miguel Ribeiro, diretor do serviço de Medicina Intensiva do Santa Maria. Do lado direito, uma primeira porta com mais do que um aviso com a palavra Stop e a devida explicação: “Zona amarela, proibida a entrada sem EPI [Equipamento de Proteção Individual]”. E outra obrigatoriedade: “Nunca abrir esta porta quando a porta da zona vermelha estiver aberta”. A zona vermelha está a meia dúzia de passos daquela entrada. É ali que estão internados alguns dos infetados com Covid-19.

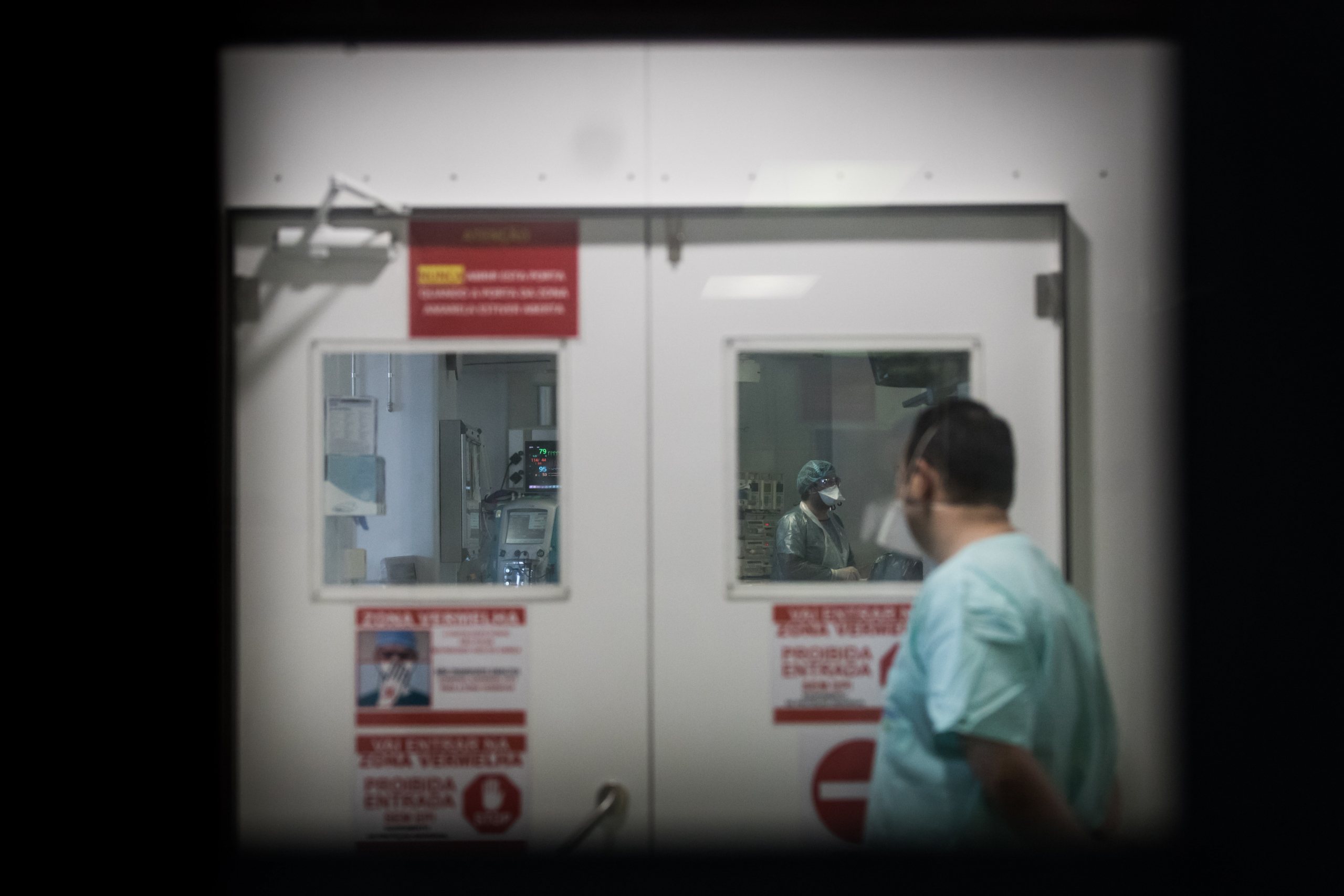


▲ As marcas do equipamento de proteção individual são bem visíveis no enfermeiro Ricardo Alves, que segue à risca todas as indicações afixadas na parede
JOÃO PORFÍRIO/OBSERVADOR
“Julgo que em Portugal estamos a reproduzir o que aconteceu em todo o mundo. Há uma resposta que é um bocadinho reativa. Não é uma resposta completamente programada e o trabalho teve que ser muito acelerado”, destaca João Miguel Ribeiro. Também aqui, na UCI, tudo mudou em menos de duas semanas depois de ter sido confirmado o primeiro caso positivo em Portugal, entre 3 e 4 de março. Do trabalho à própria vida pessoal.
O Hospital de Santa Maria tinha em funcionamento cinco unidades de Cuidados Intensivos com um total de 44 camas, mas continua a crescer de forma progressiva (como mais tarde poderíamos assistir, com a devida explicação de como é muito mais do que “o ventilador” – mas já lá iremos). Na zona de consultas de otorrinolaringologia, por exemplo, já estavam preparadas mais três camas para quando houvesse essa necessidade. Onde nos encontramos, no piso 1, são 11. “Neste momento, nesta fase integrada, definimos a assunção de oito unidades de internamento”, explica. Com o acompanhamento não só de profissionais como de meios.
“Com a Covid-19, e em poucas horas, os doentes passam de uma condição clínica em que por exemplo identificam a necessidade de vir ao hospital para evoluírem para uma dependência de intervenções da medicina intensiva. Foi por isso que, conhecendo esse comportamento da doença, estabelecemos um processo que visa a identificação e a sinalização atempada desses doentes. Quando os doentes chegam a um determinado patamar de gravidade, e o patamar de gravidade avalia-se por vários sinais – talvez o mais sensível seja a dificuldade respiratória e a necessidade crescente de aumento de oxigénio– e se acharmos que efetivamente o doente precisa dos nossos cuidados, inicia o percurso assistencial na dependência da medicina intensiva”, ressalva.
“Do ponto de vista do circuito assistencial, temos definidos aquilo que chamamos de interfaces. Há um plano, um sistema, um processo organizado de referenciação dos doentes em função da apreciação que em cada área do hospital, por exemplo na urgência, numa enfermaria de medicina, é feita da gravidade do doente. Se um doente começar a desenvolver uma insuficiência respiratória progressiva, com uma dependência cada vez maior de oxigénio, há um patamar a partir do qual os médicos que estão ou na enfermaria ou na urgência nos contactam e nós obviamente damos o nosso parecer. Isso é um sistema que visa basicamente identificar mais precocemente os doentes que estão a progredir para uma condição clínica que possa efetivamente precisar dos nossos cuidados mais diferenciados e com maior capacidade de intervenção”, acrescenta João Miguel Ribeiro.
Mas, afinal, o que tem a Covid-19 de diferente? E o que mexe com os Cuidados Intensivos?
“Com esta patologia em concreto, a comunidade até está a despertar para o interesse e a relevância da medicina intensiva. Mas a medicina intensiva já existia e existe nos hospitais, tem uma lógica de funcionamento e resposta que é muito aquela a que estamos agora a assistir. Diferenças da Covid-19? Afeta num curto período de tempo muito mais doentes, e portanto satura a nossa capacidade de resposta, e tem particularidades clínicas que obrigam a um modelo de resposta assistencial, médico, diferente daquele que é necessário noutro tipo de doenças”.
Tudo está interligado nesta pandemia. Às vezes parece quase um puzzle. E é pelo isolamento das pessoas no estado de emergência que não faltam peças nos Cuidados Intensivos, porque permite evitar uma saturação do sistema como já aconteceu em países próximos como Espanha ou Itália. “Estipulámos numa primeira fase integrada a adoção de cerca de 90 camas de medicina intensiva. Que não é o limite”, explica o diretor do serviço de Medicina Intensiva. “A curva tranquiliza o sistema e os hospitais ainda não estão em saturação de recursos, mas temos de antecipar que ainda estamos numa fase relativamente inicial do impacto da doença no nosso país”, acrescenta. Entretanto, esse número deverá passar já as 100 unidades a breve prazo, na linha de crescimento gradual do serviço.
Estávamos a chegar à parte onde a palavra mais ligada à medicina intensiva saltaria para tema de conversa. Qual é a importância de um ventilador? Há falta de ventiladores? Quantos ventiladores existem? “Parece que a medicina intensiva se resume à existência e à alocação de um ventilador. Isso é completamente ilusório…”, atira.
“O ventilador é uma ferramenta tecnológica essencial. Óbvio. Não há camas de cuidados intensivos que tenham capacidade para assistir doentes que tenham qualquer tipo de expressão de falência de órgão que não tenha um ventilador. Portanto, as camas de cuidados intensivos, aquilo que nós em termos até de normativo internacional, classificamos como camas de nível 3, têm de estar totalmente equipadas, e o ventilador é um desses equipamentos. É uma noção importante de desconstruir. Existe a ideia de que, desde que exista um ventilador, o doente pode ser tratado de forma efetiva e com absoluta segurança. Não é assim. A acompanhar tem de existir uma estrutura tecnológica processual, organizativa, que é muito complexa”, defende.

▲ João Miguel Ribeiro, diretor do serviço de Medicina Intensiva que tem vindo a ganhar espaço noutras áreas do hospital
JOÃO PORFÍRIO/OBSERVADOR
Sistemas complexos de monitorização de sinais vitais. Sistemas de monitorização do estado neurológico. Sistemas de monitorização da condição cardiovascular/ cardiocirculatória/ emodinâmica. Uma cama articulada com colchões que façam gestão de pressões alternas para evitar feridas (o que aumenta as infeções e vai comprometer a evolução clínica do doente). João Miguel Ribeiro vai detalhando tudo aquilo que mostraria mais tarde in loco e que define como o material essencial nos Cuidados Intensivos – agradecendo por mais do que uma vez as boas intenções de todos, no Estado e entre privados, na ajuda a reforçar as unidades com ventiladores, ao mesmo tempo que vai fazendo comparações com outros países perante “uma linha de base que é muito insuficiente”.
Por razões imprevisíveis e indesejáveis, ganhou-se até uma outra noção do verdadeiro parque tecnológico do SNS. “Hoje há essa ideia real. Estamos a fazer esse trabalho porque fomos obrigados a fazer esse trabalho. Mas esta devia ser uma discussão importante para ter, fora deste ambiente de Covid-19 que o país atravessa”, ressalva.
Três quartos prontos a estrear e o arco-irís pendurado na zona que recusa perder cor
“Se comparar hoje a minha vida com aquela que tinha há dois meses, há quase uma inversão em imensas áreas. Fui obrigado a esquecer aquilo que era a minha vida, e que no fundo eram as minhas expectativas. Pelo exercício da responsabilidade, foi tudo reconfigurado em termos pessoais. Em termos profissionais, houve muita coisa suspensa por uma reconfiguração que implica um modelo completamente novo”, explica João Miguel Ribeiro, antes de falar também daquilo que considera ser “um aspeto fundamental que nunca deve ser esquecido por ninguém”.
“Deve haver sempre a salvaguarda daquilo que em cada um de nós nos permite estar bem connosco e com a vida. Nós todos temos um género de contrato com o mundo exterior e que passa por várias dimensões. Pelas dimensões afetivas, emocionais, relacionamentos familiares que temos, culturais, intelectuais, espirituais. É fundamental que não percamos isto. Não só os profissionais de saúde, todos. Que não percamos a noção daquilo que é de facto essencial e que nos caracteriza a cada um de nós como seres individuais.”
Já é hora de almoço. Para o diretor do serviço de Medicina Intensiva é só mais uma hora – até porque um café ou um chocolate ajuda a disfarçar um espaço que o trabalho lhe foi retirando. À saída da porta do elevador encontra-se uma máquina que já está a meio gás, com algumas garrafas de água, sumos e aqueles aperitivos que só servem para enganar a fome. Estamos perto da zona de consultas de otorrinolaringologia, entretanto convertida em mais uma unidade de Cuidados Intensivos, com três camas. E ali ao lado, como se percebe pelo barulho atrás daquela placa branca, outro espaço está também a ser já reformulado com o mesmo propósito. Age-se. Evita-se reagir.
“Desculpe doutor, até nisto também me estou a adaptar”. O chão está a ser desinfetado mas a esfregona com dois lados que tem de ser espremida de uma determinada forma no apoio do balde ainda é nova. “Ainda não acertei bem com isto”. Ainda com o chão meio húmido, e com um pi-pi-pi-pi-pi-pi-pi-pi-pi de 20 em 20 segundos, entramos no espaço que está pronto a estrear. Os quartos, por serem uma adaptação, são maiores do que é normal. E têm só uma cama por divisão. Para um leigo, até parece fácil. Mas esconde mais especificidades do que se pensa.

▲ O exemplo de um quarto para Cuidados Intensivos pronto a estrear, montado na zona de consultas de otorrinolaringologia
JOÃO PORFÍRIO/OBSERVADOR
“Portanto, aqui são as famosas linhas, penso que já devem ter várias descrições”, diz João Miguel Ribeiro. “E já sabem: áreas verdes dá para circular, não há doentes internados”, acrescenta antes de detalhar o que é uma área de Cuidados Intensivos. “A UCI não pode ter componentes de madeira porque é mais difícil de desinfetar do que por exemplo estruturas fenólicas, plastificadas. Depois, têm de estar devidamente climatizadas para conforto e higiene hospitalar, a UCI não pode funcionar sem uma climatização definida. Porquê? Porque estão vários aparelhos a dissipar calor e muitos fármacos só são estáveis até aos 23º”, vai detalhando antes de entrar no regime de pressões atmosféricas, que neste caso deve ser um espaço com pressão negativa.
“Depois aqui temos a tal unidade integrada. Olhando para ali, nem se percebe bem onde está o ventilador… Temos o sistema de monitorização de sinais vitais, este computador que capta toda a informação e onde se consultam dados, temos sistemas de captura de sinais vitais se for preciso sair para algum lado, temos de pôr aqui um sistema de diálise. Depois há estas saídas infusoras, os fármacos têm de ser administrados de forma controlada e para isso é preciso tecnologia. Estamos ali a falar de uma estação que é a gaveta onde encaixam aqueles quatro módulos. Tudo junto custa quase 12 mil euros, quase tanto como um ventilador…”. De novo, o ventilador, essa peça que faz parte de uma máquina mais complexa do que se possa pensar.
A meio da conversa, uma torneira de água na sala de médicos e enfermeiros dispara sozinha. Do nada, foi acionada. O ideal era mesmo que não fosse utilizada tão cedo. Seja ou não necessária, está ali. Uns segundos depois, desliga-se. E o dia, ou os dias, em que voltará a ligar-se vai depender muito da evolução da pandemia no país.
De polo preto, bata branca e a inevitável máscara, João Miguel Ribeiro conduz-nos para uma outra área onde estão os Cuidados Intensivos, neste caso no piso 2. O tal piso 2 com corredor comum separado por algumas portas que vai dar à zona dos doentes internados. Descontraído, de mãos nos bolsos mas já a olhar para as horas pelo relógio do telemóvel que leva no bolso da bata, o diretor de Medicina Intensiva sabe que lidera a área com a maior taxa de mortalidade mas reforça, por mais do que uma vez, a mesma frase: “Quanto melhor equipados estivermos, mais capacidade teremos para dar segurança aos doentes. E não há nada que os doentes queiram mais do que entrarem num hospital e sentirem-se seguros”.
A passagem de um doente dos internados para os Cuidados Intensivos de maca, “Miguel”, obriga a um compasso de espera de alguns minutos. Basta esse trajeto para que tudo pare naquele percurso até que o chão seja desinfetado. Mais tarde, três assistentes desinfetam também as paredes e restantes áreas. E estamos numa zona “verde”.
Mais uma vez entramos numa área com linhas que delimitam a presença ou não de infetados – e com isso quem, quando, como e porquê se pode passar. Mas aqui, como em mais nenhum dos pontos da área Covid-19, reforça-se que aquela linha não tem de ser um final. Aliás, todos querem que seja um novo início. É essa confiança que se nota na Sala de Trabalho de Enfermagem. Ali pode ver-se alento num enorme cartaz com fotografias com médicos e enfermeiras, três maiores do que as outras. Ali pode sentir-se esperança num arco-irís de pano que está afixado num placard de cortiça. Entre zonas de secretaria e muitos dossiers com processos que enchem as estantes, são aqueles dois elementos que dão cor ao local que alguns pintam de negro e onde ninguém quer chegar.
Aqui existe uma outra cábula na altura de vestir o equipamento de proteção individual: um desenho a caneta de como se deve entrar no interior dos Cuidados Intensivos. Se alguma daquelas linhas do cartaz de dez pontos saltar, há sempre a imagem para servir de despertador. Um dos médicos que se prepara para passar a linha vermelha rasga de forma inadvertida e retoma todo o processo. Outra médica, já de cabelo apanhado, fala com a enfermeira chefe Maria do Céu Rocha sobre todos os dados recolhidos anteriormente, colocados de forma organizada em cada um dos processos. “Já fizemos tudo, já está tudo pronto”. São 30 os enfermeiros que trabalham aqui, num horário de 12 horas por dia. Não é fácil. Os intensivistas fazem 24 horas de quatro em quatro dias mas a margem pode passar para as 72 horas.


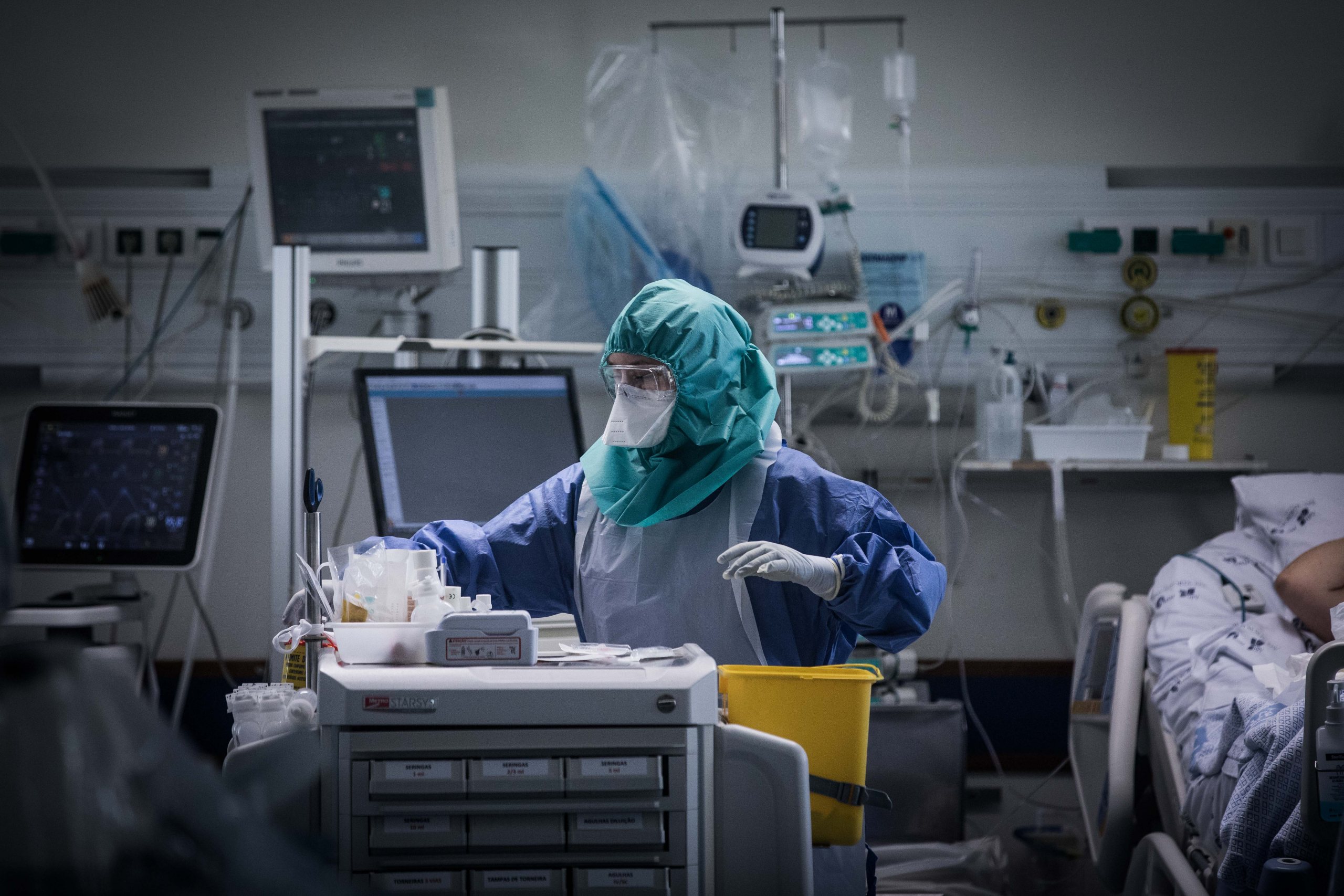
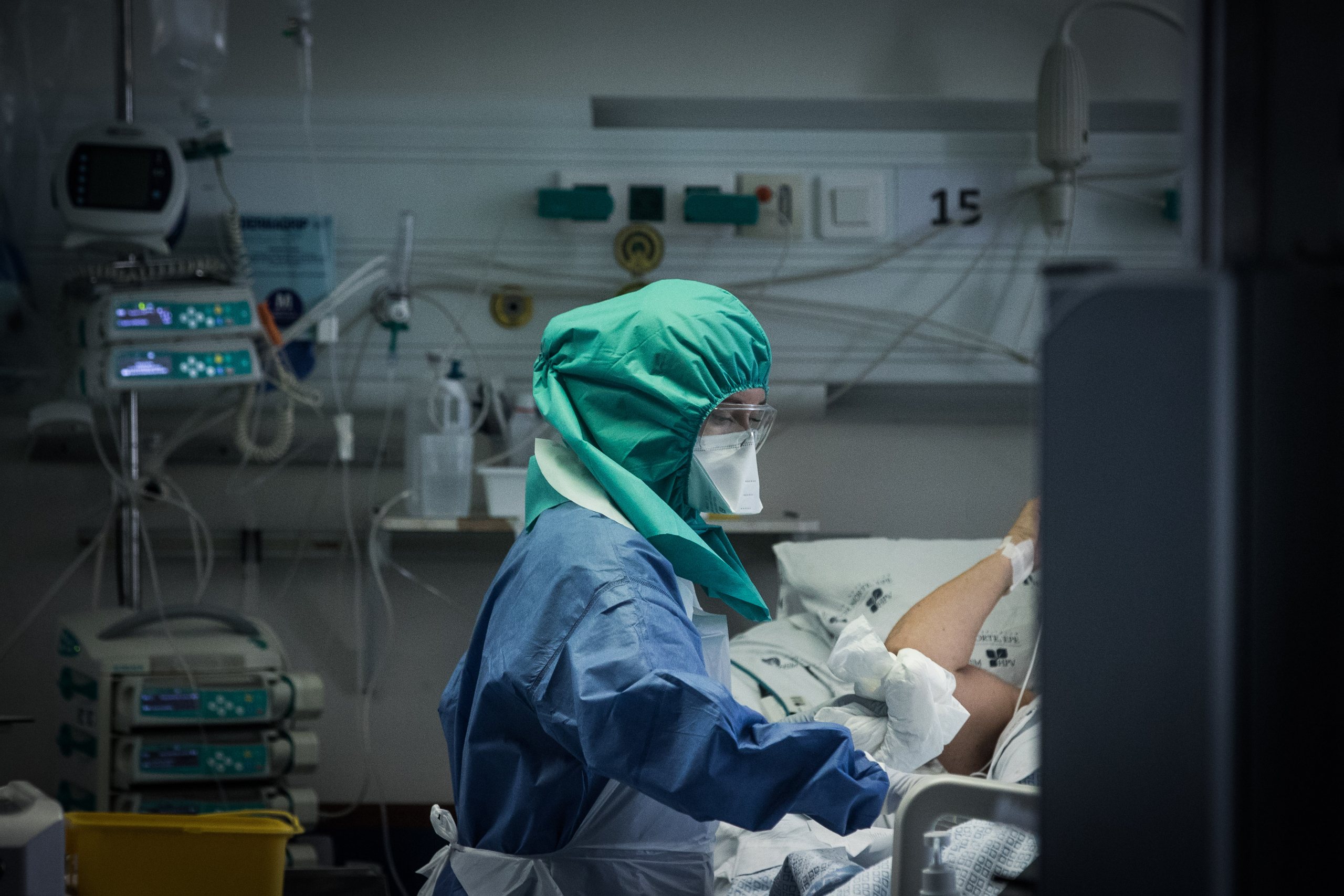
▲ Esta é uma das zonas com Cuidados Intensivos para doentes com Covid-19, onde só entram os profissionais necessários e devidamente equipados
JOÃO PORFÍRIO/OBSERVADOR
Ali as visitas sempre foram reservadas, limitadas a uma pessoa e num horário definido consoante as necessidades do próprio serviço. Hoje, não existem. Mas mais do que é normal, também pelo alarme social criado pela pandemia da Covid-19, as famílias querem saber o que se passa, conhecer os pormenores, perceber a evolução. A zona mais sensível do Hospital de Santa Maria, aquela que se torna também a mais desgastante para quem aqui trabalha, não quer ser vista como um fim. Não pinta cenários coloridos mas recusa ser resumida à linha vermelha que pode esconder o negro por baixo. É mais do que isso. Tudo é vivido com intensidade, ainda para mais numa luta que de quando em vez apanha um adversário ainda desconhecido. Quando “Miguel” voltar ao internamento, será uma vitória. Não é ‘se’ voltar ao internamento, é ‘quando’ voltar ao internamento.
Ali continua também o primeiro paciente de Covid-19 que deu entrada em Santa Maria, mais de 20 dias depois. Sempre a resistir, quase um mês. De certa forma, a servir como um símbolo de resistência. E de esperança.
De volta ao ponto de partida, as tendas da pré-triagem que iniciam todo o processo têm agora três pessoas em fila (à devida distância). Abel, mais novo, na casa dos 40, é chamado. Além da máscara, leva consigo um papel para a realização do teste. Atrás, um casal com mais idade aguarda a sua vez mas apenas um acaba nessa altura por entrar para evitar qualquer risco desnecessário de infeção. Entretanto chega a ambulância dos Bombeiros de Carnaxide, com dois profissionais devidamente vestidos com o equipamento de proteção individual. Fatos completos azuis escuros, máscara branca, luvas azuis claras, plástico à volta do calçado. Um desloca-se à zona da Urgência Central, traz um papel e entra numa porta lateral das tendas ali colocadas em série, o outro começa a virar para que a abertura das portas de trás permita uma entrada direta para a área Covid-19.
Já existem entretanto mais cartazes a indicar o trajeto para ali desde o início da entrada de Santa Maria. Tudo a vermelho, com letras brancas. À beira de cumprir 67 anos, o hospital nunca esteve tão ativo nem mudou tanto como agora mas está preparado para alterar ainda mais e mais, num plano estruturado para ir crescendo de forma faseada. Se será ou não necessário novas e melhores zonas, a pergunta é transversal e a resposta depende de todos. Estes profissionais “nunca mudam”. “Somos os mesmos, estamos cá a fazer o nosso trabalho”, dizem.