Índice
Índice
Três meses. Em apenas três meses a tratar de doentes numa das unidades de cuidados intensivos criadas no Hospital dos Covões, parte do Centro Hospitalar Universitário de Coimbra (CHUC) para receber as vítimas da pandemia, Maria Loureiro, enfermeira de reabilitação, já viu morrer sete pessoas. “Sete pessoas que estavam mais comigo, obviamente e infelizmente, os números são superiores a isto”, retifica em entrevista ao Observador, para logo depois garantir: “Sei o nome da maioria delas”.
Parte da equipa da unidade de cuidados intensivos do serviço de Cirurgia Cardiotorácica e de Transplantação de Órgãos Torácicos do CHUC, Maria Loureiro, de 37 anos, não estava habituada a viver naquele a que chama “limbo”, sempre entre a vida e a morte. Muito menos a servir de ponte entre pacientes em estado crítico e as suas famílias, nos momentos que antecedem o desfecho mais comum nas UCI quando a doença é a Covid-19: indução de coma e ventilação. “Sendo possível, a pessoa fala sempre com o familiar que lhe diz mais ou que naquele momento é a pessoa com quem precisa de falar. Já ouvi de tudo nessas conversas, desde ‘o meu pin do cartão é x y e z’; a ‘se precisares de ir buscar dinheiro está na caixa não sei quê’; ou ‘olha, não quero que seja a tua mãe a ouvir as minhas últimas palavras, portanto peço-te que tomes conta dela'”, revela.
Provavelmente tanto como o cansaço físico imposto pelas 50 horas que agora é normal fazer por semana, pesam-lhe estes momentos, os pacientes que vai perdendo e os doentes cada vez mais jovens que vão ocupando as camas da unidade — como a colega enfermeira, exatamente da mesma idade e sem doenças associadas, que foi admitida na passagem de ano e acabou a ter de ser entubada. “O impacto da pandemia nos profissionais de saúde não é só enquanto lá estamos, é também quando vimos para casa”, reconhece a profissional de saúde, que também é mãe e lamenta o impacto que a pandemia tem em todas as dimensões da sua vida. “Até a paciência para os nossos filhos não é a mesma que era antes da pandemia. A sobrecarga de horas, o convivermos com o stress, o convivermos com a iminência da vida e da morte, o querermos apaziguar o sofrimento físico e psicológico de quem é alvo dos nossos cuidados — por muito que se tente chegar a casa e esquecer, isso vem connosco. É óbvio que não sou a mesma mãe paciente e tolerante que era há uns meses.”

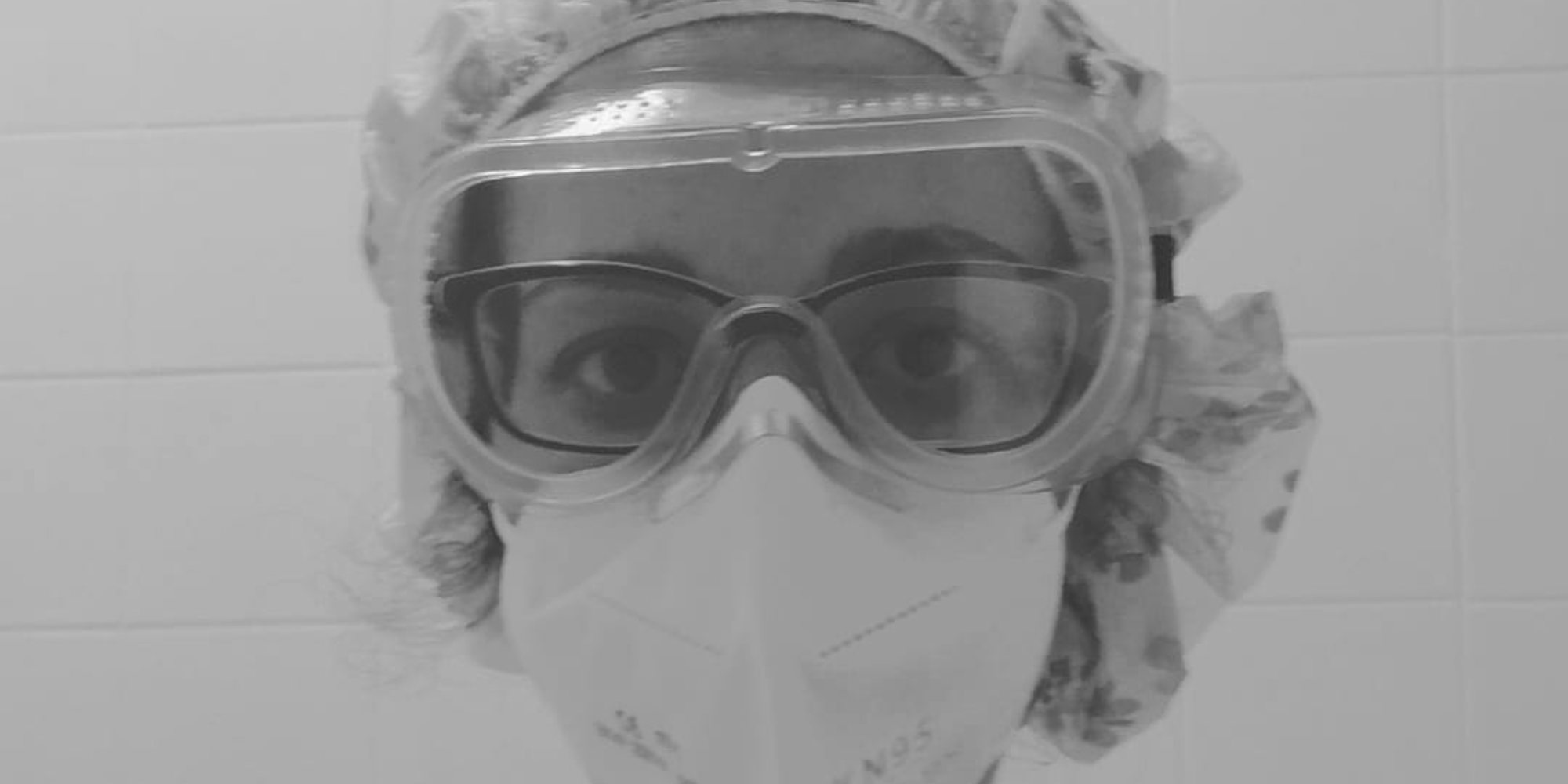
▲ Maria Loureiro é enfermeira de reabilitação no Centro Hospitalar Universitário de Coimbra. Foi mobilizada para os cuidados intensivos Covid em novembro
No início da pandemia, os doentes Covid estavam concentrados no polo do Hospital dos Covões, mas entretanto o polo do Hospital da Universidade de Coimbra, onde trabalha, também passou a receber estes casos. Há quanto tempo é que está a tratar doentes Covid?
Desde novembro, fui mobilizada do serviço de Cirurgia Cardiotorácica para a unidade de cuidados intensivos Covid do Hospital geral, portanto ainda continuo naquele que foi o primeiro espaço a abrir para doentes Covid, nos Covões, que está agora em exclusivo para doentes Covid.
O que é que isso significa? Como é que um hospital inteiro está em exclusivo para doentes Covid?
Significa que ao contrário da primeira vaga, que teve um impacto ainda algo controlado em Coimbra, desta vez o descontrolo da propagação do vírus foi enorme, com tudo o que isso implica para as pessoas e para a sua saúde. Às vezes brincamos a contar o número de ambulâncias que estão a chegar, a tentar perceber quantas pessoas vão ter necessidade de internamento. Ver, todos os dias, serviços que ontem não eram e hoje já são Covid; ver equipas a terem de se reestruturar, os circuitos a terem que se renovar, é algo que parece… Parece que vivemos num sonho, parece que não é bem real. Então ontem eram 20 camas, passaram a 40, depois a 60, e mesmo assim parece que não chegam. Viver isto e ver a transformação de um hospital que tinha um conjunto de áreas de especialidade, que davam resposta a necessidades de cuidados específicos, a acontecer, e mesmo assim parecer que nunca é suficiente, a determinada altura foi quase assustador para quem lá estava. Todos os dias aquela ansiedade: “Será que temos que chegue? Vai-se transformar mais? Hoje foi a enfermaria que era de Medicina que se transformou em Covid”. Todos os dias temos acesso àquilo que é a transformação e conversão de serviços e ficamos a questionar: “Será que vai chegar ou será que vamos ter de continuar?”
Ouça aqui a entrevista na íntegra.
Nunca houve, até agora, um momento em que não tivesse chegado? Nunca houve ninguém que não tivesse tido lugar?
Não sentimos isso, a atitude de todos tem sido realmente nobre, porque a instituição funciona mais do que nunca numa organização total, em que estamos todos para. “Ah, já só temos três vagas”, mas de repente há a possibilidade de abrir mais um contexto e todas as equipas se prepararam para se reorganizam, então já temos mais 20 vagas.
E isso faz-se em quanto tempo? Em quanto tempo é possível fazer essa reinvenção de camas?
A questão não é em quanto tempo é possível, é quanto tempo temos para. Temos tido de transformar os serviços em 24 horas. As pessoas precisam, portanto nós não temos horas. Se têm de nascer mais camas ou se tem de se transformar um serviço em 24 horas, estamos lá o tempo que for necessário para garantir os circuitos, os materiais, e as equipas. Tem havido uma acumulação de horas enormes para todos, mas pelo menos temos a sensação — e penso que é a realidade que vivemos — de que temos conseguido dar às pessoas o lugar de que elas precisam para ser cuidadas.
“É óbvio que não sou a mesma mãe paciente e tolerante que era há uns meses”
Portanto, não é como se não tivessem horas, como dizia, vocês têm é horas demais. Há quanto tempo não tem uma folga? Há quanto tempo não tem férias? Quantas horas está a fazer em média?
Estou a fazer, em média, 50 horas por semana, sendo que tive folga ontem [domingo], porque em casa não sou a única profissional de saúde e porque tivemos de nos reajustar, porque também temos filhos para cuidar. A minha folga foi ontem, para poder ser a mãesitter e para garantir que a minha filha tem quem cuide dela, porque esse fator humano também tem de ser tido em conta. Nós somos profissionais, nós estamos para cuidar dos outros, mas também temos de cuidar dos nossos.
E esse equilíbrio — que para as pessoas que não trabalham na linha da frente já é difícil —, para quem cuida de doentes e tem de fazer turnos de 24 horas, presumo que seja muito mais difícil de alcançar, não é?
Sim, não é fácil. Digamos que, em casal, tivemos de tomar decisões e optámos por não entregar a nossa filha aos nossos pais, por segurança deles. Apesar de tantos estudos que surgem, temos de questionar a cadeia de transmissão e de estarmos conscientes de que pode ser a criança de 4 anos a infetar o avô com 70, que depois pode precisar de cuidados hospitalares. O nosso entendimento foi que teríamos de ser nós a gerir-nos, só que nós também não estamos iguais ao que estávamos antes da pandemia. Até a paciência para os nossos filhos não é a mesma. A sobrecarga de horas, o convivermos com o stress, o convivermos com a iminência da vida e da morte, o querermos apaziguar o sofrimento físico e psicológico de quem é alvo dos nossos cuidados — por muito que se tente chegar a casa e esquecer, isso vem connosco. É óbvio que não sou a mesma mãe paciente e tolerante que era há uns meses. Além da questão da gestão do tempo, é a questão da gestão emocional, e o equilíbrio nem sempre é muito fácil. E de repente damo-nos conta disso: “A minha filha fazia exatamente a mesma coisa há 10 meses e eu não ficava stressada, agora fico porquê?”. Porque o impacto da pandemia nos profissionais de saúde não é só enquanto lá estamos, é também quando vimos para casa.
E não é só uma questão mecânica, daquilo que têm de fazer, é tudo aquilo que trazem convosco, das pessoas que estão a tratar. Há algum dia, momento ou pessoa que a tenha deixado mais devastada?
Sim, uma colega. Da minha idade. Felizmente o percurso foi de sucesso, e ela está bem. É uma enfermeira, com 37 anos como eu, temos diferença de uma semana, que entrou para os cuidados intensivos na passagem de ano. Ainda vinha em ventilação não invasiva, mas percebemos rapidamente que a evolução teria de ser para uma entubação e para uma indução de coma. Era um de nós. E podíamos ser nós. E se todas as outras histórias que acompanhamos todos os dias — que são as histórias das pessoas que lá estão, as despedidas das famílias, as dúvidas sobre se vão sobreviver a isto — nos tocam; fazer uma projeção de alguém que podia ser eu foi talvez a história que, até hoje, teve mais impacto pessoal em mim, e que trouxe mais para casa.
Códigos do banco e atos de amor: aquilo de que as pessoas falam na hora da despedida
Essa questão da despedida das famílias é uma das vossas novas funções; fazer a ponte entre doentes e famílias que não as podem visitar. Tentam que essa chamada, antes de as pessoas serem colocadas em coma induzido e ventiladas, seja sempre feita?
Sim. Apesar de todo o contexto, na unidade de cuidados intensivos onde estou e na maioria dos serviços Covid da instituição, temos tido sempre essa preocupação. Sendo possível, a pessoa fala sempre com o familiar que lhe diz mais ou que naquele momento é a pessoa com quem precisa de falar. Já ouvi de tudo nessas conversas, desde “Olha, o meu pin do cartão é x y e z”; a “se precisares de ir buscar dinheiro está na caixa não sei quê”; ou “olha, não quero que seja a tua mãe a ouvir as minhas últimas palavras, portanto peço-te que tomes conta dela”. Claro que, às vezes, a situação limite não permite, mas sempre que é possível tentamos facilitar. Felizmente temos um tablet e um telemóvel dentro das unidades, que nos permitem fazer com que a pessoa possa falar. E a noção que temos é de que, quando as pessoas conseguem conversar com quem escolheram, todo o processo de entubação parece até mais tranquilo. Sendo que se este momento é marcante para todos, não é de todo menos marcante quando conseguimos fazer o resto, que é, no final dos dias de entubação de que a pessoa necessita, vê-la a falar pela primeira vez com a família.
Mas aí é marcante de outra forma.
Sim, é marcante pela positiva, mas não é de todo menos importante para as pessoas. É complexo. Ouvirmos aquilo que as pessoas querem dizer naquelas que podem ser as suas últimas palavras, ou naquelas que elas acham que podem ser as suas últimas palavras. É difícil às vezes.
Como é que se lida com isso? Ouvi-a descrever estas situações e fiquei arrepiada. No dia a dia, conhecendo as pessoas, consegue manter-se impassível a ouvir essas despedidas? Porque, às tantas, sejam mesmo para sempre ou não, é o que são…
Acho que aí a equipa ajuda muito. Todos nós temos os nossos momentos. Há pouco perguntava-me qual foi a situação que me marcou mais; para mim, foi aquela colega, mas para outros colegas se calhar foi alguém que era parecido com o pai, ou que até conhecia porque vive perto. Quando alguém está a ter maior impacto a ouvir estas despedidas, há alguém que se apercebe: “Ok, tu também estás a precisar de uma palavra. Vamos ali fora. Quando tivermos tempo para sair, vamos conversar um bocadinho”. Isto ajuda muito, porque todos nós temos dias e temos momentos e gerimos de forma diferente estas situações. E todos nós temos um sentido de cuidar do outro, não só para as pessoas que estão na cama, mas também para os nossos pares. Isso tem ajudado muito. Além da boa disposição que tentamos criar — temos sempre aquele momento do dia, à entrada, em que dizemos umas piadas para desanuviar um bocadinho a sensação de pressão —, temos aquele ombro de que precisamos. E se for preciso chorar vamos chorar, porque não somos máquinas. E temos de ter aqueles 5 ou 10 minutos para chorar e gerir isto. Trabalho numa unidade de cuidados intensivos de cirurgia lidar com a morte ou com despedidas não é o habitual, as pessoas vão para fazer o tratamento de um problema e nós ajudamo-las a regressar a casa. Aqui temos dúvidas sobre isso, portanto aquelas palavras que as pessoas dirigem às suas famílias são mesmo de despedida. Sejam, ou não, para sempre. Este limbo entre a vida e a morte está muito mais presente. Outra coisa que funciona muito, a par desta ajuda de equipa, é a inteligência emocional. Temos dias bons e temos dias maus; pessoalmente tento entrar sempre com uma perspetiva muito positiva: as pessoas precisam de mim e tenho de estar para aquilo que elas necessitam. Se há dias que são difíceis e se há palavras que às vezes são difíceis de gerir? Sim. Mas, lá está, temos um suporte. E temos também uma liderança que nos ajuda, quando há uma perceção da nossa líder de que já estamos a atingir um determinado limite…
Há um time-out?
Há um time-out e há, sobretudo, palavras que nos ajudam. Temos um grupo de WhatsApp, a que a nossa enfermeira gestora faz questão de pertencer. Quando percebe que nós estamos a vacilar um bocadinho manda-nos aquela mensagem de que precisamos.
Estava a falar nessa possibilidade da morte, que desde novembro está sempre presente. Tem ideia de quantas pessoas já perdeu?
Tenho ideia de quantas pessoas já perdi, sim. E posso-lhe dizer que na semana em que comecei funções perdi duas pessoas. No total destes meses perdi sete pessoas — sete pessoas que estavam mais comigo, obviamente e infelizmente, os números são superiores a isto. Inclusivamente sei o nome da maioria delas.
Sabe o nome, sabe o que faziam, de onde eram… Nas unidades de cuidados intensivos nem toda a gente está ventilada, correto? Há quem esteja consciente e a aperceber-se daquilo que se passa?
Sim, e mesmo ventiladas temos pessoas que são capazes de comunicar connosco e de referenciar o seu desconforto. Tivemos um senhor recentemente, que supostamente estava num coma induzido, mas abriu os olhos quando lhe estava a fazer reabilitação. Até partilhámos em equipa que tínhamos de o pôr mais a descansar, mas ele, muito sereno, muito tranquilo, esteve a colaborar comigo nos 45 minutos que estive a trabalhar na reabilitação respiratória e motora. E no final dizia que éramos uma equipa fantástica. Foi uma situação de sucesso. Já na fase a que chamamos desmame ventilatório, em que, apesar de ainda ventilado, já estava com uma ajuda minor, fez uma vídeo-chamada com as filhas e a esposa.
Como é que foi essa chamada, lembra-se? O que é que as pessoas dizem numa altura dessas?
Foi extraordinário. Nestas questões temos sempre de preparar a família, ou seja, dizer-lhes que não vão ouvir o seu familiar. Dissemos à esposa: “Olhe, o seu marido quer falar consigo, mas não está capaz de falar, está só capaz de comunicar. Aquilo que tiver para lhe dizer, diga-lhe; faça-lhe só perguntas a que ele consiga responder sim ou não com os acenos de cabeça”. A senhora já chorava antes de chegarmos com o tablet ao pé dele. Foi extraordinário, claro que a primeira coisa que as pessoas perguntam é “Estás bem?”. E as lágrimas escorriam pela cara do senhor e ele dizia “Sim, sim, sim”. Obviamente que foi um momento muito emocionante, pela positiva. E se calhar foi aquilo que faltava para o senhor acabar de ser destubado e ter alta para a enfermaria e ficar muito bem. Ainda que haja uma visão um bocadinho mais mecanizada dos cuidados intensivos e que pareça que a questão relacional humana não funcione tanto, a verdade é que é possível e que nós o fazemos. Na parte da reabilitação, a pessoa ser capaz de colaborar connosco, ajuda em todo o processo, porque a pessoa sente que é capaz e que afinal está melhor. Independentemente de toda a questão terapêutica, de todas as intervenções que facilitam a melhoria, ela sentir que está a melhorar e que as coisas estão a evoluir é outra ajuda, é outra parte do cuidado. Em termos de reabilitação cognitiva isto também funciona muito, vamos à história prévia, para percebermos e os ajudarmos a orientarem-se, e vamos perguntando o que é que faziam. Muitas das vezes não sabem em que dia estão, se é dia se é noite, o que lhes aconteceu… Isto ajuda-os a reintegrarem-se naquilo que era a sua vida.
Estamos a falar de doentes de que idades em média?
Na fase inicial, no final de novembro, início de dezembro, a faixa etária estava mais nos 60 e tal anos. Aquilo que nos aconteceu foi que as pessoas internadas passaram a ser cada vez mais jovens, com médias de idades mais para os 40 e poucos anos. Portanto, muitas pessoas com 45, 44, 48, 33, 51… Depois mesmos os de 50, tinham 50 e pouco.
E são casos que vocês percebem à partida que têm excesso de peso ou doenças prévias ou nem por isso?
Nem por isso. E isso foi o que a determinada altura nos fez pensar muito enquanto equipa, porque se numa fase inicial se associavam estes casos graves à questão da idade, da obesidade ou das comorbilidades, de repente começámos a ter pessoas jovens que o máximo que podíamos dizer é que teriam excesso de peso, e já assim a utilizar o IMC [Índice de Massa Corporal] como baliza. Eram pessoas saudáveis, que não tinham comorbilidades nenhumas, que foram infetadas com Covid e que de repente estavam nos cuidados intensivos.
E isso faz aumentar o medo de ficar doente? Porque vocês estarão mais propensos a isso, não sei se tem colegas que já estiveram infetados, se já passou pessoalmente por isso?
Não, tenho tido muita sorte. Em relação à questão da infeção, em termos dos serviços Covid, aquilo de que nos temos apercebido é que a taxa de infeção de profissionais é muito baixa. Temos EPI’s que nos dão segurança e seguimos todos os circuitos, portanto hoje já temos alguma tranquilidade na maneira como vamos tratar dos doentes. Mas se me perguntar se tive medo no primeiro dia em que entrei na unidade de cuidados intensivos, isso tive medo. Acho que nos primeiros 5 minutos hiperventilei e já não sabia se era dos EPI, se era da pressão positiva da unidade, ou se realmente era o medo que se estava a apoderar de mim. Mas olhando para as camas e vendo pessoas que podíamos ser nós ou que poderiam ser os nossos pais, obviamente que o impacto do medo é grande. Olhamos para nós e dizemos “Sou uma pessoa saudável, não sou gorda, não tenho nenhum fator de risco”, mas se de repente alguém com as mesmas características está ventilado, obviamente que isso nos faz pensar. Mas depois acho que temos sempre aquela ginástica profissional; o foco está em cuidar da pessoa que está a precisar de nós e o medo fica para trás. Temos tido mais facilidade em lidar com o medo de nos infetarmos do que em lidarmos com aquilo que tem sido o percurso das próprias pessoas: estas chamadas de despedida, quando nos morrem efetivamente as pessoas… Lá está, no primeiro dia tive medo…
No segundo já não.
No segundo já estava tudo bem. Sei que toda a gente consome muita informação mas nós, profissionais de saúde, consumimos imensa. Como líamos na literatura que a maior parte dos casos de infeção em profissionais de saúde eram na remoção de EPI, toda a gente olhava para aquelas grelhas para ver o que saía primeiro e o que vinha a seguir. Hoje em dia já fazemos isto de uma forma mais natural, mais tranquila.

▲ "As pessoas internadas passaram a ser cada vez mais jovens, com médias de idades mais para os 40 e poucos anos"
Já não terá aqueles cuidados de chegar a casa e despir a roupa toda, ou ainda tem?
Num turno de 12 horas ainda tomo três banhos e, segundo o meu marido, nunca se gastou tanta roupa em casa como agora; porque realmente todos os três — eu, o meu marido, que também é enfermeiro, e a minha filha — todos os dias pomos uma [muda de] roupa para lavar.
Esses banhos são uns ainda no hospital, outros em casa? Como é que isso funciona?
São os três dentro do hospital, normalmente saio por volta das 12h30/13h para ir almoçar e tomo banho; depois, por volta das 18h, se troco entre unidades, para ir fazer reabilitação a outros doentes, vou outra vez tomar banho; e depois faço o mesmo antes de ir para casa. Antes, quando chegava a casa, despia-me à porta e tinha o pijama na secção seguinte para vestir, agora isso já me passou um bocadinho, mas toda a roupa continua a ir diariamente para lavar. Já estou vacinada, o que me podia dar um bocadinho mais de tranquilidade, mas tenho de pensar também naqueles de que tenho de cuidar: o meu marido e a minha filha não estão vacinados e também tenho de cuidar deles.
“Impacto na saúde mental vai ser uma segunda pandemia”
Logo no início da conversa falava-me nas filas de ambulâncias à porta do hospital, agora está a relatar-me estes cuidados todos, e também já falámos nas pessoas que lhe passaram pelas mãos, novas e velhas. Como é que vê a indiferença das pessoas que não ficam em casa e não cumprem o confinamento?
Às vezes não consigo compreender, porque todos nós sabemos o que é que acontece, sendo que os próprios doentes que vamos tendo nos contam como é que apanharam Covid. E às vezes apanharam porque foram jantar com um grupo de amigos e depois infetaram a esposa, os filhos, os pais, e aí têm a noção do que não deviam ter feito.
Um pouco tarde demais, não é?
Acho que tem a ver com a questão cultural, as pessoas acham que só acontece aos outros, portanto vão vivendo as suas vidas nessa lógica. Não consigo compreender como é que, com tanta informação, com tanta tentativa de sensibilização, as pessoas continuam a incumprir. Quero acreditar que às vezes pode ter a ver com uma questão de saúde mental, ou seja, o facto de estarem fechadas e em confinamento começa a afetar-lhes a saúde mental e as pessoas precisam de sair e arejar, e depois, quando o fazem, esquecem-se de que têm de continuar a ter cuidados. Aqui perto de casa tenho uma zona que tem uma farmácia, uma padaria e um restaurante que faz take-away. No sábado passei por lá de carro, porque vinha a sair do serviço, e eram filas de pessoas. Lembro-me de que na primeira vaga nas redes sociais as pessoas diziam que tinham feito pão em casa, porque assim já não precisavam de sair. Acho que agora estão a sair porque também precisam, depois não têm é o resto, não têm os cuidados necessários para impedir a propagação. Não quero acreditar que as pessoas fazem isto de ânimo leve, porque se estão a borrifar, quero acreditar que o fazem para se protegerem um bocadinho daquilo que vai ser, para mim, uma segunda pandemia, que é o impacto na saúde mental de todos, ou pelas questões de desemprego, ou pelas questões de teletrabalho com filhos em casa. Com a minha família, com os meus padrinhos e os meus pais, tento fazer vídeo-chamadas todos os dias e depois ponho-os todos a falarem um com os outros. Porque tenho noção de que as pessoas estão a dar por si quase a falar para as paredes. Quero acreditar que não é por mal que a população portuguesa não tomou ainda esta pandemia como uma possibilidade de morte para si ou para a sua família.
Os efeitos dos números de infeção a baixar já se começam a fazer sentir no seu serviço, ou para já continua tudo como se nada fosse?
A taxa de ocupação continua a rondar os 95%, portanto não posso dizer que já se sente alguma coisa. No sábado, quando saí do meu serviço, não tinha nenhuma cama livre, mas tínhamos dois doentes com uma evolução muito favorável que possivelmente iriam passar para unidades de internamento.
E havia alguém pronto para ocupar esses lugares?
Havia alguns doentes em observação e ainda se estava a decidir sobre se necessitariam ou não de cuidados intensivos. Temos uma unidade de cuidados intermédios onde, naqueles casos em que ainda há dúvidas sobre se será mesmo necessária a ventilação mecânica, os doentes fazem ventilação não invasiva ou oxigenoterapia de alto fluxo para ver qual é a tendência evolutiva do quadro clínico. Essa é outra coisa que também nos assusta um bocadinho: quando vamos ler a história clínica de evolução é uma história clínica no tempo. Ou seja, há um início de sintomas ou um teste há dez dias, entretanto houve uma tosse, um pico febril e algum cansaço, e de repente tudo isso junto faz com que as pessoas precisem de ir para a urgência. E quando o fazem, as situações estão muito críticas já. É outra coisa que as pessoas também têm de ir tendo noção: às vezes há receio de se procurar os cuidados de saúde, até por aquilo que se vê de horas de espera…
Mas há também o risco de se procurarem esses cuidados tarde demais…
Sim, e é disso que nos temos apercebido muitas vezes. Há evoluções de 10 e 12 dias — tempo que na primeira vaga já era quase um critério de cura; as pessoas tinham sintomas nos primeiros 3 ou 4 dias e, se entretanto não tivessem um agravamento, as coisas evoluíam favoravelmente. Começa a parecer-nos que até isso, neste momento, é um comportamento diferente em termos clínicos. É importante que as pessoas, quando têm sinais e sintomas que possam ser de Covid, façam o rastreio. E se forem diagnosticados, que não vão tarde demais, não se deixem ficar em casa a tentar evitar o tempo de espera de uma urgência, porque 24 horas ou 12 horas podem fazer a diferença na questão da evolução e naquilo que nós depois podemos fazer para ajudar a melhorar.
Voltando atrás, à pergunta que acabou por não responder completamente, como é que está a situação agora?
Continuo a ter os cuidados intensivos cheios. Parece-me que em termos de faixa etária estamos a caminhar mais outra vez para os 50 e tal, 60 e tal, mas não sinto que isto já esteja a abrandar. Se calhar em termos de números globais, sim, e fico muito satisfeita por os indicadores da DGS serem de melhoria, mas não me arriscaria, para já, a dizer que já ultrapassámos isto.