"As pessoas falam em internados nos Cuidados Intensivos, mas não sabem o que se passa. Eles têm tubos em todo o lado. Nariz, boca, pescoço, todas as funções têm de ser apoiadas. Isto é um sofrimento atroz", diz uma auxiliar. Só vem parar aqui quem fica mesmo em risco de vida. Antes, na maioria dos casos, há um longo percurso desde o Covidário até uma enfermaria. Esta doente é transportada por um assistente operacional com uma cógula na cabeça — escoltado por um segurança para abrir espaço e por um auxiliar que limpa o caminho.
Nos casos mais graves, a degradação da saúde do doente é demasiado rápida e já não dá tempo para mais do que um transporte de emergência dentro do hospital até aos Cuidados Intensivos. Quando ainda há tempo, os profissionais de saúde deixam os doentes fazer uma chamada antes de serem ligados a um ventilador e ficarem inconscientes por dias ou semanas, sem saberem se vão sobreviver. É um até já, mas muitas vezes transforma-se num adeus à família.
Desta vez houve tempo para fazer esse telefonema que pode ser o último. "Dá vontade de chorar, não é?" Parece uma pergunta, mas é na verdade um desabafo sobre a violência emocional da situação. Ana Bernardo está desde março na primeira Unidade de Cuidados Intensivos dedicada a doentes com Covid-19 do Hospital de Santa Maria e é assistente operacional há 20 anos. Mas tanta experiência não é suficiente para suportar até ao fim a chamada feita por um doente de 53 anos a um filho: "Eu estou bem, mas isto complicou-se, vão-me ventilar, são só dois ou três diazinhos".
O optimismo do telefonema em confronto com a dura realidade que vai conhecendo deixa Ana Bernardo incomodada: "As pessoas não têm noção. Nós não sabemos tanto como médicos e enfermeiros, mas a nossa prática do dia-a-dia dá-nos uma certa noção das coisas. Não há doente que entre aqui para ser ventilado que saia três dias depois". De facto, este doente ainda continuava internado nos Cuidados Intensivos três semanas depois. "É impossível uma chamada destas. Há a ideia de tranquilizar a família, mas há sempre a hipótese de ser a última vez que falam. Outro doente que ainda está aí tranquilizou a família, disse para não ligarem para o hospital porque ele ligava, mas não voltou a ligar."
Marlene Antunes, 25 anos, enfermeira dos Cuidados Intensivos do Santa Maria, já assistiu a dezenas de chamadas destas, feitas a partir do telefone fixo instalado dentro da unidade, nos casos em que os doentes chegam ainda conscientes e orientados, antes de serem entubados. Lembra-se de um doente que ligou à mulher, anunciando-lhe o que ia acontecer já com grande pessimismo: "Vão pôr-me o tubo e eu acho que não vou ultrapassar". Depois, morreu mesmo.
"Nesses casos em que assistimos à chamada e depois a um desfecho desses, é muito marcante e triste para nós. Essas conversas decorrem entre lágrimas, ficamos todos muito emocionados, porque a pessoa sabe que vai ser ventilada, mas não sabe o que vem a partir daí. Não sabemos se é um até já ou uma despedida", conta a enfermeira.
Noutros casos complicados, o doente não se sente em condições de falar com a família, mas pede aos profissionais de saúde que o façam por ele. Benjamim Marques, enfermeiro-coordenador, não esquece um jovem doente asmático, que esteve na sala de reanimação do Covidário na iminência de ser entubado. "A chorar, pediu para dizermos as últimas palavras à família: 'Não se preocupem comigo. Eu eventualmente vou ficar bem.' Só que ele estava a dizer isto e parecia não estar a acreditar. E eu disse-lhe: 'Tu vais dizer isto aos teus pais, nós vamos cuidar de ti, tu vais sair daqui, vais lembrar-te que ultrapassaste isto.' Ao fim de umas horas evoluiu, conseguimos tirá-lo da sala de reanimação para um quarto e passado um tempo foi para casa. Aquele rapaz que pensava que não ia ver mais os pais — uma pessoa de 20 e poucos anos — a pensar: 'Eu não vou sair daqui'."
"Há sempre uma carga dramática, o receio de ser o momento derradeiro. Não o é na maioria dos casos, mas percebo que esse receio seja muito evidente", admite João Ribeiro, diretor do Serviço de Medicina Intensiva. "São momentos de grande empatia, vivência emocional e testemunho afetivo de grande intensidade. Não sei se há uma fórmula específica para lidar com isso." Essa hipótese de uma chamada à família não é dada a todos os doentes: muitas vezes a situação agrava-se de forma demasiado rápida e intensa, o que pode tornar esses minutos que o telefonema tomaria cruciais para salvar a vida.
Mas quando há tempo, além do dramatismo da chamada, o médico tem também de estar preparado para responder às perguntas difíceis e pragmáticas do doente, como esta: qual é a probabilidade de recuperar? "Deve responder-se com a objetividade possível e com uma dose de empatia, sempre ajustada ao doente. Embora as recomendações do ponto de vista ético e deontológico determinem a obrigação de sermos muito objetivos, alguns doentes precisam em determinados momentos de paternalismo, de esperança, nunca subvertendo a verdade", frisa João Ribeiro. E ainda há a questão sobre a autonomia de decisão no processo: há doentes que querem assumir tudo, mas há outros que dispensam essa carga e não devem ser forçados a isso, cabendo ao médico avaliar doente a doente, dilema a dilema.
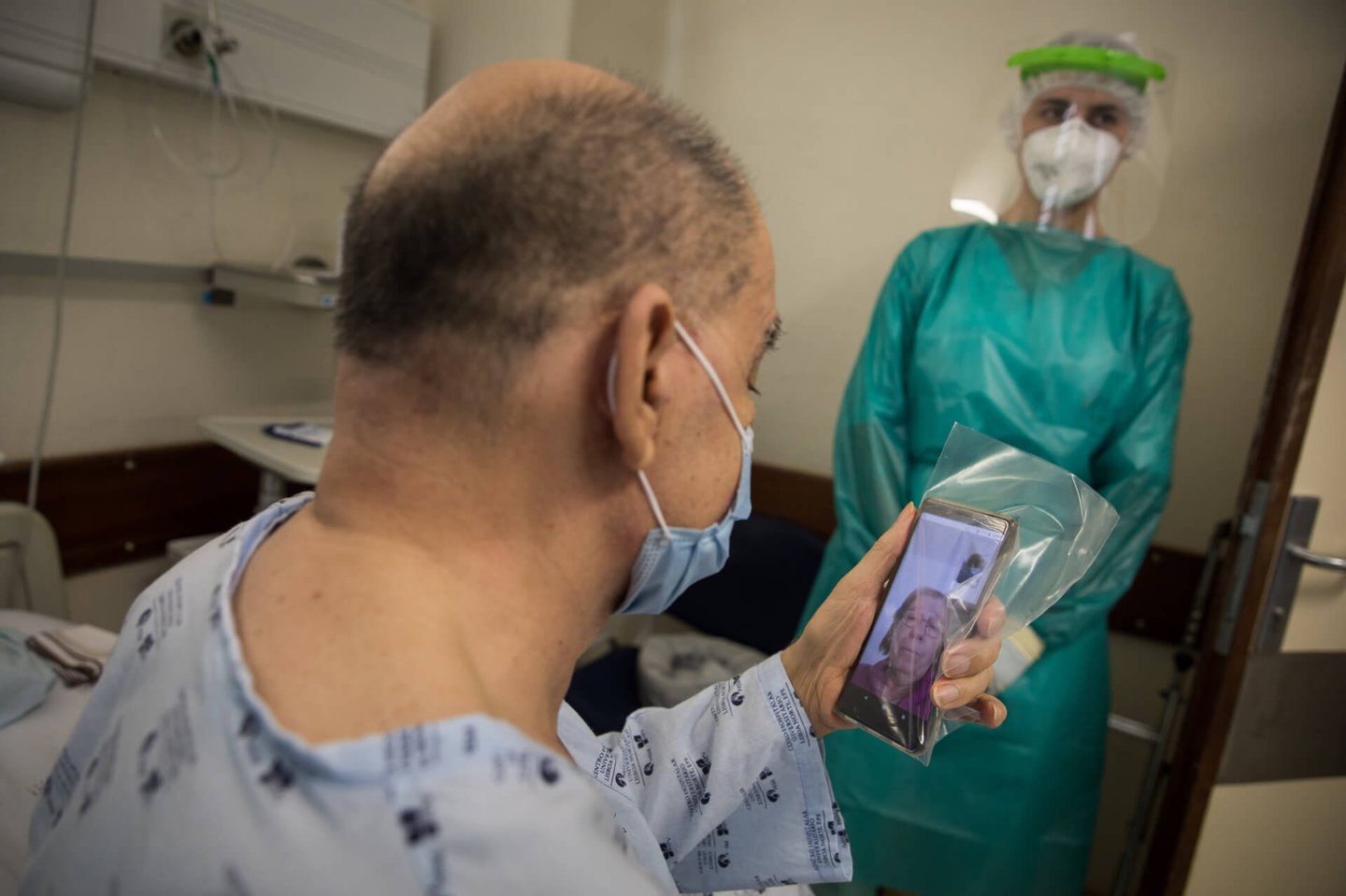
— Então?
— Cá estou.
— Não querias ir para o hospital, começaste a ralhar comigo...
— Desculpa.
Começou assim a videochamada entre Francisco Cunha, internado numa enfermaria, e a mulher, com o telemóvel embrulhado num saco de plástico. Este não é um telefonema de despedida antes de uma intervenção nos Cuidados Intensivos, mas é muito importante para os doentes manterem contacto com a família: "Fez uma diferença muito grande, tinha saudades de falar com a minha mulher e de saber dos meus filhos."

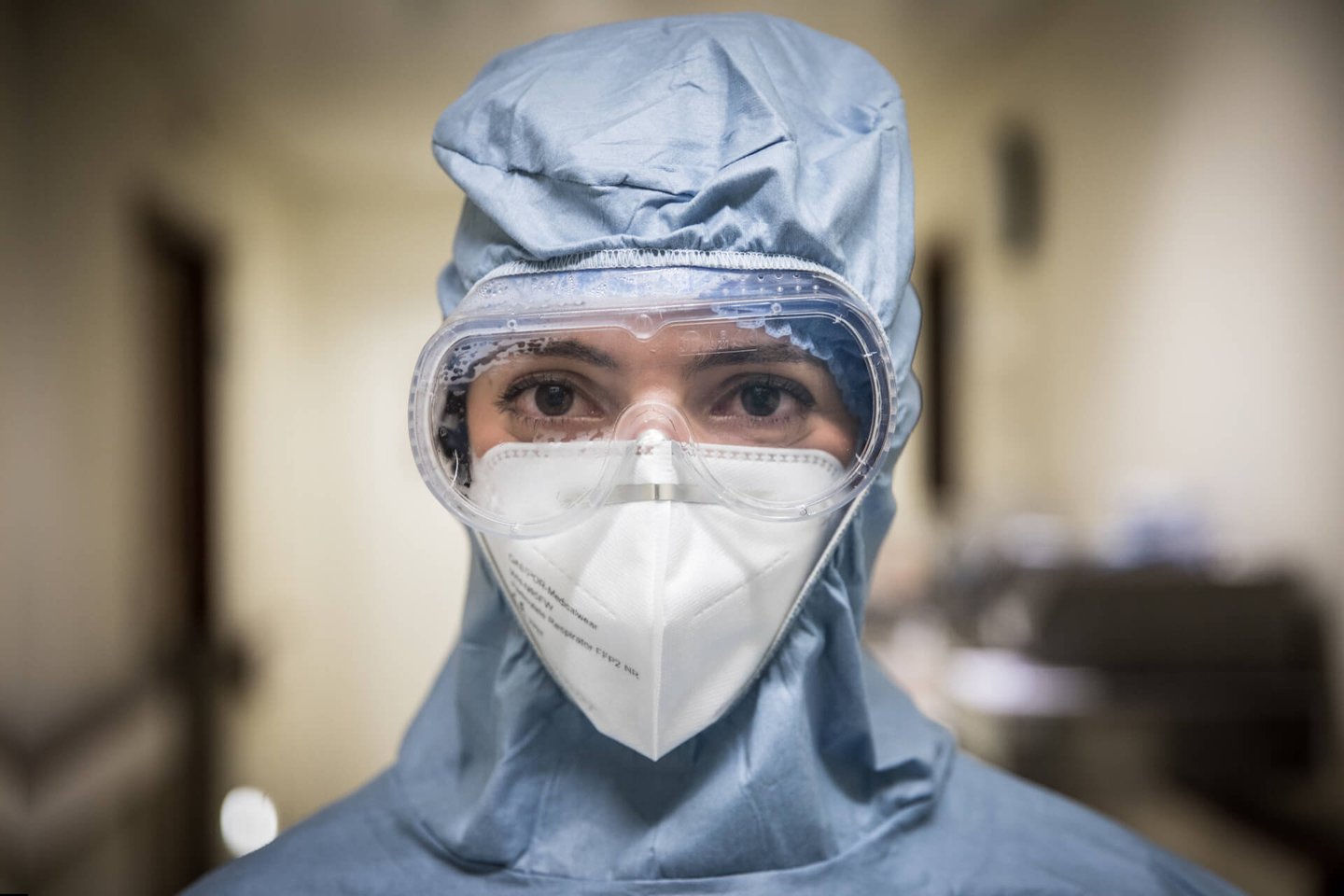
Quatro enfermeiras no momento da passagem de turno numa das Unidades de Cuidados Intensivos do Hospital de Santa Maria. Os doentes apenas veem os olhos por trás dos óculos das profissionais de saúde, completamente cobertas por estes equipamentos de proteção azuis. Quando despertam do coma, ainda confusos, alguns dos internados chegam a achar que foram raptados por extraterrestres.

O walkie talkie é fundamental para comunicar com os enfermeiros que estão fora da Unidade. Encontram-se apenas a dez metros, mas estão do outro lado da linha vermelha, o que obriga a todos os cuidados na hora de os profissionais se desequiparem, para atenuar o risco de contágio.

Mara Mancha, enfermeira de 23 anos, com e sem o equipamento de proteção individual que usa dentro da Unidade de Cuidados Intensivos (UCI). Preferia ter ido o serviço de cirurgia vascular, mas foi colocada nesta UCI para doentes com Covid. O que mais a surpreende é a rapidez com que o estado de saúde dos doentes se agrava.

Ana Coimbra, 23 anos, no seu segundo dia como enfermeira nos Cuidados Intensivos para doentes com Covid, algo que nunca pensou fazer. Só aceitou o lugar porque não conseguiu entrar em Pediatria — e porque a direção de enfermagem lhe prometeu uma transferência no futuro para outra área.

O momento em que a doente Palmira Correia é transportada do Covidário para uma enfermaria no interior do hospital: um vigilante vai à frente a abrir caminho com os braços, e a gritar se for preciso alguém desviar-se e manter a distância de segurança. Atrás do assistente operacional que empurra a cadeira, segue um auxiliar de limpeza, para desinfetar todo o percurso.

"Quem me conta cinco minutos? Alguém está a contar?", pergunta João Ribeiro. É o tempo limite para o sangue não coagular, durante uma ECMO, uma intervenção de emergência quando os pulmões deixam de funcionar, para assegurar a oxigenação artificial do sangue, por uma membrana extra-corporal. Os cinco minutos estão a contar no monitor lá atrás, no meio da Unidade de Cuidados Intensivos.
O doente que percebeu que ia morrer quando recebeu a visita da mulher
Além das chamadas de despedida, há visitas de despedida em casos absolutamente excepcionais nas enfermarias, se o diretor de serviço e o chefe de enfermagem autorizarem e entenderem que essa visita não põe em risco a pessoa que vai entrar, nem causa perturbação no funcionamento.
"Abre-se a exceção quando se percebe que a evolução do doente vai ser desfavorável e tem uma perspetiva muito reduzida. Infelizmente temos tido várias excepções para familiares que vêm cá despedir-se, porque temos tido alguns óbitos", lamenta Sandra Braz, a coordenadora da Unidade de Internamento de Contingência de Infeção Viral Emergente, dedicada aos doentes Covid.
Estas visitas excepcionais levantam o problema da reação do próprio doente, que até esse momento pode não estar assim tão consciente das reduzidas probabilidades de sobreviver ao vírus. "Já tive uma situação assim", admite Sandra Braz, recordando o caso de um doente oncológico que estava infetado. "Resisti muito a deixar entrar a visita, porque percebi que o doente ia dar conta de que o desfecho ia ser desfavorável. Não acedi ao pedido no primeiro dia, quis falar com a família para perceber como o doente ia receber aquela visita. Para a família foi a melhor decisão. Não sei se foi a melhor decisão para o doente, porque tenho a convicção de que ele percebeu que o desfecho ia ser esse quando viu a mulher cá. Estava ainda muito agarrado à perspetiva de que ia sair daqui e o facto de ver alguém da família a entrar era igual a: 'Eu já não vou sair daqui.' Não são decisões fáceis, de maneira nenhuma. Por isso é que resisti tanto." O doente morreu pouco depois, na sequência do cancro e não do vírus.
As visitas de despedida têm de ser preparadas nos dias anteriores em conversas com os visitantes e com o doente. Há situações em que a família não está em condições psicológicas para fazer esta despedida e prefere enviar um padre. Também já houve médicos dos doentes a pedirem para os visitar. E uma senhora que já tinha visitado o marido internado e perguntou se podia vê-lo uma segunda vez no dia em que completavam 45 anos de casados — foi autorizada.
Os familiares são recebidos à entrada, ensinam-nos a vestir os equipamentos de proteção e depois guiam-nos até à enfermaria onde está o doente, normalmente acompanhado por mais três doentes, pelo que a privacidade é reduzida. "São momentos muito difíceis, muito duros. Nem é preciso pôr limite de tempo. Não se consegue estar muito tempo ali dentro ao pé de um familiar gravemente doente, que sabemos que está a chegar ao fim da vida", justifica Sandra Braz. Todos os doentes que receberam visitas ou já morreram, ou ainda estão nos Cuidados Intensivos. Todos menos um doente, que pediu para receber uma amiga muito importante antes de ir para Cuidados Intensivos, mas acabou por sair e ter alta.
Os pedidos são avaliados caso a caso e muitos já foram rejeitados, porque a evolução em princípio não ia ser desfavorável e não se justificava sujeitar o visitante ao risco de ficar infetado. Quando os doentes estão internados sem correrem aparentemente risco de vida, os serviços de enfermagem estimulam as videochamadas com os familiares. É permitido ter telemóvel ou tablet na enfermaria. O serviço até coloca estes aparelhos à disposição dos doentes que não os tenham, para manterem contacto com as pessoas mais próximas.
É o que acontece com Francisco Cunha, 71 anos, um doente com dificuldades respiratórias a necessitar de oxigenoterapia, transferido do Hospital Beatriz Ângelo por falta de vagas, e que ainda não tinha falado com a família desde o internamento. Antes da chamada, a família é avisada para se preparar. "A nível psicológico faz mesmo muita diferença para os doentes", explica a enfermeira Ana Oliveira, que faz a videochamada e entrega o telefone ao doente, com um plástico à volta para evitar contágios através do aparelho.
Dos cinco filhos de Francisco Cunha, dois estavam infetados, mas não viviam com ele, nem tinham tido contacto. Além das novidades sobre os testes da família, também o cão é tema da conversa com a mulher, que pode ver no vídeo: "O animal é louco por mim, procura-me e não me encontra. Tem saudades minhas e eu também dele".
"Acordam deste coma muito assustados, pensam que somos extraterrestres"
Nas Unidades de Cuidados Intensivos, o poder de uma videochamada pode ser ainda mais surpreendente do que numa enfermaria, como conta a enfermeira Marlene Antunes, 24 anos. "Muitas vezes os doentes acordam deste coma induzido e ficam muito assustados, pensam que somos extraterrestres, só veem os nossos olhos, não veem caras familiares, não ouvem ninguém. Já disseram isso várias vezes, pensam que foram abduzidos, também acordam num certo delírio, por vezes ficam agitados e agressivos, porque não estão a perceber o que se está a passar. Quando ouvem a voz de um familiar começam a perceber melhor e a ordenar as ideias."
O despertar é um processo gradual e lento. A sedação vai sendo reduzida a pouco e pouco, o doente abre os olhos, começa a mexer-se ligeiramente e depois a dizer algumas palavras, mas ainda com alguma desorientação, como explica a enfermeira Inês Veríssimo, 24 anos, especialista em cuidados ao doente crítico há dois anos e pioneira da primeira unidade de cuidados intensivos dedicada a doentes Covid. "Quando estamos a acordar de um estado de sono muito profundo, nunca sabemos bem onde estamos, sempre com os olhinhos fechados, vamos respondendo a questões com o abanar da cabeça ou o apertar da mão, mas nunca é de repente, é um processo." A seguir a esta fase, as videochamadas com a família podem ajudar, de novo. "Nota-se que após a videochamada já estão mais ativos, têm outra expressão, até ajuda na recuperação. Fazem muita diferença", completa a enfermeira Marlene.
Aos 24 anos, Inês sente uma enorme responsabilidade, que se nota por exemplo nos cuidados para não ficar infetada, mas mais ainda nas razões: "Não quero ser veículo de transmissão do vírus para ninguém. E não posso comprometer o serviço, preciso de estar aqui e vir trabalhar, porque isto está muito caótico, há cada vez maior necessidade de Cuidados Intensivos, com doentes tão complexos devia ser um enfermeiro por doente, coisa que não há". Juntando os turnos extraordinários, chega a fazer 60 horas por semana.
A pressão da falta de pessoal de enfermagem também fica evidente no caso de Ana Coimbra, 23 anos, recém-licenciada, que o Observador encontrou no segundo dia de trabalho nos Cuidados Intensivos, e que preferia ter ido para Pediatria, mas apenas encontrou vagas relacionadas com o combate à Covid-19. "Temos poucos recursos humanos, comecei ontem. Uma recém-licenciada precisa de tempo de adaptação de dois a quatro meses, eu vou ter uma semana. Estou um bocadinho em choque", admitiu. "Não faz sentido ter aqui uma recém-licenciada com uma semana de integração."
Já a enfermeira Ana Oliveira soube de surpresa, de um dia para o outro, que a sua unidade ia passar a ser uma enfermaria Covid. Foi um turbilhão: "Todas as funcionalidades alteradas, começar do zero, mudar os equipamentos de proteção individual..." A enfermeira anseia por voltar a ir a uma festa e por poder andar na rua sem máscara — "Era o sonho". Mas mesmo a nível profissional, sente falta do período pré-pandemia: "Tenho saudades do contacto pele com pele com os doentes".
Até entre profissionais de saúde o equipamento de proteção provoca estranheza, recorda a assistente operacional Ana Bernardo. "Ao princípio não nos conhecíamos uns aos outros. Pessoas que trabalham juntas há anos e anos e só nos conhecíamos pelos olhos e pela voz. Agora imagino um doente acordar de um coma e só ver estas pessoas ao pé dele."
Neste vídeo, vários profissionais de saúde ouvidos pelo Observador ao longo das 85 horas em reportagem no Santa Maria, desabafam sobre a tristeza que sentem por os doentes nem os poderem ver. Alguns estão tão equipados e protegidos que fazem, de facto, lembrar astronautas.
Cuidados Intensivos: onde uma cama é mais cara do que um ventilador
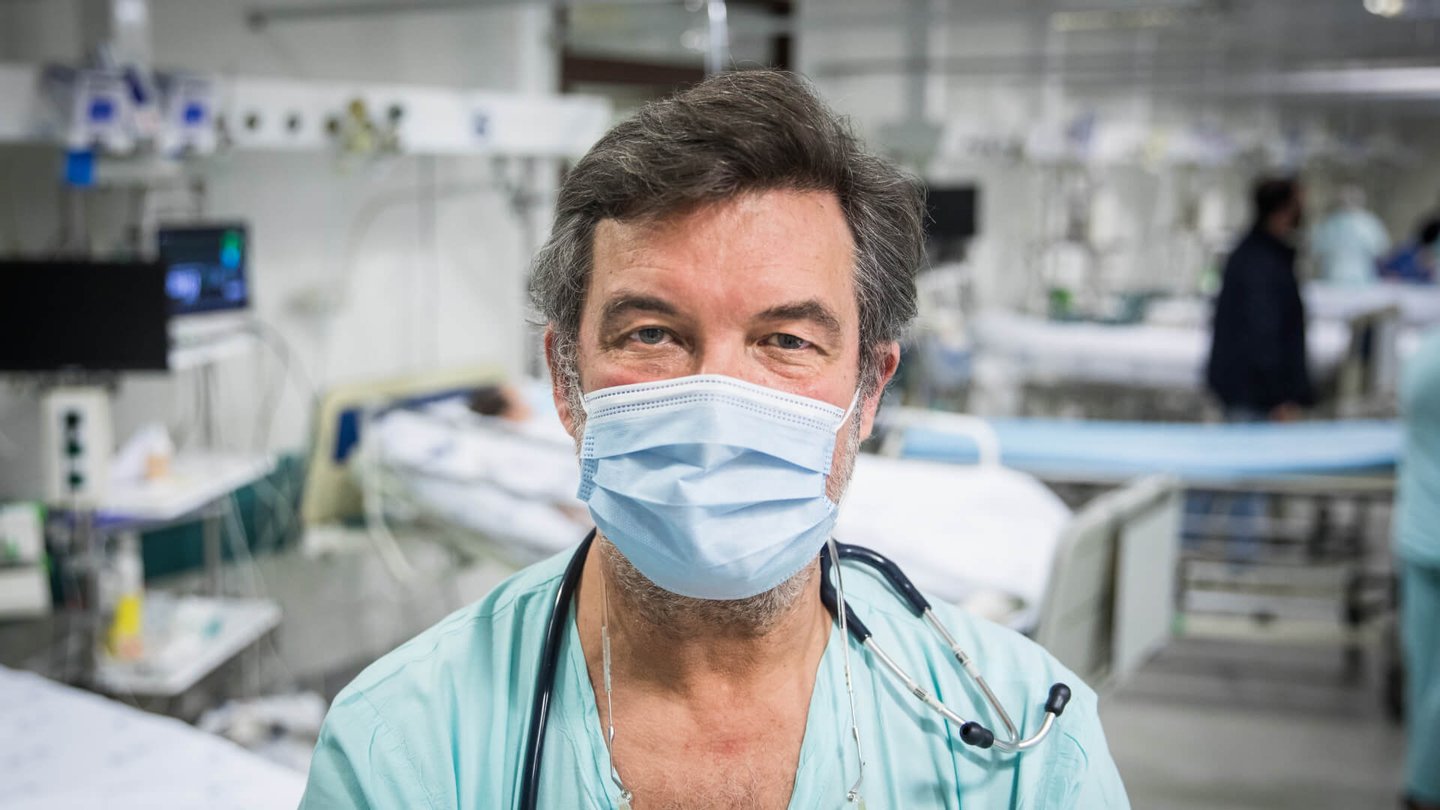
Uma Unidade de Cuidados Intensivos com dez camas pode custar só em equipamentos entre 1,5 a 2 milhões de euros, ou seja, 150 a 200 mil euros por cama. E não, ao contrário do podemos ter sido levados a pensar no início da pandemia, os equipamentos mais caros não serão os ventiladores. Houve de facto uma escassez no mercado na primeira fase da pandemia até junho, mas segundo João Ribeiro, diretor do Serviço de Medicina Intensiva, uma cama pode ser tão ou mais cara.
Não é uma cama normal, é certo. Toda articulada, com um colchão que vai massajando o corpo dos doentes — que passam muito tempo sem se mexer — e assume vários posicionamentos, tendo até uma espécie de central de comando, com painéis de instrumentos na zona lateral e à cabeceira. Parece quase um descritivo de vendas, e em certa medida até é: João Ribeiro guia-nos por uma das suas unidades disposto a tentar justificar porque é que todo o equipamento é tão caro — e necessário: "Estamos num hospital do Serviço Nacional de Saúde. Tudo o que aqui está resulta da contribuição de todos os cidadãos".
O próprio chão tem de ter características próprias, para dissipar a carga elétrica se houver algum acidente — deve haver 12 fichas de eletricidade por cama, para ligar todos os aparelhos que monitorizam um doente ligado à máquina, para manter funções vitais nos sistemas respiratório, cardiovascular, hepático ou neurológico, e permitir que as doenças sejam tratadas nesse período.
"Os nossos doentes estão numa condição em que pelo menos um dos órgãos está em risco de entrar em falência. A fragilidade é imensa. Se não fossem intervencionados, a maioria tenderia a evoluir de forma fatal", explica, junto a uma cama rodeada por monitores cuja complexidade compara aos que vemos no cockpit de um avião.
Entre os parâmetros que são avaliados de forma contínua em todos os doentes, aponta a linha azul, que verifica o "pulso capilar", ou seja, o estado de oxigenação do sangue; a linha vermelha que mostra a pressão arterial ("Muitos doentes têm risco elevado de evoluir para quadros de hipotensão arterial. Se não for tratado, pode em poucos minutos ser fatal", adverte); a linha verde que monitoriza o ritmo cardíaco (a doente está com 102 pulsações por minuto, o que parece excessivo, mas neste caso em concreto é um valor aceitável).
Pode haver vários outros parâmetros medidos em permanência, em aparelhos que chegam a parecer conta-quilómetros alinhados, para cada órgão e sistema, desde a atividade cerebral à produção de urina. De cada vez que um dos valores sai do intervalo de segurança, ouve-se um alarme. Cada aparelho emite um som diferente, mesmo que pareça imperceptível. "Estou aqui muitas vezes, já não ouço a maioria dos alarmes. Nós habituamo-nos a fazer uma seleção dos alarmes que são realmente dependentes de uma intervenção rápida", conta o diretor do serviço.
A rede de cuidados intensivos no país duplicou, mas o problema muito rapidamente deixou de ser de condições materiais e passou a ser a falta de profissionais com conhecimentos suficientes de Medicina Intensiva. João Ribeiro desfaz equívocos — não é possível formar rapidamente médicos, enfermeiros e auxiliares especializados: "Que não haja a ilusão de que se conseguiu este acréscimo de capacidade de internamento à custa da contratação milagrosa de centenas de profissionais de saúde e que por acaso até são competentes para tratar estes doentes".
"Não se pense que duplicámos os profissionais habilitados. O que duplicou foi o número de horas que os profissionais que já trabalhavam no serviço passaram a trabalhar. A urgência passou a ser rotativa de quatro em quatro dias, os fins de semana são dias iguais aos outros. Nalguns meses triplicámos as horas que permanecemos no serviço. Há semanas em que temos feito 72 a 80 ou 90 horas", quantifica.
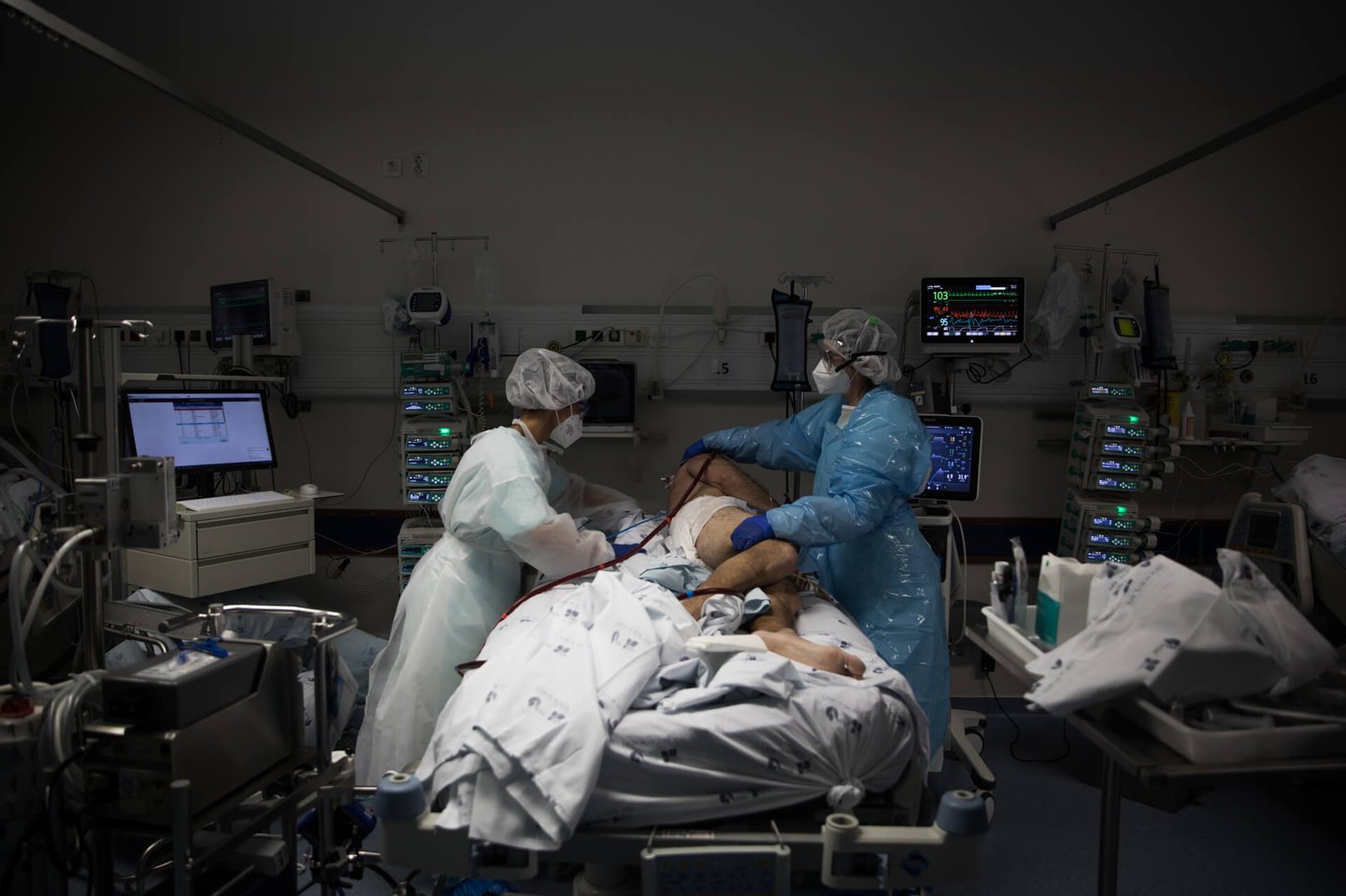
"A maioria destes doentes irão sobreviver", calcula o diretor do serviço de Medicina Intensiva, apontando uma taxa de sobrevivência de 80%. Devem ser mudados de posição de duas em duas horas, para não ganharem escaras, cicatrizes que apareceriam no corpo se se mantivessem imóveis.

Ter os profissionais de saúde a trabalhar 72 a 90 horas por semana há mais de oito meses pode ser um risco? João Ribeiro, diretor do Serviço de Medicina Intensiva, responde com três interrogações: "Pode perguntar se seria sustentável para oito anos. Seria evidente que não. Agora qual é o limite? E qual é a alternativa? Fechar camas e reduzir a capacidade assistencial aos cidadãos?"

Jorge Mendes, Cristiano Ronaldo e várias empresas doaram equipamento de cuidados intensivos ao Hospital de Santa Maria. "Todos os dias Jorge Mendes ligava: como está a situação, já chegou equipamento, quando precisam do dinheiro?", recorda Daniel Ferro, o presidente do Centro Hospitalar Lisboa Norte. "Muito deste material já chegou numa segunda fase. Graças a estas doações temos ventiladores e monitores para montar três, quatro, cinco unidades se for preciso. E duplicámos a capacidade de ECMO, que são das máquinas mais caras".

Há 20 anos, 90% dos doentes ligados ao ventilador estavam em coma induzido. Hoje há um esforço para tentar manter os doentes acordados e a comunicar, mesmo sem conseguirem falar, desde que isso não lhes seja prejudicial.

O fisioterapeuta João Pereira procura estabelecer contacto com o doente, que vai tratando pelo nome, na Unidade de Cuidados Intensivos. "É um doente que está a responder bem à diminuição da sedação, colaborante connosco, já estamos a exigir dele a melhoria da força e da capacidade ventilatória, para que os pulmões funcionem de forma mais correta."

João Pereira tem um rapaz de dois anos e meio. No início da pandemia, quando tudo ainda era incerto, inventou que tinha um problema na boca para justificar ao filho o facto de estar de máscara em casa, para o proteger. Foi impossível manter esse cuidado num período tão prolongado. "Quando retirei, ele disse que tinha de pôr a máscara, por causa do problema na boca. Eu disse que já não tinha. O facto de poder abraçar o pai outra vez e brincar como brincava antes foi bom. Ele não tem culpa desta situação."

Três palavras resumem aquilo de que João Pereira sente mais falta do tempo pré-pandemia: "Estar à vontade”. Com a família, com os amigos, com os pais. E sem ter de estar sempre “a desconfiar que qualquer pessoa na rua é um perigo".
A violência da "mácula histórica" caso o país deixe doentes sem tratamento
Em vários dos dias em que o Observador esteve no Santa Maria, as vagas de Cuidados Intensivos estiveram todas ocupadas, mesmo depois do alargamento de 28 para 36 camas dedicadas a doentes Covid, em dezembro — às quais se juntavam 22 vagas para não-Covid, num total de 58 camas de Cuidados Intensivos. Mas João Ribeiro alerta que o facto de as 36 vagas estarem ocupadas nos primeiros três dias da terceira semana de dezembro, por exemplo, não significa que não tenham entrado nem saído doentes. Foram internados oito doentes, o que significa que outros oito que estavam em Cuidados Intensivos foram transferidos ou morreram.
É isto que leva o diretor de Medicina Intensiva a assegurar que não chegou ao ponto de não poder acolher um doente que necessitasse de Cuidados Intensivos. E menos ainda teve de optar entre dois doentes, para deixar um sem a assistência necessária. "Há vários dias em que essa capacidade de resposta esteve no limite, mas no Serviço de Medicina Intensiva deste hospital isso ainda não aconteceu." Em parte porque os médicos do seu serviço vão acompanhando os doentes internados nas enfermarias, para tentar antecipar quem vai necessitar de vagas na UCI. Em parte porque foi criada uma enfermaria — a que Sandra Braz chama o "setor dos instáveis" — onde estão doentes que deviam estar nos Cuidados Intensivos, mas ficam aqui sob maior vigilância. Apesar de haver uma identificação permanente dos momentos em que os doentes podem ser transferidos dos Cuidados Intensivos em segurança, João Ribeiro assegura que "não há nenhuma tentação" de acelerar transferências, desrespeitando as boas práticas médicas.
Se chegar o momento de ter de decidir entre dois doentes, João Ribeiro diz que tomará as decisões com base em avaliações ao estado clínico e ao potencial de recuperação depois das intervenções a que serão submetidos, mas admite que será muito mais do que um dilema. "É uma violência extraordinária. Em primeira instância para o doente que não pode ser assistido. E para o próprio país, pelo esgotamento de recursos. Se isso vier a acontecer, ficamos com a mácula histórica de ter havido uma situação de pandemia em que houve doentes que não tiveram hipótese de ser tratados."
A lesão mais frequente provocada pela Covid-19 é a pulmonar, causando insuficiência respiratória e dificuldade de oxigenação do sangue, o que em casos extremos exige a ligação a um ventilador mecânico. Em casos ainda mais extremos, em que os pulmões mesmo ligados a um ventilador não conseguem assegurar a oxigenação do corpo, pode ser necessário submeter os doentes a uma ECMO, a sigla em inglês para oxigenação por membrana extra-corporal. Se o dióxido de carbono não for eliminado, acumula-se e em poucos minutos pode levar à morte.
O Santa Maria é um dos três centros de referência em Portugal para esta técnica algo complexa, muito exigente na monitorização e avaliação (os outros são os hospitais de São João e São José). Pode ser feita noutros hospitais, o que implica a deslocação de uma equipa médica de um dos centros de referência, para realizar a intervenção onde o doente se encontrar e depois transportá-lo para internamento nos Cuidados Intensivos.
Em termos simples, passa pela introdução de uma cânula (uma espécie de tubo) pelos vasos centrais junto à zona da virilha, por onde sai o sangue, para ser retirado o dióxido de carbono através de um filtro num dispositivo próprio. O sangue oxigenado fora do organismo é depois reintroduzido por outra cânula aplicada junto ao pescoço diretamente para os vasos sanguíneos. Quatro a seis litros de sangue fazem este circuito por minuto.
O Observador assistiu a uma destas intervenções em plena sala de cuidados intensivos, como pode ver no vídeo.
A fisioterapia nos Cuidados Intensivos começa enquanto o doente ainda está inconsciente e sedado. Uma pessoa saudável deitada uma semana numa cama pode perder 30% da massa muscular. Num doente infetado, que esteja sedado, sem se mexer, o risco de perda é muito maior. Ricardo Henriques, coordenador da equipa de apoio à reabilitação de doentes Covid, assume que o objetivo é recuperar o doente o mais rápido possível, também para libertar vagas para outros doentes. Daí que intervenham desde logo nas Unidades de Cuidados Intensivos e nas enfermarias, para fazerem terapia respiratória, combaterem o aparecimento de lesões cutâneas por os doentes estarem muito tempo imóveis, e depois gradualmente ir sentando o doente na cama, para melhorar o equilíbrio do tronco e passarem a poder ficar sentados, antes de voltarem a treinar o equilíbrio em pé, para poderem rapidamente voltar a andar, sem a ajuda de um andarilho.
"Os colegas dos Cuidados Intensivos dão vida aos doentes. Nós damos melhoria de qualidade de vida", resume o coordenador. "Dá alegria, muitos destes doentes andam por aqui nos corredores, vêm cá fazer fisioterapia."
Os fisioterapeutas já participaram na reabilitação de 120 doentes internados em Cuidados Intensivos Covid, mais 170 infetados que ficaram nas enfermarias, segundo um cálculo do diretor do Serviço de Medicina Física e Reabilitação, Francisco Sampaio. Neste período tiveram um fisioterapeuta infetado, com sintomas ligeiros, aparentemente contagiado por um doente.
O facto de não ter havido qualquer reforço da equipa coloca grandes dificuldades a Maria José Miranda, a coordenadora dos fisioterapeutas, na hora de fazer as escalas de serviço: "A fazer fins de semana, a equipa é curta, é necessário dar folgas. Mas não temos autorização para a entrada de mais fisioterapeutas."
João Pereira, 35 anos, é um dos dez fisioterapeutas que prestam apoio a doentes infetados. No início da pandemia, em março, leu muito e falou com os médicos para tentar perceber os riscos que correria quando fosse chamado a acompanhar doentes infetados. "O que eu senti quando acabei de me equipar e passei as portas foi: 'Agora é que é, agora é a sério'. Tinha de ter os cuidados todos. Sabia o que não podia falhar para não me infetar e não levar o que não queria para casa".
Já terá trabalhado com seis dezenas de doentes infetados internados nos Cuidados Intensivos. Não é necessariamente por serem mais novos que têm uma recuperação mais facilitada: por exemplo, teve um doente de 38 anos que teve uma parastesia num pé, uma alteração da sensibilidade e um défice de ativação dos músculos, que só por si o impediam de estar de pé, pelo que saiu do Santa Maria agarrado a um andarilho. Oscila entre os momentos de maior frustração, em que sente que os doentes não evoluem, e os momentos em que é alvo de gratidão manifestada pelos doentes que recuperam e saem do hospital pelo próprio pé.
Também ele lamenta que não seja possível ter um fisioterapeuta em permanência em cada unidade. "Tentamos desdobrar-nos ao máximo, mas não conseguimos estar o tempo que queríamos com o doente. A articulação com as equipas de enfermagem também seria mais fácil. Em vez de uma sessão por dia, podíamos subdividir por duas ou três, era o ideal."
O Observador acompanhou-o numa Unidade de Cuidados Intensivos. Sempre a chamar o doente pelo nome, como pode ver no vídeo.
"Parece que as pessoas respiraram de alívio e decidiram fazer os casamentos que não tinham sido feitos"
A escolha de Sandra Braz para ser a primeira profissional de saúde a receber a vacina no Hospital de Santa Maria terá sido tudo menos coincidência: é provavelmente a médica de todo o hospital que se cruza com os doentes em mais fases. Toma o primeiro contacto com muitos deles quando está de piquete nas urgências, acompanha-os quando ficam internados na unidade que coordena, está em permanente articulação com os Cuidados Intensivos para transferir doentes cuja condição se agrava, ou para receber doentes que melhoram no "setor dos instáveis" (outra enfermaria que coordena) e é também a responsável pelas consultas pós-Covid, onde acompanha os doentes para avaliar a evolução das suas sequelas e as dificuldades no regresso a uma vida normal.
O seu telefone não pára o dia todo. "Durante o dia há sempre alguém com um problema muito maior do que o que está ao lado." Parte dos contactos são para ir fazendo o ponto de situação de doentes que correm o risco de agravamento súbito. "Esta senhora não está bem e irá para os Cuidados Intensivos. Não é a primeira a ir, mas irá até ao final do dia. É uma senhora muito obesa, a melhor posição em que a conseguimos deitar é de lado", diz, depois de mais uma chamada.
Pelas suas enfermarias passaram oito centenas de doentes. Na consulta pós-Covid acompanha nove dezenas e a principal queixa dos que tentam retomar a vida ativa é a limitação motora e o cansaço, que os deixa muito assustados e preocupados, porque nalguns casos já passaram três meses. "Mas um doente que passe pelos Cuidados Intensivos tem uma fraqueza muscular e vai demorar a recuperar. Em termos cognitivos também notamos alterações da memória, um defeito de memória recente, um défice de concentração, portanto não vão estar no seu pleno durante alguns meses."
Nestes meses teve um doente que terá sido infetado na festa do Avante, outro na concentração para ver as ondas da Nazaré, e outro ainda no Grande Prémio de Fórmula 1 no Algarve, mas a maioria dos doentes que recebeu contagiaram-se em contexto familiar, ou pelo menos foi esse o único momento de risco identificado: "Parece que em setembro e outubro as pessoas respiraram de alívio e decidiram fazer os casamentos que não tinham sido feitos, os batizados e festejar os aniversários. E depois correu mal".
Entretanto desiludiu-se com doentes mais jovens, que desprezavam as distâncias de segurança e o uso de máscara por acharem que nada lhes aconteceria e acabaram por ficar internados. "Eu achava que depois de passarem pelo internamento e perceberem como é difícil podiam ser as nossas armas lá fora e passar a mensagem para os amigos. Tenho dúvidas de que isso esteja a acontecer, porque eles criam umas fantasias... Tive um doente de 30 anos que se recusou a aceitar que provavelmente ficou infetado num jantar fora com colegas do trabalho, que foi o único momento em que facilitou. Já conjeturava que era a mãe que tinha apanhado o vírus no supermercado. Claro que isto é um processo psicológico de defesa."
Mas também guarda situações de alívio. Durante duas semanas, todos os dias achava que um motorista internado ia ser entubado e ventilado. "Duas semanas sempre a achar: é hoje. Um doente com três filhos muito jovens, órfãos de mãe. Tivemos de pedir à equipa de psicólogos para dar ajuda aos filhos." Mas não chegou a ir para os Cuidados Intensivos e já recuperou. "Está ótimo. Já tinha começado a trabalhar, mas com queixas muito ligeiras. Saiu-lhe um peso de cima quando lhe disse que é perfeitamente normal ele sentir aquilo e vai passar."
Horas antes, neste dia, Sandra Braz recebeu na consulta um casal de idosos infetados, em que o marido, Manuel Oliveira, começou por desvalorizar a doença. Passou os 39 graus de febre, mas como já tinha tido gripes parecidas e não tinha mais sintomas não ligou. "Não pensei que pudesse ser Covid. Acabei por ir ao hospital..."
"Aí entrei eu em ação", interrompe a mulher, sempre a completar as respostas do marido. Ligou à Saúde 24 e mandaram-no ir ao Hospital Fernando da Fonseca. "Nunca mais de lá saía. Se alguém estiver infetado infeta os outros. Fizeram-me o teste, mas nunca mais davam os resultados. Às três da manhã liguei à minha filha para me ir buscar, porque tinha uma reunião de condomínio no dia seguinte."
Quase toda a gente foge de reuniões de condomínio, mas Manuel Oliveira "fugiu" do hospital para ir a uma reunião de condomínio, para tratar da coluna de água do prédio. Estava reunido com os vizinhos na escada de serviço, quando começou a desmaiar. "Senti mesmo que devia ir para casa, pedi desculpa aos condóminos, mas entretanto desfaleci, pronto. Quando desmaiei os vizinhos tocaram no meu andar."
"Não, não, não", corrige a mulher. "Chamaram imediatamente o 112 e eu sem saber. Eu nem sabia que ele tinha ido à reunião. 'Não vás, tens febre, deixa-te estar'. Mas ele gosta de cumprir tudo. A ambulância trouxe-o para aqui [Santa Maria] e só depois me tocaram à porta."
O marido ficou numa box do Covidário à espera do teste. Ainda teimou que não estava infetado. "Perguntavam-me se eu tinha falta de ar, eu disse que não — e se tinha não dava por isso. Achava que tinha um problema de tosse e temperatura, mas que era uma coisa diferente do Covid." O teste veio positivo e Manuel Oliveira ficou internado 16 dias.
A mulher fez o teste dois dias depois e soube que também estava infetada, mas com sintomas mais ligeiros (cansaço extremo, sonolência, falta de apetite), que dispensavam a ida ao hospital, pelo que ficou isolada em casa sozinha: "Eu estava numas condições psicológicas horríveis, com medo que ele fosse para os Cuidados Intensivos".
Não fazem a mínima ideia de como apanharam o vírus. "Estivemos sempre fechados em casa desde 17 de março. Ele só saiu meia dúzia de vezes para ir a uma esplanada perto de casa beber café e estar um bocadinho ali".

A enfermeira Filipa Onofre refresca o pescoço no momento em que acaba de se desequipar, depois de ter estado duas horas no meio dos doentes infetados no "setor dos instáveis", na Medicina 2A

A equipa de enfermagem tem de despender mais tempo com cada internado. "São doentes que estão muito mais em posição ventral, precisam muito mais dos nossos cuidados, a alimentação é diferente", explica a enfermeira Filipa Onofre, que nesta noite dividia o serviço com apenas mais duas colegas para vigiarem nove doentes.

"O que esta pandemia veio pôr em evidência foi a estrutura de base para lhe responder. Qual era o grau de preparação do nosso sistema de saúde? Havia uma escassez de recursos muito generalizada", aponta João Ribeiro, diretor do Serviço de Medicina Intensiva do Santa Maria

As câmaras apontadas a cada doente permitem às equipas de enfermagem vigiá-los do lado de cá da linha vermelha. Também conseguem perceber a saturação de oxigénio no sangue que os doentes têm em cada momento.

As enfermeiras Marlene Antunes e Inês Veríssimo, há sete meses nos Cuidados Intensivos, ficaram marcadas por um futebolista de 22 anos que teve de ser ventilado em agosto e apenas despertou do coma induzido dois meses depois: "A última coisa de que me lembro era agosto, agora é outubro, o que se passou? Como é possível?"

Ana Bernardo, 52 anos, assistente operacional na primeira Unidade de Cuidados Intensivos dedicada à Covid, recebeu de prenda de Natal em 2019 uma viagem a Bruxelas em março. Teve de a desmarcar por causa do início da pandemia. Adiou para setembro, mas com o agravamento da situação teve de desmarcar de novo.
Ter covid. "Parece que a gente vai morder ou matar aquela gente toda"
Jaime Dias, 66 anos, foi talvez o doente mais bem disposto a chamar a atenção do Observador. Numa enfermaria, do outro lado do vidro, começou a fazer o gesto do coração com as mãos para as nossas câmaras. "Estava num momento de super felicidade", admite. "Um gajo chega a um ponto em que liga a televisão e só vê mais 70 mortos todos os dias e pensa: será que me vou safar? Será que não me vou safar?" Mas ali um enfermeiro já lhe tinha dado a boa notícia: "Sr. Jaime, prepare-se que amanhã vai embora". Tinha passado entretanto 14 dias internado, a urinar para um plástico à frente dos outros doentes e a ter de pedir ajuda para ir à sanita numa cadeira de rodas com uma bilha de oxigénio, invocando o desconforto de fazer as necessidades à frente de toda a gente.
É motorista do presidente da junta de freguesia de Santa Maria Maior, o deputado socialista Miguel Coelho. E desconfia que terá sido um diretor da junta, que viajava ao seu lado no carro sem máscara, que o infetou com um espirro. Esse funcionário viria de facto a dar positivo, mas não necessitou de internamento.
Começou por sentir "um arrepio de frio diabólico" e 38,6 de febre, mas tomou um Ben-u-ron e foi para a cama. "Andei a pensar 'isto vai baixar', em vez de ir logo ao hospital. Aconselho todas as pessoas a irem logo ao hospital." Jaime só foi seis dias depois. "Já não pode ser. Cansado, a querer respirar e não poder..."
Deu positivo no Covidário do Santa Maria e foi internado no 5.º andar, onde uma enfermeira lhe deu um pijama e o avisou de que ia ligar uma câmara para poder ser vigiado por quem estava fora da unidade. "Vou entrar no Big Brother?", reagiu. Foi o suficiente para a enfermeira o passar a cumprimentar com essa alcunha: "Então Big Brother, estás bom?"
Nos primeiros cinco dias nem comeu, esteve apenas a soro, prostrado na cama. Ao sexto dia, passou a comer sopa e iogurtes. Começou a reagir e conseguiu ligar à mulher, para saber se estava infetada — deu negativo. "A minha preocupação era que ela tivesse apanhado também, ela é que me levou ao hospital a conduzir", recorda. Ao oitavo dia, já se sentia lúcido e brincava com as profissionais de saúde, nos intervalos de um sofrimento que descreve como "diabólico" — o mesmo adjetivo que usou para o primeiro arrepio quando adoeceu.
Perdeu 18 quilos durante o internamento. "Agora estou a recuperar, tenho feito caminhada e pedalado de bicicleta todos dias. Já estou a uns 92%." Pôde abraçar a mulher quando teve alta e passou o Natal com o filho, mas nunca vai esquecer o medo que sentiu à sua volta quando esteve internado com Covid-19: "Estive no inferno. Senti-me um gorila. As pessoas tinham medo de entrar e de se aproximar, como se eu fosse morder ou matar aquela gente toda".

Se pudesse, Jaime Dias teria abraçado os profissionais de saúde neste momento, em que teve alta e saiu finalmente da enfermaria. Um mês depois, voltou ao hospital e ligou a uma enfermeira "muito alegre", que lhe deu apoio no internamento, mãe solteira de uma menina de oito anos: "Venha cá abaixo, que lhe queria entregar uma coisa". Ofereceu-lhe de prenda uma saia, uma camisola e umas calças para a filha. E uma caixa de bombons para a enfermeira. "Ficou encantada. 'Obrigado, sr. Jaime'. Mas é apenas 0,8% do que fizeram por mim. Mereciam o dobro ou o triplo."

Além do emprego na junta de freguesia, Jaime Dias é fadista: venceu a grande noite do fado em 1991 no Coliseu dos Recreios e continua a cantar em casas de fados. Ainda não voltou a tentar, mas promete experimentar em breve, se os pulmões deixarem. Até porque quer dedicar um fado aos profissionais de saúde do serviço onde esteve internado.
Texto Pedro Jorge Castro
Vídeo Catarina Santos
Fotografia João Porfírio
Web design e desenvolvimento Alex Santos