Índice
Índice
Primeiro, foi um estudo chinês que dizia ter encontrado evidências de que o novo coronavírus “adquiriu mutações capaz de alterar substancialmente a sua patogenicidade”. Depois outro estudo, este norte-americano e britânico, que falava do surgimento de “uma forma mais transmissível” do SARS-CoV-2.
Os alarmes soaram definitivamente quando o Los Angeles Times, nos Estados Unidos, escreveu num artigo viral sobre os cientistas terem identificado “uma nova estirpe dominante” do vírus que podia “ser mais contagiosa do que a original”. A mensagem e o mensageiro foram criticados pelos especialistas que disseram que “as conclusão eram exageradas” e que continua a haver apenas uma estirpe do vírus. Mas logo depois ABC, em Espanha, noticiou o possível surgimento de uma “mutação letal” que podia justificar a elevada mortalidade provocada pela Covid-19 na Europa. E o The Sun, no Reino Unido, afirmou que o SARS-CoV-2 tinha “mudado 30 vezes com uma estirpe mais mortal que está a infetar a Europa”. E a partir multiplicaram-se os artigos que mostravam os mais ilustres especialistas divididos sobre este tema, até que as investigações começaram todas a dar razão às iniciais.
Perguntámos aos cientistas portugueses que estão a trabalhar nas investigações sobre as mutações dos vírus onde está a verdade. E a resposta foi unânime: sim, o novo coronavírus está a mudar e há uma alteração genética em particular que se está a tornar dominante em algumas regiões do mundo, nomeadamente em Portugal. Não se assuste já. A mutação não parece estar a torná-lo mais perigoso para a saúde humana, apenas mais infeccioso, o que até pode ser uma vantagem. A má notícia é que pode atrapalhar a busca por uma vacina.
Pequena mutação, grandes problemas: o exemplo de 1918
Os vírus como o SARS-CoV-2, cuja informação genética está guardada numa molécula de ARN, sofrem mutações com muita facilidade. É assim porque o ácido ribonucleico “é uma molécula quimicamente instável”, descreve Miguel Castanho, líder do grupo de bioquímica física de fármacos no Instituto de Medicina Molecular. “Nas nossas células, é o ADN como molécula que assegura o património genético e a passagem dele de uma geração para outra. A diferença para o ARN é um átomo de oxigénio e outro de hidrogénio. É um detalhe que torna a molécula a ARN muito instável e, por isso, mais suscetível de sofrer mutações“.
Ora, a parte do ARN que sintetiza o espigão que o vírus tem à superfície para se ligar a um recetor nas células (ACE2) é composto por 1.200 aminoácidos — os tijolos que compõem as proteínas. Podia pensar-se que a alteração de apenas um desses aminoácidos não fariam diferença. No entanto, “as pequenas alterações, se forem em locais críticos, podem ter efeitos muito pronunciados”: “A alteração de um aminoácido por outro causa maiores ou menores alterações estruturais consoante esse novo aminoácido é mais ou menos diferente que o anterior”, prossegue Miguel Castanho.
Ou seja, basta a alteração de um aminoácido para um vírus se tornar mais ou menos letal ou mais ou menos contagioso. Terá sido isto o que aconteceu com a Gripe de 1918: nos primeiros meses da gripe, a doença não causou muita preocupação em termos de saúde porque as pessoas não morriam muito, apenas havia muita gente infetada. “Vivia-se a I Guerra Mundial e a grande preocupação com o primeiro surto era que os soldados adoeciam e não iam para a batalha”, explica o investigador. Nesse primeiro momento, em fevereiro, terão morrido 10 milhões de pessoas.
Gripe espanhola foi mais letal na segunda vaga. 102 anos depois, pode repetir-se?
Num segundo momento, a segunda vaga, em setembro, começaram a eclodir focos dispersos em que começou a morrer muita gente até se chegar aos níveis catastróficos que conhecemos (40 milhões de mortes). O que terá acontecido entre esses dois momentos? “O que se acredita hoje é que o que criou a estirpe que fez todos aqueles mortos na pandemia de 1918 foi precisamente a alteração de um único aminoácido. Mas esse aminoácido estava precisamente no centro de ligação da proteína com os recetores das células”, continua Miguel Castanho. [houve ainda um terceira vaga, no início do ano seguinte, com mais 10 milhões de mortes].
No caso da Covid-19, os relatórios focam-se sobretudo numa mutação que ocorre na posição número 614 do gene S, que guarda a informação genética referente à proteína na superfície do vírus que se liga aos recetores das nossas células. Essa mutação “está em mais de metade dos vírus recolhidos em Portugal, ou seja, está numa frequência muito elevada”, revela Isabel Gordo, líder do grupo de biologia evolutiva do Instituto Gulbenkian de Ciência: “Tornou-se ao longo do tempo dominante na Europa. A primeira vez que foi detetada foi na Alemanha no final de janeiro e depois começou a aumentar em frequência”.
Essa mutação chama-se “D614G”. O “D” refere-se a um aspartato, um tipo de aminoácido que tem carga negativa; e o “G” é de glicina, um aminoácido com carga neutra. Neste caso, o vírus original tinha um aminoácido “D” no lugar na posição 614 do gene S que sofreu uma mutação e foi substituído por um aminoácido “G”. O questão é que “são dois aminoácidos muito diferentes, o que quer dizer que, se tirar um e colocar o outro, altera a carga e a polaridade, portanto altera a maneira como a proteína vai acomodar esse aminoácido“, descreve Miguel Castanho.
Pandemia pode durar até ao final do próximo ano. Novo estudo fala em 18 a 24 meses
Maioria dos vírus sequenciados tem mutação crítica
Vamos fazer um exercício com Isabel Gordo. Clique nesta página para aceder ao esquema do Instituto Nacional de Saúde Doutor Ricardo Jorge (INSA) e encontrar a análise que tem sido feita aos genomas dos vírus encontrados em pacientes em Portugal. Organize a informação por genótipo (em inglês, genotype) e escolha o gene “S”, referente à proteína S, que está na superfície do novo coronavírus e que serve de chave para entrar nas células humanas. A seguir, onde diz “posição” (em inglês, position) digite o número 614. Esta é a figura que vai surgir:
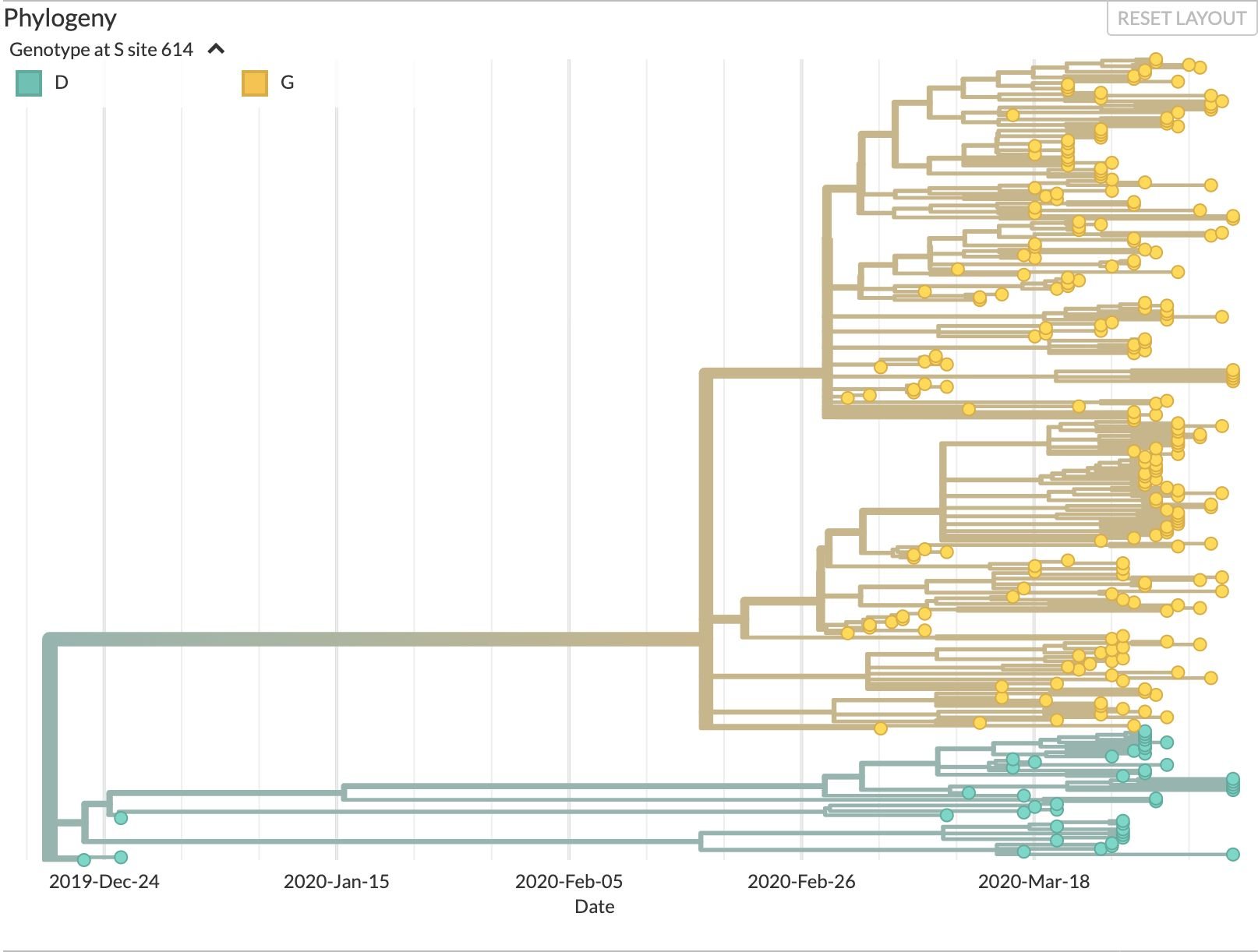
▲ A epidemiologia genómica do novo coronavírus em Portugal.
Instituto Nacional de Saúde Doutor Ricardo Jorge (INSA)
Esta imagem que surge no ecrã mostra a diversidade genética das amostras virais recolhidas em pacientes infetadas pelo SARS-CoV-2 em Portugal. Cada um daqueles círculos representa precisamente cada uma das amostras recolhidas nos infetados portugueses e, clicando em cima deles, pode descobrir a data em que ela foi recolhida, a idade e sexo do doente, o hospital em que foi acompanhado, entre outros dados. Quanto mais para a esquerda estiver o círculo, mais cedo a amostra em causa foi recolhida.
Repare nas cores desses círculos. Alguns, os que surgem mais abaixo, são verdes; e outros, mais acima, são amarelos. A legenda revela o significado: nas amostras a verde, geneticamente mais próximas entre si, a posição 614 no gene referente à proteína S está o aminoácido aspartato, representado pela letra D, o mesmo que foi encontrado no sequenciamento original feito na China. Mas nas amostras a amarelo, mais semelhantes entre si do que as verdes, e que representam a maior parte dos casos, essa posição no gene era ocupada por um aminoácido diferente — a glicina, representada pela letra G.
Ou seja, desde que saiu da China e entrou em Portugal, o vírus sofreu uma mutação que se tornou predominante em Portugal. Uma vista de olhos pelo mapa debaixo do esquema prova que muitos desses casos foram identificados sobretudo em Ovar. Podia pensar-se que essa tinha sido uma mutação que por acaso encontrou naqueles locais uma oportunidade para se espalhar pelo país, tornando-se dominante em Portugal. Mas essa teoria cai por terra se olharmos para os dados do mundo ocidental: é que outras zonas do globo, em regiões dispersas, reportaram a mesma mutação. Há então uma nova estirpe do SARS-CoV-2. E essa nova estirpe tornou-se dominante.
Como um vírus mais contagioso pode ser uma boa notícia
Não se sabe porque é que esta variante do vírus surgiu. “Os investigadores argumentam que isso aconteceu porque deu alguma vantagem ao vírus, mas também é possível que a mutação tenha sido espalhada ao acaso, por exemplo, através de uma pessoa infetada por um vírus que sofreu a mutação e que viajasse muito ou fosse muito sociável”, explica Diana Lousa, investigadora do Instituto de Tecnologia Química e Biológica António Xavier (ITQB), que está a trabalhar com Miguel Castanho para compreender a interação entre a proteína S e o recetor ACE2.
Também não se sabe que vantagem será essa, embora haja desconfianças: a mutação ocorreu numa região da proteína S que se liga ao recetor das nossas células, funde-se com a membrana e abre um poro por onde o material genético vai passar. Segundo Diana Lousa, “se houver uma vantagem neste processo, ou seja, se se conseguir ligar melhor ao receptor, se conseguir mudar de forma mais facilmente ou se conseguir fugir melhor ao nosso sistema imunitário, estas três coisas podem contribuir para que o vírus se torne mais infeccioso”.
Mas este não é um fenómeno estranho para os cientistas: “Se houver uma mutação de um vírus que o torne mais infeccioso — isto é, que o torna mais suscetível de ser contagioso e passar de uma pessoa para outra, esse vírus tem vantagem sobre outras estirpes. Se esse vírus conseguir multiplicar-se mais dentro de uma pessoa sem a matar, chega a mais gente mas também se reproduz mais em cada pessoa“, explica o investigador Miguel Castanho.
A boa notícia é que, apesar de o novo coronavírus parecer estar a evoluir para uma estirpe mais infecciosa, não está a tornar-se mais severo e letal, como chegou a ser noticiado e dito nos primeiros estudos. Pelo menos foi essa a conclusão a que chegou o relatório norte-americano e britânico, realça Isabel Gordo: “Do ponto de vista da população em geral, aquela mutação parece espalhar-se muito depressa e em vários locais do mundo, mas do ponto de vista do indivíduo infetado pelo vírus, não há neste momento nenhum indício de que possa causar sintomas mais severos”.
Isso “é aquilo que se espera para a evolução natural de um vírus”, descreve Miguel Castanho. Os dados do estudo norte-americano e britânico reportam que, apesar de existir mais sequenciamentos genómicos dos vírus com esta mutação, os sintomas causados pela infeção não são mais graves nem a doença provocada é mais severa. Isso é bom para o SARS-CoV-2 porque, sendo mais infeccioso mas não letal, consegue espalhar-se mais rapidamente entre as pessoas e depois replicar-se facilmente e durante mais tempo no hospedeiro.
E é bom para os humanos também, realça o investigador: “Um vírus muito infeccioso que não seja perigoso e competisse com as estirpes perigosas do coronavírus tornava-se dominante. Havia mais pessoas infetadas com esse vírus menos perigoso e provavelmente resistiriam melhor às estirpes mais perigosas. Assim existia uma contribuição para a imunidade de grupo sem grande dano. O facto de se transmitirem mais facilmente não é, por si só, um mal”, prossegue: “Serem mais infecciosos só seria um grande problema em vírus que são muito mortais”.
Isso foi pelo menos o que demonstraram as análises que os cientistas recolheram num hospital em Inglaterra. Após compararem os dados dos doentes em estado grave infetados por uma estirpe e por outra, os investigadores perceberam que nenhuma delas parecia influenciar a severidade da Covid-19. Depois, em laboratório, entenderam que a estirpe mais recente multiplica-se melhor, mas não agrava mais a saúde do que a estirpe mais antiga. Ou seja, “o vírus não perde vantagem porque não mata mais pessoas”: “Se se multiplicasse mais mas matasse mais pessoas, perdia a vantagem porque se multiplicava durante menos tempo”, concretiza Miguel Castanho.
O problema que já vimos na busca pela vacina contra a sida
Mas esta alteração também traz más notícias: uma mutação neste local pode ser um obstáculo na busca por uma vacina, visto que algumas delas ensinam o sistema imunitário a identificar a proteína S com uma estrutura química muito específica mas que, aparentemente, parece estar a mudar. A zona onde a mutação está a ocorrer “é muito crítica da proteína S porque é para onde estão dirigidas muitas vacinas e muitos esforços para terapias de anticorpos. O facto de essa mutação ocorrer aqui pode comprometer o que está a ser feito até agora sobre vacinas e terapias para essa região”, explica o investigador.
Para encontrar uma vacina que seja viável e segura é preciso encontrar uma zona relativamente estável do vírus e criar uma vacina que estimule o organismo a identificar essa zona. Se nessa região não houver mutações, mesmo que tenham ocorrido alterações noutras zonas do vírus, a vacina continua a ser funcional. Mas caso essa zona mude, a vacina pode tornar-se inútil. “Esta é a história da sida, ano após ano — tentar fazer vacinas contra uma determinada área, mas depois chega a altura e afinal há uma variante do vírus que teve uma mutação nessa área e comprometeu o desenvolvimento da vacina”, alerta Miguel Castanho.
É na busca por uma zona estável do vírus da Covid-19 que a equipa de Diana Lousa, do ITQB, está a trabalhar. Depois de ela ser encontrada, recria-se um programa de computador que conheça todas as forças físicas que determinam a interação entre moléculas e geram-se substâncias virtuais que são colocadas na presença virtual da proteína. A missão é descobrir que substâncias encaixam melhor com elas, inibindo a ligação entre a proteína S e o recetor ACE2.
Anticorpos artificiais. O exército que não salva o mundo da Covid, mas pode curar doentes
Isso é feito no ITQB. Depois a bola passa para o lado do Instituto de Medicina Molecular. Numa primeira fase, expõem-se células ao vírus e deixa-se que ele se multiplique livremente; e depois compara-se como acontece essa multiplicação na presença da molécula. A tarefa não é tão simples quanto parece: é necessário saber a solubilidade da molécula, a estabilidade química e se interage com outros pontos da célula com que não é suposto. Mesmo que passe esse teste, a molécula ainda tem de ser testada em células hepáticas e do rim, por ser nelas que os medicamentos são sintetizados.
Uma mutação que deixa mais dúvidas do que respostas
O que esta mutação faz exatamente ainda ninguém sabe. Embora as conclusões sejam “plausíveis” e “sustentadas”, os dados ainda são poucos para se fazerem extrapolações. No entanto, indicam os três especialistas entrevistados pelo Observador, são indícios de que a interação do vírus com os humanos pode estar a mudar — algo que precisa de ser levado em conta na hora de encontrar uma terapêutica para a Covid-19.
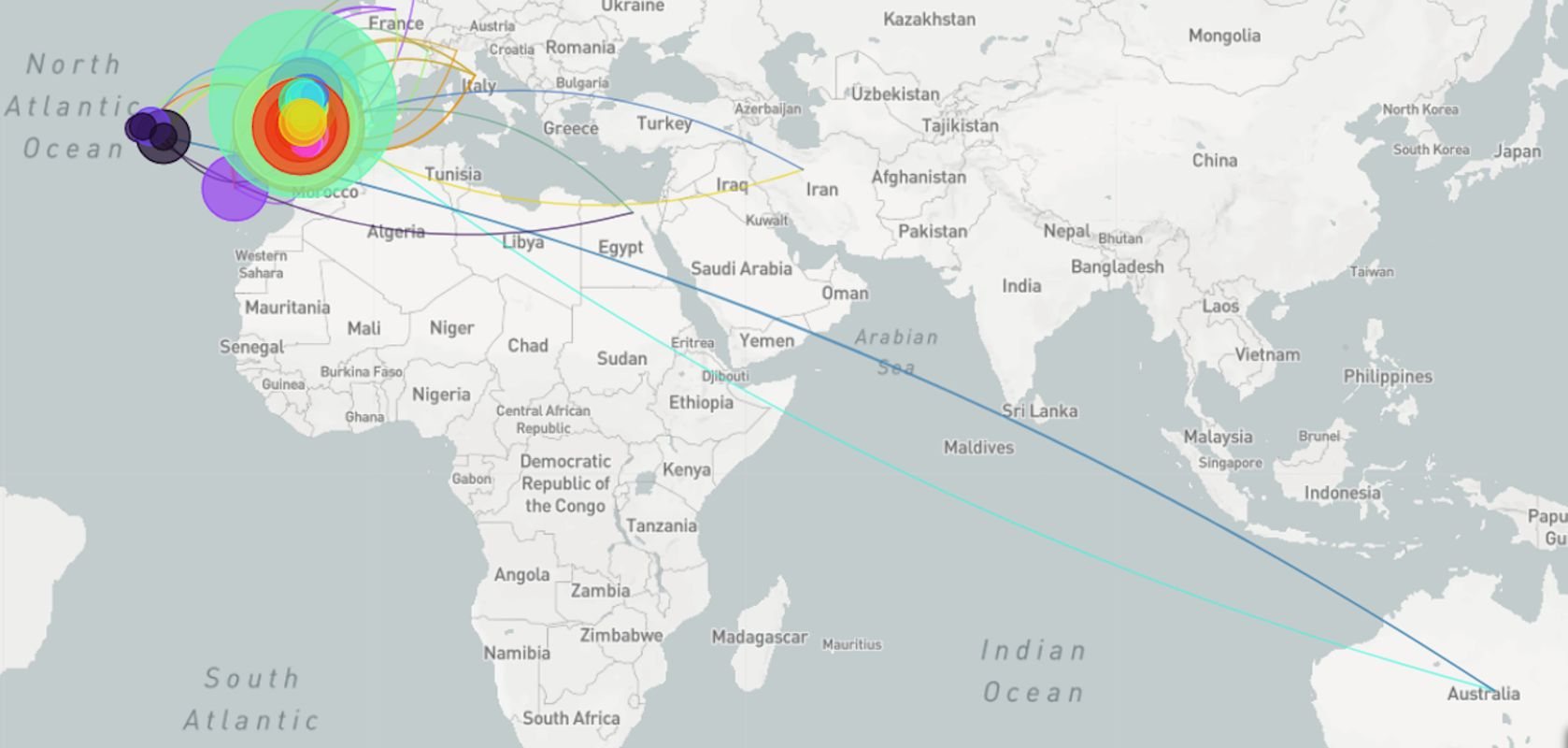
▲ As mutações
Além do ITQB e do Instituto de Medicina Molecular, também o Instituto Gulbenkian de Ciência prepara-se para produzir as experiências necessárias para descobrir o que significam estas mutações para a saúde humana e para a evolução da pandemia, conta-nos Isabel Gordo: replicar num laboratório de alta segurança esta e algumas das outras 150 mutações identificadas nos vírus sequenciados em Portugal e, depois, testar numa caixa de Petri o que acontece quando as células são expostas a essas alterações.
“Não podemos depois extrapolar porque uma alteração vista em células pode ser combatida com o sistema imune no contexto real do organismo, mas permite-nos saber mais sobre esta dinâmica”, explica a investigadora. No final, “faz-se uma ligação entre a presença destas mutações e os dados clínicos do paciente onde foram encontradas”. Complexo, importante e com muito ainda por investigar.