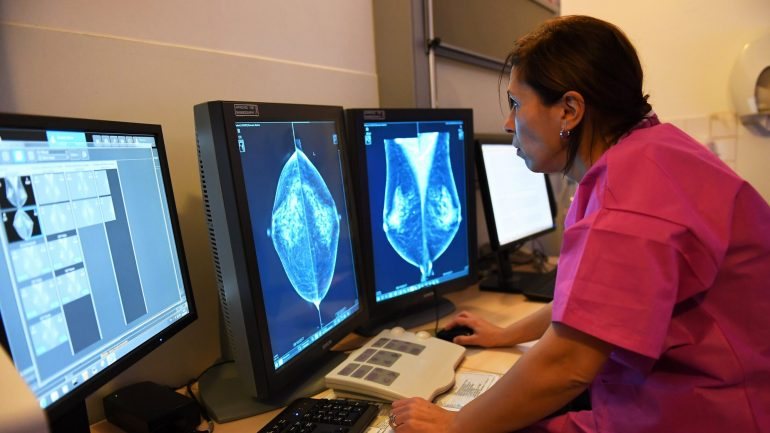
A imunoterapia tem sido testada nos tratamentos contra o cancro, mas não parece ser igualmente eficaz em todos os tipos de cancros. Há técnicas que têm sido bem sucedidas quando as células cancerígenas têm muitas mutações, como os melanomas ou o cancro dos pulmões causado pelo fumo do tabaco, mas este sucesso não é replicado quando as células tumorais têm menos mutações. Agora, uma equipa norte-americana mostrou que também existe a possibilidade de usar estas técnicas mesmo quando há poucas mutações. Os resultados foram publicados esta segunda-feira na Nature Medicine.
Apesar de os resultados parecerem promissores e de a doente estar livre da doença há cerca de dois anos, é preciso notar que os resultados se referem a um ensaio clínico com uma única doente. Os resultados tornam-se relevantes porque foi possível tratar um cancro da mama ligado às hormonas com uma técnica que até ao momento não se tinha mostrado eficaz para tratar este tipo de cancro.
“O que é importante é que este estudo, em conjunto com estudos recentes em cancro do ovário, estão a dissipar a ideia crescente de que os tumores com menos mutações, tais como o cancro da mama ligado às hormonas, o cancro do ovário, o cancro da próstata e os adenocarcinomas, não são recetivos às terapias dirigidas a novos antigénios”, escreveu Laszlo G. Radvanyi, investigador no Instituto de investigação em Cancro do Ontário (Canadá), num comentário ao artigo científico publicado.
Neste caso, a doente de 49 anos tinha um cancro da mama com metástases que não tinha respondido a nenhum dos tratamentos convencionais aplicados. A equipa dos Institutos Nacionais de Saúde dos Estados Unidos combinou, pela primeira vez, duas técnicas de imunoterapia e conseguiu resultados que abrem a possibilidade de se aplicarem este tipo de ensaios a outros doentes com o mesmo tipo de cancro ou com outros tipos de cancro que apresentem poucas mutações.
A imunoterapia pressupõe que seja o próprio sistema imunitário do doente a combater o cancro, mas com uma pequena ajuda externa. Essa ajuda pode ser feita manipulando diretamente as células do sistema imunitário ou com fármacos específicos — este caso combina os dois. A ideia é conseguir que os linfócitos, um tipo de glóbulos brancos, reconheçam as células tumorais e as combatam como se fossem células estranhas ao organismo, da mesma forma que fazem com vírus e bactérias, sem que nada trave a sua ação.
Para manipular as células do sistema imunitário, os linfócitos são recolhidos das amostras do cancro do doente e tratados em laboratório. Primeiro, são “ensinados” a reconhecer os sinais que as células tumorais podem apresentar. É por isso que a técnica parece ser mais eficaz quando as células sofreram muitas mutações, há mais sinais e mais sinais diferentes do que aqueles que todas as células apresentam. Depois, os linfócitos que “aprenderam a lição” são multiplicados para que o doente possa receber um exército especializado capaz de combater o tumor. Este exército é, então, injetado no doente.
As técnicas de análise do genoma e das proteínas têm permitido também conhecer que mutações existem em determinada célula cancerígena e que sinais diferentes esta pode apresentar. Estes sinais são proteínas ou peptídeos (cadeias de aminoácidos) que podem ser reconhecidas pelo sistema imunitário como antigénios, que se ligam aos anticorpos e dão início à resposta imunitária. O sistema imunitário só precisa de estar preparado para os reconhecer. Essa é uma das ajudas que a imunoterapia pode fazer.
No caso desta doente, foram identificados quatro genes mutados com potencial para “treinarem” os linfócitos. Além das injeções com o exército especializado de linfócitos, a doente também recebeu outra imunoterapia (pembrolizumab) que pretende desligar o interruptor dos linfócitos (PD-1), que os fazem entrar em morte celular programada. Desta forma, o recém-chegado exército não se auto-destrói num curto espaço de tempo.
O novo caminho para combate ao cancro que faz aumentar esperança de vida
Apesar de promissora, a imunoterapia ainda apresenta algumas limitações, como a identificação das mutações e dos sinais mais significativos para a resposta imunitária; a extração de linfócitos suficientes de uma pequena biópsia; a identificação dos linfócitos capazes de reconhecer os agentes a eliminar; e a preparação do exército de linfócitos que se faz com células do próprio doente e que precisam de algum tempo para serem tratadas em laboratório. Acrescenta-se que ainda não são perfeitamente conhecidos os efeitos secundários da imunoterapia.
Em relação aos obstáculos ultrapassados, a extensa caracterização molecular feita pela equipa norte-americana poderá permitir replicar a técnica com outros doentes e estimar a probabilidade do sucesso. Pelo menos, assim esperam os investigadores. Por enquanto, é preciso que mais pessoas participem neste tipo de ensaios clínicos para que a técnica seja validada.
“O cancro da mama metastático pode ser uma doença heterogénea. Com este doente demonstrou-se que a uma terapia feita à medida para atingir as mutações específicas apresentadas pelo próprio tumor do indivíduo podem levar a uma regressão completa e duradoura do cancro”, concluíram os autores no artigo.