Os pais são o melhor detetor precoce de doenças dos seus filhos. Passam tanto tempo com eles e a observá-los de todos os ângulos, que notam qualquer pequena alteração — até as que não têm importância. São, por isso, os pais que podem detetar, tão cedo quanto possível, um retinoblastoma, um cancro ocular que atinge as crianças com menos dois anos.
Esta forma de cancro é bastante rara e se, detetada a tempo, pode ser tratada, mas, quando não recebe o tratamento adequado, pode ser fatal. Acontece, sobretudo, nos países onde é mais frequente e onde o acesso aos cuidados de saúde é pior, como na China (estimativa de 1.442 novos casos em 2016), ou na Índia (estimativa de 971 novos casos).
Um dos riscos do retinoblastoma avançado é que forme metástases e se espalhe por outros órgãos do corpo, mas o pior cenário é quando viaja pelo nervo ótico e se instala no cérebro, muitas vezes em sítios onde não pode ser operado, explica ao Observador Brenda Gallie, oftalmologista especializada em retinoblastoma no Hospital para as Crianças Doentes, em Toronto (Canadá).
O que é o retinoblastoma?
O retinoblastoma é um tumor que aparece na retina, a membrana no fundo do olho responsável pela formação das imagens. Mais especificamente, este tipo de tumor surge nas células que vão dar origem à retina, numa fase em que ainda se estão a dividir e diferenciar. É por isso que aparece em crianças com menos de dois anos. “A retina só está completamente desenvolvida entre os dois e os quatro anos”, explica a médica.
A mutação nos genes vai provocar a doença, mas apenas quando os dois genes do par existente na célula estão doentes. Quando apenas um dos genes está mutado, o gene normal consegue continuar a cumprir as suas funções.
Como se deteta o retinoblastoma?
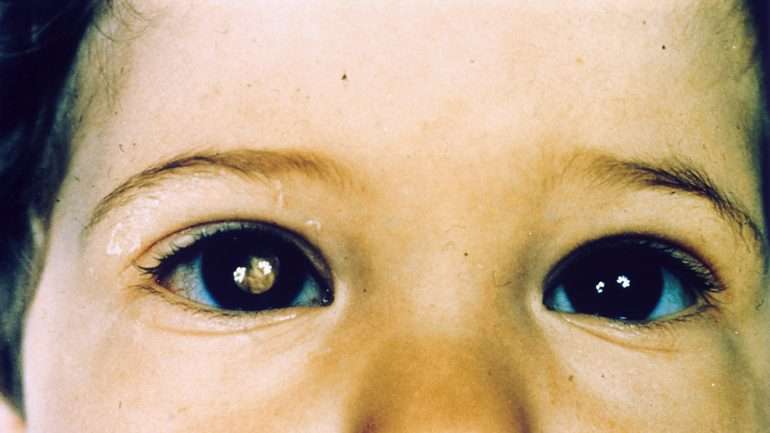
Quando não existe historial familiar da doença, o tumor só se deteta quando está grande o suficiente para ser visível através da pupila. Localizada no centro da íris, a pupila aparenta ser negra, mas, na verdade, é um orifício que controla a entrada de luz no olho. Se vir a pupila branca, ainda que dependa do ângulo de luz que lhe está a incidir, é possível que esteja a ver a massa tumoral no interior do olho.
“Se os pais estiverem a trocar a fralda aos bebés, com a luz num certo ângulo, podem ver a pupila branca, mas quando levantam o bebé, o ângulo da luz muda, e deixam de ver”, conta Brenda Gallie. “O tumor é fácil de diagnosticar, mas muitas vezes os pais não entendem o que estão a ver. E os médicos não passam tempo suficiente com os bebés ou não têm a luz certa para o conseguir fazer num exame de rotina.
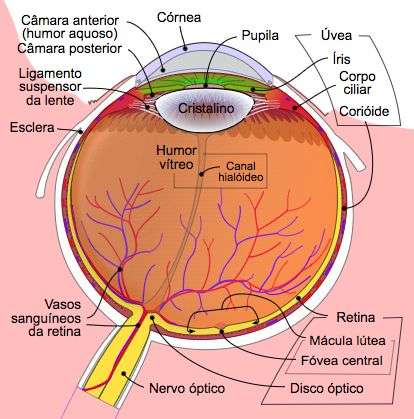
Diagrama esquemático do olho humano — Rhcastilhos & Jmarchn/Wikimedia Commons
“Felizmente existe a internet”, diz a médica. Os pais podem facilmente tirar uma fotografia do olho da criança e fazer uma pesquisa na internet. Com sorte, vão encontrar o site “One Retinoblastoma World”, onde têm informação sobre a doença e um mapa com todos os centros de tratamento no mundo. Em Portugal existem dois desses centros.
Bebés e crianças com estrabismo ou com proptose (globo ocular saliente) devem também procurar um oftalmologista para descartar a hipótese de se tratar de retinoblastoma.
A doença é hereditária?
A mutação nos genes do retinoblastoma pode estar localizada só nas células do olho e, neste caso, não é hereditária. Mas se estiver presente em todas as células do corpo, a doença pode passar para os filhos. Além do risco de desenvolver retinoblastoma, os doentes que têm a mutação em todas as células do corpo têm maior risco de desenvolver outros tipos de cancro, em particular sarcomas. Brenda Gallie defende que se deviam estudar formas de detetar precocemente outros cancros, nestes doentes com risco elevado.
“30 a 50% dos doentes portadores de um gene do retinoblastoma mutado vão desenvolver outro cancro”, afirma Brenda Gallie.
Quando a doença existe na família, pode ser feita uma amniocentese (análise do fluído amniótico) para perceber se o bebé é portador da doença, explica a médica canadiana, referindo-se às práticas adotadas no Canadá. No hospital onde trabalha, quando é detetada a mutação, o parto é antecipado para as 36 semanas, são feitos exames para a identificação dos tumores e o tratamento com laser iniciado de imediato, por muito pequeno que seja o cancro. Estes bebés são depois acompanhados durante um ou dois anos, com consultas cada vez mais espaçadas no tempo. “Quando o tumor é detetado à nascença, o risco de virem a ter um tumor grande é menor.”
Como se trata?
“Todos os bebés têm o mesmo risco de ter uma mutação no gene do retinoblastoma”, diz Brenda Gallie. Isto quer dizer que não existe nenhum fator de risco identificado — nem alimentar, nem de poluição — e portanto não existe uma forma de prevenir a doença, a não ser tentar detetá-la o mais cedo possível, para que a doença não evolua e para que o tratamento seja mais eficaz.
Quando o tumor ainda não saiu do globo ocular, retirar o olho é o método que oferece mais garantias para controlar a doença, explica a médica. “Tirar o olho salva a vida à criança.” Quando se opta por manter o olho e fazer outros tratamentos, estes têm de ser mantidos durante dois anos e são bastante caros. “Estes tratamentos podem resultar muito bem ou muito mal — e causar a morte da criança. Por isso, é importante que o médico tenha muita experiência no acompanhamento destes casos.”
Nos países onde o diagnóstico não é feito atempadamente 70% das crianças pode morrer da doença — contra 3% de mortes na América do Norte, por exemplo.
Para melhorar o tratamento dos doentes, está a ser preparada uma plataforma que reúne a história clínica do doente e que pode ser consultada e atualizada por todos os médicos que acompanham a criança, seja no hospital ou na clínica. A plataforma ainda está em versão de teste, mas Brenda Gallie espera que a mesma possa ser usada em todo o mundo dentro de um ano. A médica apresentou a plataforma esta quinta-feira, no Centro Champalimaud (Lisboa), durante a conferência da Associação para a Investigação em Visão e Oftalmologia.