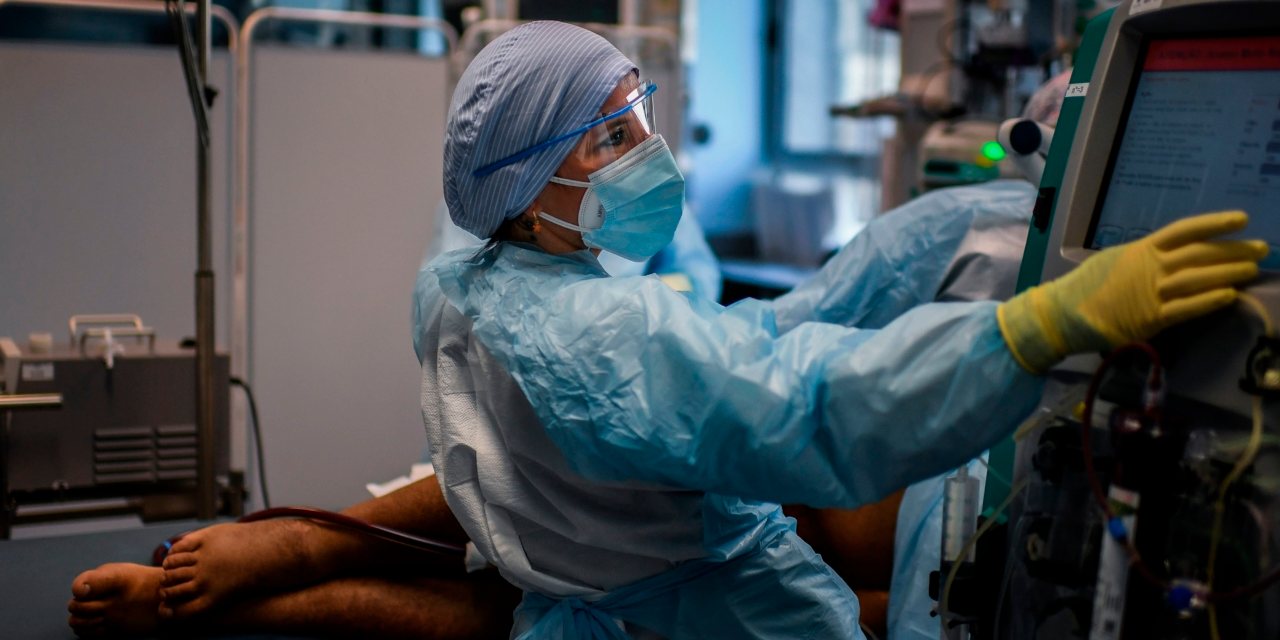
Foi “quase por tentativa e erro” que os médicos nas unidades de cuidados intensivos aprenderam a cuidar dos doentes que lhes chegavam às mãos com infeções pelo novo coronavírus. Era o único remédio perante uma patologia nova que se mostrava penosa e resistente aos tratamentos típicos. E aterradora quando, ainda antes de entrar em Portugal, já obrigava os médicos em Espanha e Itália a ter de delinear planos sobre como iriam escolher quem vivia e quem morria se faltassem recursos.
Tais situações limite nunca se colocaram nos hospitais portugueses. Mas oito meses depois da entrada do primeiro doente nos cuidados intensivos, e quando o pico de doentes em UCI foi ultrapassado num dia em que todos os máximos da pandemia foram batidos em Portugal, as temíveis dúvidas sobre a resistência do Sistema Nacional de Saúde volta a pairar no país. A própria ministra da Saúde, Marta Temido, avisou que “a situação em Portugal é complexa” e “grave” — mesmo com mais camas prontas para receber doentes Covid-19.
Mas há outras armas à disposição dos profissionais de saúde, detalhes sobre a doença e sobre a forma como os pacientes respondem a ela que, há oito meses, se desconheciam. Depois de milhares de pacientes terem passado pelas unidades de cuidados intensivos, os médicos têm truques na manga, pequenos pormenores que podem ser suficientes para salvar vidas. Cinco deles contaram ao Observador quais são e porque é que resultam.
Deitar os doentes de barriga para baixo
Tomás Lamas chama-lhe técnica do envelope: quando quer virar de barriga para baixo um doente crítico de Covid-19, o médico especialista em Cuidados Intensivos no Hospital Egas Moniz só precisa da ajuda de mais dois colegas. Colocam um lençol por baixo do paciente, outro por cima e puxam-nos. Em poucos minutos, concretizam um método que antes exigia a força braçal de muito mais pessoas.

▲ Tomás Lamas, médico especialista em Cuidados Intensivos no Hospital Egas Moniz.
D.R.
A manobra é uma questão de física. Quando estamos deitados de barriga para cima, o sangue bombeado do coração para os pulmões tende a viajar para baixo por causa da gravidade. Só que, nos doentes de Covid-19, é aí que fica a maior parte das zonas pulmonares danificadas pelo vírus, onde a ventilação não acontece corretamente.
Como tal, o sangue que passa por lá não sofre as trocas gasosas que devia: fica demasiado pobre em oxigénio e demasiado rico em dióxido de carbono, o que compromete todo o organismo. No entanto, se um doente for colocado de barriga para baixo, o sangue passa pelas zonas mais saudáveis e melhor ventiladas dos pulmões. E isso ajuda claramente na recuperação do doente.
Fazer uma “diálise” aos pulmões
Quando isto não basta, o Hospital Egas Moniz utiliza uma metodologia que permite monitorizar continuamente os níveis de dióxido de carbono expirados pelo doente. É a capnografia, explica o médico: “Pomos um sensor no sistema de ventilação do doente que, cada vez que ele expira, mede a concentração do CO2. Isto permite-nos monitorizar partes da ventilação, para saber se é adequada ou não”.
Se, à conta desta metodologia, se verificar que os níveis de dióxido de carbono no sangue continuam demasiado altos, faz-se “como se fosse uma diálise pulmonar”, acrescenta Tomás Lamas: “Uma máquina tira o sangue do corpo, ele passa por uma membrana especial, retira o CO2 em excesso e devolve o sangue ao organismo” já depurado.
Isto ajuda a reduzir a lesão no pulmão e a dificuldade em ventilar os doentes quando há uma insuficiência respiratória muito grave. Segundo Tomás Lamas, a técnica não era muito utilizada no passado, sobretudo porque os materiais eram caros e mais difíceis de encontrar. Mas nesta segunda vaga, numa altura em que o número de internamentos chega a novos máximos dia após dia, “tem sido utilizada cada vez mais”.
Deixar os níveis de oxigénio cair (mesmo) muito
É um exemplo de como, por vezes, a melhor decisão é não tomar decisão nenhuma. Luís Lencastre, diretor de Serviço da Unidade de Cuidados Intensivos Polivalentes do Hospital de Braga, explicou ao Observador que os médicos tiveram de aprender a “ter mais paciência” e a serem “menos agressivos na ventilação mecânica”. Mesmo quando os níveis de oxigénio no sangue dos doentes está perigosamente baixo.

▲ Unidade de Cuidados Intensivos do Hospital de Braga, coordenada por Luís Lencastre.
JOÃO PORFÍRIO/OBSERVADOR
“Nós estamos habituados, estamos calibrados para, quando os números de oxigenação são mínimos, usar os ventiladores. Mas nestes doentes temos visto que eles toleram faltas de oxigénio que, noutras doenças, não vemos as pessoas tolerarem tão bem. Portanto, estamos mais pacientes às saturações baixas, é quase como o doente fosse fazer montanhismo”, descreve o médico.
Esta métrica é obtida através da saturação de oxigénio ligada à hemoglobina — uma proteína dos glóbulos vermelhos precisamente responsável pelo transporte de O2. Numa pessoa jovem e saudável, essa saturação é muito próxima de 100% porque toda a hemoglobina circula ligada a oxigénio. Num quadro de pneumonia comum, quando o valor baixa dos 90%”, o doente fica com falta de ar e começamos a ventilar”.
Mas nos casos de infeção por SARS-CoV-2, “temos doentes que estão com 80% de saturação de oxigénio e que não precisamos de ir a correr para entubar”, descreve Luís Lencastre. A ideia é deixar o corpo travar a batalha que pode antes de arriscar a ventilação mecânica invasiva, uma vez que ela é “agressiva, como martelar o pulmão quando ele já está em ferida”.
Roberto Roncón, coordenador do Centro ECMO no Centro Hospitalar de São João, também é apologista desta filosofia: “A nossa estratégia fundamental é dar suporte orgânico durante esta fase de resposta imunitária à infeção, só que isso pode demorar semanas ou meses. Claro que, se não houvesse cuidados intensivos, a pessoa morria antes de o sistema imunitário se livrar da doença. Mas assim estamos a comprar tempo“.
Intervir só quando o doente se diz “cansado”
Mas o que acontece quando, mesmo assim, o tempo se esgota? Para descobrir a partir de que momento é necessário intervir com apoio à ventilação, os médicos precisam de estar muito atentos a esses níveis de oxigénio. Como os doentes de Covid-19 conseguem suportar quantidades baixas de O2 sem exibir sintomas evidentes de falência respiratória, os médicos intervêm apenas quando o doente diz sentir-se cansado a respirar.
“Perceber que a saturação de oxigénio está a baixar, nestes doentes, pode ser mais difícil porque podem muitas vezes ficar estáveis durante horas ou dias. Detetamos olhando primeiro para os outros órgãos, se o doente começar a referir cansaço ao respirar e se começar a ter retenção de dióxido de carbono, que é um sinal de exaustão ventilatória”, explica Roberto Roncón.
Uma das técnicas, descrita ao Observador por Luís Lencastre, é o oxigénio por alto fluxo, que “permite bufar oxigénio a 100%, muito concentrado, a 60 litros por minuto e sem necessidade de ventilação mecânica”: “Continua a ser uma forma cómoda para o doente. Com isto pode-se ler, falar ao telefone ou até a comer tranquilamente“, conta o médico.
Outra estratégia é o ECMO, o acrónimo para o nome em inglês de oxigenação por membrana extracorporal. Com este mecanismo, o sangue é bombeado para o fora do organismo, é enriquecido em oxigénio e depois devolvido ao corpo. “Em alguns doentes, isto permitiu evitar a ventilação invasiva”, garantiu Roberto Roncón.

▲ Roberto Roncón, coordenador do Centro ECMO no Centro Hospitalar de São João
Pedro Correia/Global Imagens
“Tivemos dois doentes que iniciariam ventilação não invasiva e que agravaram clinicamente, por isso tinham indicação para entubação. Só que estavam conscientes, colaborantes e o único órgão que estava realmente afetado era o pulmão. Nesses doentes, em vez de iniciarmos a ventilação invasiva, iniciámos o ECMO e com muito bons resultados”, exemplificou o médico.
A utilização do ECMO em Portugal é um caso de sucesso que contrasta com o que tem sido reportado noutros países. Os primeiros relatos sobre a adoção desta estratégia no combate à Covid-19 vieram de contextos de caos e saturação dos sistemas de saúde, como a China ou Itália. Nesses países, a mortalidade entre os doentes que usaram o ECMO rondava os 100%.
Por cá, 90% dos doentes que estiveram em ECMO com Covid-19 sobreviveram — mais trinta pontos percentuais que a média europeia. Roberto Roncón diz que estes resultados são “extraordinários”, mas relativiza-os: “A estatística é tanto mais robusta quanto maior a amostra. O nosso centro tem muita experiência mas só recebeu algumas dezenas de doentes e nunca entrou em saturação. Naqueles países, foram milhares e o caos estava instalado”.
Usar Remdesivir antes de chegar aos cuidados intensivos
O entusiasmo com o Remdesivir, o antiviral desenvolvido especialmente para o ébola que chegou a ser utilizado no tratamento da Covid-19, dissipou-se desde que uma avaliação da Organização Mundial de Saúde sugeriu que “não tem efeitos negativos nem positivos”. Saiu, portanto, das farmácias nos cuidados intensivos, mas José Artur Paiva explica como não foi completamente descartado.
É que, segundo o diretor do Serviço de Medicina Intensiva do Centro Hospitalar São João, há “um subgrupo de pacientes numa fase muito precoce da doença, que tem oxigénio baixo no sangue mas que não precisam de suporte ventilatório — não são críticos, digamos assim —, pode diminuir o tempo de tratamento e reduzir o tempo até à melhoria“.

▲ José Artur Paiva, diretor do Serviço de Medicina Intensiva do Centro Hospitalar São João
RUI OLIVEIRA/OBSERVADOR
Por isso, o que se tem feito naquele hospital é administrar o Remdesivir nos doentes com quadros clínicos moderados — “não são das pessoas que ficam em casa, são as que precisam de internamento mas não precisam de cuidados intensivos”, sublinha José Artur Paiva — e que foram identificados nos primeiros cinco dias de doença. Este é “o subgrupo que parece ter mais benefícios”.
O motivo não é completamente claro, porque “nestes casos, é muito difícil separar a gravidade do timing”. Mas “percebe-se claramente que, quanto mais cedo utilizar um fármaco destinado a matar um vírus, maior o sucesso que pode ter. Quanto maior o número de dias de evolução da doença, mais difícil é tratar a doença. O segredo parece ser identificar os casos muito rapidamente”.
Administrar um cocktail de dexametasona e heparina
De acordo com Paulo Martins, diretor do serviço de Medicina e Cuidados Intensivos do Hospital dos Covões, “todos os doentes” internados naquela unidade recebem um cocktail com “1o miligramas de dexametasona endovenosa durante dez dias” e, a não ser que haja contra-indicação, “doses maiores de heparinas de baixo peso molecular”.
▲ Serviço de Medicina e Cuidados Intensivos do Hospital dos Covões, dirigido por Paulo Martins
D.R.
A heparina é um medicamento anticoagulante, ou seja, evita a formação desses trombos. Uma das características nos quadros clínicos mais graves de Covid-19 é a formação de coágulos que entopem os vasos sanguíneos. Acontece porque pode haver uma agregação das plaquetas, as células responsáveis por estancar sangramentos em veias ou artérias danificadas. Com a heparina, evita-se essa complicação.
Já a dexametasona é um medicamento que reduz as inflamações, explica José Artur Paiva: “O dano causado pelo novo coronavírus tanto nos pulmões como noutros órgãos é sobretudo inflamatório. A inflamação traduz-se pela acumulação de células circulantes e a dexametasona tem como efeito principal reduzir esta acumulação de células na área pulmonar”.
Ora, segundo Paulo Martins, a mistura destes dois medicamentos parece contribuir para a “melhoria clínica mais rápida”, por causa do “controlo de um processo inflamatório desregulado com a ativação de citoquinas”. A citoquinas são mediadores que fazem a comunicação com outras células do sistema imunitário e indicam o que devem fazer. Em excesso, no entanto, atiram o corpo para um estado de inflamação generalizado que compromete o funcionamento de órgãos como o coração, o cérebro ou os rins.
Não usar demasiados equipamentos de proteção individual
É uma estratégia que Roberto Roncón adotou no Centro de ECMO do São João: “Os exageros são sempre maus”, começou por defender o médico. “O exagero por defeito é mau porque coloca em risco o profissional de saúde; e o exagero por excesso também tem riscos porque nos afasta dos doentes. Se eu precisar de meia hora para me equipar para ir para ao pé do doente, isso vai-me afastar dele“, justificou.
Por isso é que nenhum médico na ala dos doentes de Covid-19 no São João usa fatos quase de astronauta, que cobrem completamente o profissional de saúde e que nos habituamos a ver nas fotografias que nos chegam da linha da frente do combate ao ébola. “Sempre achei que as recomendações das autoridades europeias e americanas eram muito equilibradas. Recomendavam a proteção ocular, os respiradores e o isolamento de contacto. Para mim, tudo o que vai além disso não parece ser necessário”, defende o médico.
Há dois motivos para isso, prossegue Roberto Roncón. Por um lado, quanto mais complexo for o esquema de proteção individual, maior é a probabilidade de um médico ser contaminado ao retirá-lo porque mais detalhado é o procedimento de desequipamento. Por outro lado, isso contribuiria para a deterioração da saúde mental tanto do profissional de saúde como do próprio doente: “Imagine o que é estar doente e ver um astronauta a aproximar-se para cuidar de si”, argumenta.
Trabalhar por walkie talkies
Tomás Lamas descreve uma estratégia, “como se fosse telemedicina”, em que os médicos vagueiam pelas zonas reservadas a doentes de Covid-19 — no Egas Moniz, chamam-lhes “Covidário” — de walkie talkies em punho, vídeochamadas constantes e câmaras de filmar por perto. “Estes meios de comunicação tornaram-se importantíssimos”, descreve.
“Quando estamos no Covidário, é preciso material, medicação e, às vezes, é preciso comunicar para quem está lá fora que vamos sair com o doente“, enumera o médico: “É preciso organizar todo esse transporte porque, sempre que saímos com um paciente com Covid-19 isso tem de ser coordenado com o resto do hospital, as zonas de circulação têm de ser fechadas para não nos cruzarmos com pessoas não equipadas”.
Além disso, Tomás Lamas utiliza um “monitor que tem vários módulos com a tecnologia que precisamos“: “Quem está fora do Covidário consegue monitorizar todos parâmetros, como o estado de consciência ou a circulação do sangue dos doentes”, explica o médico. Depois, “com uma vídeochamada, alguém lá dentro pode intervir sem que tenha de vestir novamente o equipamento a correr para entrar na unidade”.