Índice
Índice
[O Livro Branco da Pandemia é um trabalho dividido em seis partes. Um ano depois da chegada do vírus a Portugal, o Observador olha para aquele que foi o percurso do país ao longo destes 12 meses e para seis problemas — confinamento, erros de comunicação, lares, rutura do SNS, falta de dados e vacinas — e oferece as recomendações de um painel de especialistas.
Antes da pandemia, o que não faltavam no Serviço Nacional de Saúde eram problemas — isso é ponto assente, explicado ao pormenor pelos especialistas ouvidos pelo Observador, e uma das principais justificações para o estado a que chegaram os hospitais nacionais durante a terceira vaga. Mas há mais. Por que motivos não se reforçaram mais cedo equipas e reservas estratégicas? Como é que em ano de pandemia o saldo de médicos no setor público é negativo? Por que é que a articulação com os privados não foi feita mais cedo e de forma a colmatar as necessidades crescentes dos doentes não Covid? Estas são algumas das perguntas a que os especialistas tentam dar resposta neste volume.]
Problema
Chegaram a ser 40 as ambulâncias com doentes lá dentro à porta do Hospital de Santa Maria na última quinta-feira de janeiro, o pior dia para o maior hospital do país desde o início da pandemia — pelo menos no que às filas de espera para as urgências diz respeito.
Desde que a terceira vaga começou, sobretudo na região de Lisboa e Vale do Tejo mas não só, começaram a ser cada vez mais audíveis os avisos de médicos e enfermeiros assumidamente “exaustos”: o Serviço Nacional de Saúde estava à beira do colapso e em breve os cuidados à população estariam em causa.
Falavam em cenários de “pré-rutura” a que inevitavelmente se seguiria a prática de “medicina de catástrofe”, explicavam que a desmultiplicação de enfermarias e camas de cuidados intensivos feita ao longo do último ano acabaria por não ter mais por onde seguir. “O limite provavelmente máximo em medicina intensiva deverá acabar por rondar as 1.150, 1.200 camas de medicina intensiva, para todos os doentes, Covid e não Covid”, explicou a 23 de janeiro ao Observador João Gouveia, intensivista no Hospital de Santa Maria e responsável pela Comissão de Acompanhamento da Resposta Nacional em Medicina Intensiva para a Covid-19. Exatamente um ano antes existiam 620.

▲ No final de janeiro as filas de ambulâncias à porta do maior hospital do país tornaram-se uma constante
FILIPE AMORIM/OBSERVADOR
A verdade é que nenhuma foi tão devastadora como a terceira vaga, que culminou no segundo confinamento, mas os problemas do Serviço Nacional de Saúde não surgiram só em janeiro de 2021. Nem sequer são exclusivos da pandemia. Os especialistas falam num “desinvestimento de décadas” — patente nas urgências cheias todos os invernos e nas listas de espera para tudo o que são exames complementares, consultas e cirurgias —, que com a pandemia veio apenas tornar-se ainda mais evidente.
Como se isso não bastasse, com o peso dos doentes Covid a dobrar o sistema, preocupam ainda todas as outras doenças e todos os outros doentes que o SNS deixou de poder atender como antes. E que estarão a contribuir em larga escala para o excesso de mortalidade já registado no país.
Capítulo 1
O longo “inverno” do Serviço Nacional de Saúde
Basta escrever no Google “caos nas urgências”, aparecem automaticamente uma série de sugestões — 2015, 2016, 2019, 2017 —, com descrições de doentes que esperaram horas para serem atendidos; de macas ocupadas que ficaram dias a fio em corredores; de ambulâncias estacionadas à porta de hospitais, à espera de vagas; de médicos agredidos por pacientes enraivecidos pela espera.
Em fevereiro de 2015, há precisamente 6 anos, terão sido pelo menos oito os pacientes a morrer depois de horas a aguardar por atendimento nas urgências dos hospitais de São José, em Lisboa, Santa Maria da Feira, Setúbal, Peniche, Santarém, Aveiro e Garcia de Orta, em Almada.
O frio e a gripe, aliados a uma série de problemas estruturais, fizeram a sua parte, mas “faltou planeamento” analisou na altura um conjunto de peritos a convite do Público — entre os quais Adalberto Campos Fernandes, que antes de o ano acabar seria ministro da Saúde, e Marta Temido, que três anos mais tarde o viria a substituir. Bastava trocar “gripe” por “Covid” para resumir as conclusões dos especialistas ouvidos agora pelo Observador sobre a resposta do SNS à pandemia.
Em 2015, os problemas apontados eram os mesmos, mas não é sequer como se as dificuldades no acesso ao atendimento nos hospitais e centros de saúde do SNS só tivessem surgido nos últimos seis anos. Como aponta Ricardo Mexia, presidente da Associação Nacional de Médicos de Saúde Pública, “a maior dificuldade do SNS” resulta de um “desinvestimento enorme” que tem vindo a acontecer ao longo de “décadas” e que, por sua vez, tem redundado na saída de inúmeros profissionais do setor.
Em setembro de 2019 foram conhecidas as conclusões de um relatório da Organização Mundial de Saúde sobre a despesa com saúde pública feita entre 2000 e 2017 em 33 países da chamada “região europeia”:
- em 15 países a despesa aumentou;
- em 14 países manteve-se nos mesmos níveis;
- em 4 países a despesa com a saúde diminuiu;
- Portugal faz parte do último grupo, juntamente com Hungria, Irlanda e Israel;
- Em 2017, Portugal investiu menos de 0,2% do PIB em saúde pública.
Recorde-se que o programa de assistência financeira pedido por Portugal a Comissão Europeia, Fundo Monetário Internacional e Banco Central Europeu esteve em vigor entre 2011 e 2014 — e que um dos compromissos do Governo foi fazer “poupanças significativas” no setor da saúde. Mas bem antes da chegada da troika, explicou o cirurgião Paulo Simões na sua tese de doutoramento, já havia problemas, nomeadamente desde 2002, ano em que os hospitais públicos passaram a ter um modelo de gestão empresarial que, por sua vez, conduziu à “progressiva eliminação das carreiras médicas” e ao “declínio do profissionalismo médico dentro dos hospitais”, com muitos profissionais a saírem para o privado e outros tantos a optarem pela reforma antecipada.
Quando a tudo isto se juntou a crise económica, percebeu o médico, que fez várias dezenas de entrevistas a profissionais de saúde, o panorama no SNS era o seguinte:
- Médicos e enfermeiros desmotivados;
- Administrações hospitalares com menos autonomia;
- Recursos mais limitados;
- Piores cuidados prestados aos doentes.
Em 2014 foi notícia um aumento de 160% face ao ano anterior das denúncias de agressões contra profissionais de saúde: em 2013 o portal criado para o efeito pela Direção-Geral de Saúde tinha recebido 202 queixas, em 2014 foram registadas 531.
Para Roberto Roncon, coordenador de Medicina Intensiva do Hospital de São João, são duas as principais fragilidades do Serviço Nacional de Saúde, ambas “endémicas” e por isso não exclusivas do atual Governo — mas que “têm vindo a piorar” com ele:
- Não funciona sob qualquer sistema de mérito profissional:
Com as carreiras médicas “praticamente paradas” e sem capacidade do Estado para aumentar as remunerações, médicos e enfermeiros não têm qualquer possibilidade de progressão. Nem do inverso: com o regime da função pública em vigor, não há trabalho por objetivos e os contratos são “para a vida”. “Quando as pessoas têm o melhor desempenho e maior mérito profissional e fazem mais sacrifícios pela causa do SNS e depois não veem esse mérito reconhecido, nem em termos remuneratórios, nem de progressão na carreira, fica o reconhecimento dos doentes — que para mim é o mais importante — mas que não é capaz de sustentar todo o modelo”, argumenta o médico.
2. Excessiva politização de administrações hospitalares e de restantes entidades de saúde:
Com administradores hospitalares e diretores clínicos nomeados pelo Estado, em vez de escolhidos pelos pares, evidencia-se “alguma sobreposição e confusão” entre atribuições políticas e atribuições de competência técnica — “Que têm a ver com a saúde dos portugueses”. “Isto cria um clima de desmotivação geral e uma pressão que não é para o desempenho mas para o favorecimento. Eu sei que para progredir na carreira não tenho de ser competente (estou a exagerar, estou a extremar), tenho é de alinhar com aquilo que é a vontade política.”
Ambas as “fragilidades” resultam, diz o intensivista, coordenador do Centro de Referência ECMO do São João e professor de Fisiologia da Faculdade de Medicina do Porto, numa “ausência de separação entre o que é público e o que é privado”, com médicos e enfermeiros a saltitar entre Serviço Nacional de Saúde e sistema privado, dando muitas vezes azo a “conflitos de interesses e perdas de produtividade muito significativas”. “Não sou nenhum paladino nem nenhum fundamentalista, mas é fácil de perceber que um administrador de um banco não pode exercer funções relevantes noutra instituição bancária. Alguém com responsabilidades no Serviço Nacional de Saúde naturalmente também não deveria poder desempenhar funções relevantes numa instituição privada.”
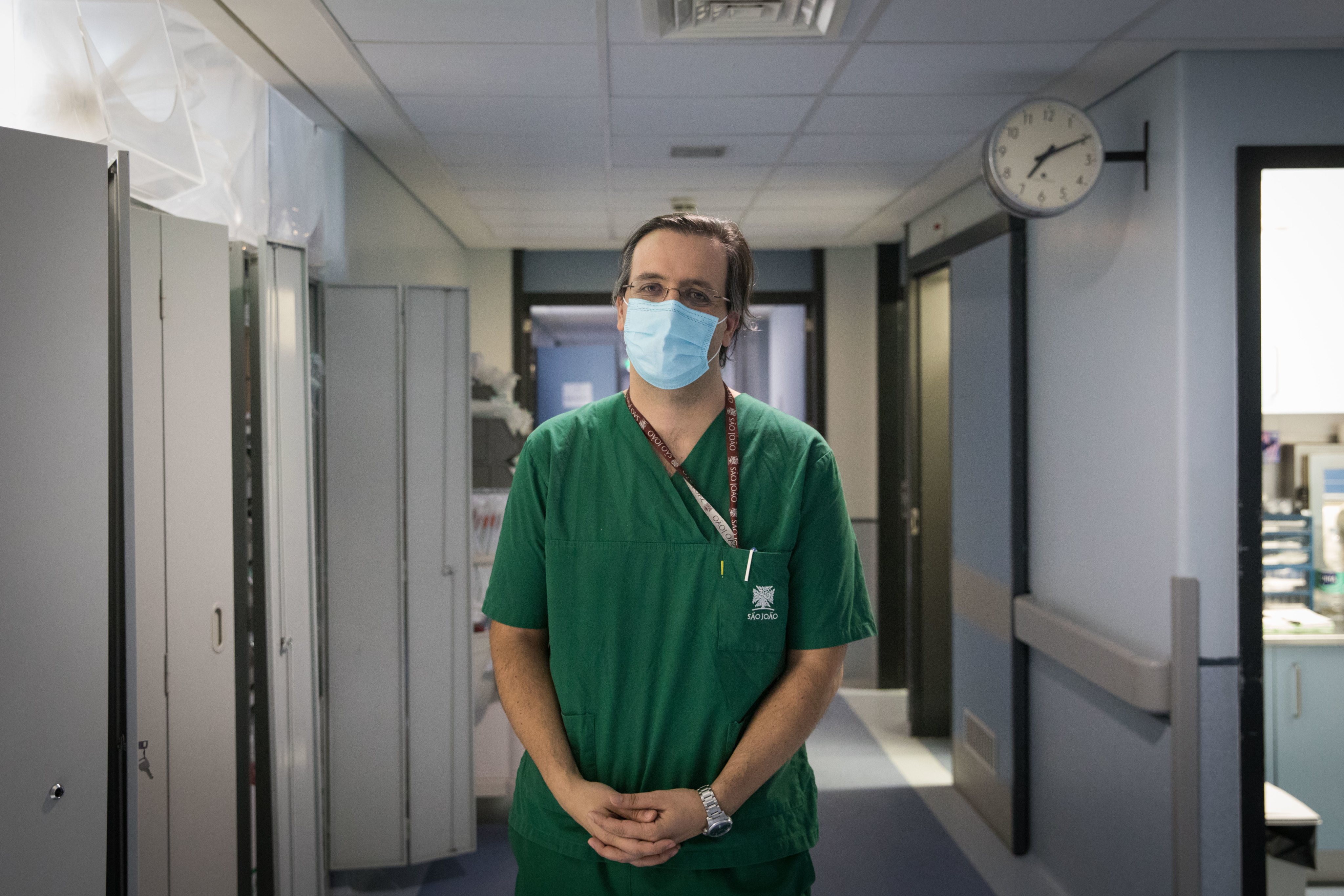
▲ O intensivista Roberto Roncon identifica uma série de problemas no SNS que, não sendo exclusivos do atual Governo, diz, têm vindo a piorar com ele
JOÃO PORFÍRIO/OBSERVADOR
Para resolver o problema, fixar profissionais no SNS e atrair outros, o médico defende um aumento nas remunerações, mas também o regresso a um regime semelhante ao extinto em 2009, que pôs fim aos incentivos ao trabalho em exclusividade no setor público. “Trabalho em quase exclusividade, a minha atividade no privado é quase residual, mas se quisesse dedicar-me a 100% ao hospital não teria condições para o fazer, não teria quadro legal”, diz.
Na prática, todos os médicos chegados aos hospitais do SNS depois de 2009 podem trabalhar em exclusivo para ele, mas não têm acesso ao regime de que os colegas mais velhos ainda usufruem e que prevê que possam fazer até 42 horas semanais com um aumento salarial de 25%.
No final de novembro de 2019, a pouco mais de três meses de os primeiros casos de Covid-19 serem registados em Portugal, dados da Administração Central dos Serviços de Saúde revelaram que, dos 13.052 médicos a trabalhar nos hospitais do Estado (parcerias público-privadas não incluídas), apenas 5.604 tinham regime de exclusividade — menos de metade.
Para Roberto Roncon, mesmo que com as questões levantadas pela pandemia em mente, não há como não começar a resolver os problemas do SNS pelas suas questões estruturais.
“Há artigos científicos que fazem uma análise comparativa do que se passou nos diferentes países, e todos dizem o mesmo: os serviços de saúde que responderam melhor foram os que estavam melhor apetrechados antes de a pandemia aparecer”, diz.
Já Ricardo Mexia, depois de ressalvar que se o SNS acabou por conseguir dar resposta à pandemia foi porque “os profissionais deram o que tinham e o que não tinham para que as coisas pudessem funcionar”, lembra que nenhum sistema de saúde poderia ter saído incólume de uma terceira vaga como a que Portugal viveu entre janeiro e fevereiro. “Uma pandemia controla-se a montante, se não evitarmos que as pessoas adoeçam é difícil para qualquer sistema de saúde fazer face à enorme procura que houve”.
Roberto Roncon concorda: “Esta ideia de achar que é durante uma pandemia que se reforça um sistema de saúde é paladina. Claro que não é. No limite, o que se pode fazer durante a pandemia é tapar alguns buracos”.
Capítulo 2
O início da pandemia: quando o que faltava era equipamento de proteção individual
Pode parecer uma realidade longínqua mas, no início, o problema era a falta de máscaras, luvas, viseiras e fatos de proteção. Apesar de o Governo ter feito sempre questão de garantir que os equipamentos de proteção individual em stock eram suficientes — “Até agora não faltou nada e não é previsível que venha a faltar o que quer que seja”, dizia António Costa a 23 de março —, a verdade é que nos hospitais e nos centros de saúde a realidade não era bem essa.
“Ao dizer que nada falta nem faltou no SNS, insultou-me em todas as minhas versões. Insultou-me como médico, porque eu vejo os meus colegas na linha da frente sem materiais de proteção, a usar as mesmas máscaras 12h seguidas e a ver doentes sem cuidados mínimos. Insultou-me como utente do SNS, porque eu vejo os hospitais a pedirem ajudas e donativos”, escreveu três dias depois, no Observador, Pedro Correia de Miranda, médico no Centro Hospitalar de Trás os Montes e Alto Douro e uma das muitas vozes que, na altura, se insurgiram contra as autoridades.
Improvisação à portuguesa: o que faltou e os truques dos profissionais de saúde
↓ Mostrar
↑ Esconder
Apesar de o PM garantir que médicos e enfermeiros tinham equipamento suficiente para trabalhar, nos hospitais e centros de saúde do país a realidade era outra
- Foram tornados públicos relatos sobre caixas de máscaras e frascos de desinfetante fechados à chave em vários hospitais do país, para evitar roubos;
- Uma médica do Hospital Curry Cabral fez um apelo à doação de tecido e elástico no Facebook, para costureiras voluntárias produzirem cógulas para médicos e enfermeiros;
- Vários profissionais de saúde de vários hospitais revelaram que deixaram de fazer pausas para comer ou ir à casa de banho nos turnos de 7 horas, num esforço de racionamento dos equipamentos — porque se saíssem dos serviços tinham de os descartar e trocar por novos no regresso;
- Centros de saúde de Lisboa e Oeiras receberam caixas de máscaras FFP2 com prazo vencido há 6 anos;
- Para tentar suprir a falta de viseiras, os médicos de vários centros de saúde em Lousada, Paços de Ferreira e Felgueiras receberam óculos de sol, molas e folhas de acetato;
- Tornaram-se célebres as soluções alternativas de enfermeiros de todo o país, que passaram a ir trabalhar com óculos de natação ou com as pernas enroladas em sacos de plástico;
- Centros de saúde e hospitais desenvolveram os seus próprios sistemas de racionamento de EPI: uns entregavam sacos de plástico com cinco máscaras cirúrgicas, para a semana toda;outros colocaram o pessoal da segurança a distribuí-las — uma de cada vez e mediante “validação da leitura do cartão de funcionário”;
- A sociedade civil juntou-se em inúmeras iniciativas para angariar fundos e encomendar material de proteção para doar em hospitais.
“Numa fase inicial tivemos muita dificuldade porque não havia equipamentos de proteção individual em número e em tipificação adequada (ou seja as características desses EPI não eram adequadas à pandemia), o que levou a uma taxa de infeção nos profissionais de saúde muito elevada”, recorda o médico de saúde pública Ricardo Mexia.
Os primeiros casos de infeção pelo SARS-CoV-2 em Portugal foram registados a 2 de março, uma segunda-feira. O despacho do Ministério da Saúde que determinou o “reforço imediato” do “stock dos medicamentos, dispositivos médicos e equipamentos de proteção individual” em 20% relativamente ao consumo de 2019, e que autorizou hospitais e restantes unidades do SNS a recorrer à compra por ajuste direto, foi publicado apenas 9 dias depois, a 11 de março, dia em que a Organização Mundial de Saúde declarou a pandemia.
Nessa altura, já todos os países estavam no mercado a fazer o mesmo, diz Ricardo Mexia, o que fez com que o material demorasse mais tempo a chegar e fosse comprado por “um valor excecionalmente alto”. Terá sido uma das primeiras vezes que Portugal teve de “correr atrás do prejuízo”: “Devíamos ter uma reserva estratégica mais robusta para fazer face a estes eventuais picos de procura. É o tipo de consumível que se gastará, não é um equipamento que podemos comprar e que depois não vai ser utilizado”.
Em novembro, oito meses depois e encerrando de vez a questão, a ministra da Saúde anunciou que a reserva estratégica de medicamentos, dispositivos médicos e equipamentos de proteção individual já tinha recebido, desde o início da pandemia:
- Um milhão de batas;
- 1,4 milhões de fatos de proteção integral;
- 1,7 milhões de toucas;
- 20 milhões de luvas;
- 58 milhões de máscaras cirúrgicas;
- 13 milhões de respiradores FFP2 e FFP3.
1.142 foi outro número que ficou célebre — há um ano existiam 1.142 ventiladores para adultos no Serviço Nacional de Saúde, “fora blocos operatórios de urgência e unidades de queimados”, explicou o primeiro-ministro a meio de março. No setor privado havia mais 200 equipamentos. O reforço começou a ser feito logo nessa altura, “na previsão do pior dos cenários”, revelou também António Costa. No final de janeiro de 2021 havia 2.145 ventiladores para ventilação mecânica invasiva — mais 1.003.
De acordo com os profissionais de saúde, também esse deixou de ser um problema. “É mais do que suficiente”, disse o intensivista João Gouveia na mesma altura ao Observador. “Não temos é pessoal suficiente para conseguir manejar todos os ventiladores caso eles sejam necessários.”
Capítulo 3
O reforço do Serviço Nacional de Saúde Covid
Entre janeiro de 2020 e janeiro de 2021 a capacidade em medicina intensiva em Portugal, em termos de vagas, duplicou:
De 620 camas de nível 3 e nível 2, passaram a existir 1.242 camas em unidades de cuidados intensivos
Apesar do aumento, diz o intensivista Roberto Roncon, que durante os três meses iniciais da pandemia trabalhou sem folgas, não há grandes motivos para aplausos. “Isto para mim é tapar um buraco. Se o governo adotar uma medida estrutural, para além da pandemia, de reforço da medicina intensiva, irei bater palmas. Mas obviamente que não respondo com grande entusiasmo sobre aquilo que foi feito na pandemia porque sei as dificuldades que tive e sei que nunca seria possível em seis meses estar a revitalizar um setor que é tão diferenciado e tão consumidor de recursos. A Alemanha tinha 4 ou 5 vezes mais camas de cuidados intensivos por 100 mil habitantes do que nós antes da pandemia, não foi durante.”
As diferenças entre vagas
- A 10 de abril, pico da primeira vaga, dia em que se registaram 1.516 novos casos de infeção pelo SARS-CoV-2, havia 1.179 pessoas hospitalizadas com Covid-19, 226 delas em unidades de cuidados intensivos, sobretudo na região Norte do país.
- A 7 de dezembro, mais de um mês após o dia com mais novos casos registados ao longo da chamada segunda vaga — 7.497, a 4 de novembro — havia 3.367 internados, 513 em UCI.
- No dia 1 de fevereiro, já os novos casos, que na terceira e mais violenta vaga da pandemia no país chegaram a atingir os 16.432 — justamente no dia em que à porta das urgências de Santa Maria se contaram 40 ambulâncias em espera —, tinham começado a baixar, eram 6.869 as pessoas internadas por causa da Covid-19, mais do dobro do que na segunda vaga, quase seis vezes mais do que na primeira. 865 delas estavam em cuidados intensivos, situação que ainda viria a piorar, antes de lentamente começar a melhorar: a 5 de fevereiro havia 904 pessoas internadas em unidades de cuidados intensivos Covid. O limite apontado pelo responsável pela Comissão de Acompanhamento da Resposta Nacional em Medicina Intensiva para a Covid-19, não chegou, pelo menos para já, a ser alcançado.
O problema é que há mundo para lá da Covid, aponta Roberto Roncon: “Quando me dizem que há mais camas para Covid, eu digo ‘Há mais camas para Covid e há menos camas para não Covid’ — e é isso que me preocupa”.
Com o esforço de resposta à pandemia a transformar grande parte dos hospitais do SNS em unidades Covid, com blocos operatórios convertidos em UCI e médicos de todas as especialidades a tratar estes doentes, ficaram a sobrar milhares de pessoas, com doenças crónicas diagnosticadas ou por diagnosticar, que há um ano perderam o acesso que lhes é devido aos cuidados médicos de que necessitam. “A resposta que nós estamos a dar aos não Covid só se vai sentir daqui a meses, ou anos, com consequências devastadoras”, diz o coordenador de Medicina Intensiva do Hospital de São João.
Março de 2020: todas as atividades assistenciais não urgentes foram suspensas no SNS, por ordem do Ministério da Saúde, para voltarem gradualmente a ser retomadas a partir de maio.
Novembro de 2020: o Governo autorizou os hospitais a, se necessário, suspenderem a atividade não urgente pelo período de um mês, para darem resposta à segunda vaga da pandemia.
Janeiro de 2021: já em plena terceira vaga, todos os hospitais da Região de Lisboa e Vale do Tejo receberam ordem para “escalar” os respetivos planos de contingência e suspender a atividade assistencial programada e não-urgente.
Em outubro, ainda antes destas duas últimas diretivas, o Tribunal de Contas já tinha avisado que o SNS corria o “risco” de não ter capacidade para recuperar a atividade “sem o aumento acentuado dos tempos de espera”. De acordo com o relatório “COVID-19 – Impacto na atividade e no acesso ao SNS”, nessa altura, em média, os pacientes já tinham de esperar:
- 171 dias para as consultas externas hospitalares (antes da pandemia eram 100 dias), sendo que 69% dos inscritos já tinham ultrapassado o denominado Tempo Máximo de Resposta Garantido;
- 147 dias para cirurgia (mais 41 dias do que antes), com 43% dos quase 243 mil pacientes inscritos a ultrapassar o Tempo Máximo de Resposta Garantido.
Os resultados de um estudo apresentado mais recentemente, a 19 de fevereiro de 2021, pelo Movimento Saúde em Dia, da Ordem dos Médicos e da Associação Portuguesa de Administradores Hospitalares, confirmam o panorama não Covid:
- Em 2020 chegaram aos hospitais menos 2 milhões de doentes urgentes do que no ano anterior;
- A situação agravou-se em dezembro, mês em que a quebra nas urgências hospitalares foi de 65%;
- Ainda nos hospitais, houve uma quebra de 11% nas consultas externas, com menos 1,3 milhões de consultas realizadas;
- Foram feitas menos 126.741 cirurgias, o que equivale a uma quebra de 18% face a 2019;
- Os centros de saúde fizeram menos 7,8 milhões de consultas médicas presenciais e as consultas de enfermagem tiveram uma redução de 3,8 milhões;
- Já os contactos médicos através de telefone, videochamada ou e-mail duplicaram, de 9,1 milhões para 18,5 milhões;
- Foram ainda realizados menos 25 milhões de exames e outros atos complementares de diagnóstico e terapêutica.
“Na prática não conseguiríamos manter os níveis de atividade normais e simultaneamente dar a resposta Covid”, reconhece o médico Ricardo Mexia. O que não significa que não existissem alternativas e que não devesse ter sido encontrado um equilíbrio entre a resposta Covid e não Covid — “Devíamos ter tido essa capacidade”.

▲ Nenhum sistema de saúde aguentaria a pressão sob a qual esteve o SNS, diz o médico Ricardo Mexia. O que não significa que as coisas não pudessem ter corrido melhor
FILIPE AMORIM/OBSERVADOR
Roberto Roncon concorda: “A articulação com o setor privado e social, sobretudo para assistência dos doentes não Covid, podia ter corrido melhor”, diz o intensivista, defendendo que essa complementaridade devia ter sido pensada logo após a primeira vaga. “De tal maneira podia ter corrido melhor, que agora o próprio governo reconhece que há mais a fazer e firmou alguns acordos e parcerias em plena segunda e terceira vagas. Isto diz muito da falta de planeamento, se as coisas tivessem sido planeadas não era preciso fazê-lo em janeiro de 2021.”
Uma das principais consequência deste “reforço” do SNS para tratar os pacientes com Covid-19 tem sido demonstrada através da análise do excesso de mortalidade registado no último ano. Estas foram as conclusões apresentadas em janeiro de 2021 pelos investigadores do barómetro Covid-19, da Escola Nacional de Saúde Pública:
- Entre 16 de março e 31 de dezembro de 2020 registaram-se mais 11.736 mortes graças a causas naturais do que aquelas que seriam de esperar, com base na mortalidade média dos últimos cinco anos;
- Isto significa que houve um excesso de mortalidade, em média, de 13,6%;
- Que não se explica apenas pela pandemia: 6.906 destas mortes devem-se à Covid (59%), 4.830 (41%) têm outras causas;
- Esta mortalidade colateral à Covid foi maior em julho (92%) e setembro (84%), tendo vindo a diminuir ao longo do ano — em dezembro não se registou de todo (o que os investigadores pensam poder dever-se a uma conjugação de fatores: o esforço de recuperação de atividade do SNS e o número “extremamente baixo de óbitos atribuídos à gripe”);
- Até ao final de maio, Portugal registou uma média de 49,1% de mortalidade colateral;
- No mesmo período, Espanha ficou acima: 61,8%;
- Inglaterra e País de Gales e Itália tiveram índices de mortalidade colateral menores: 28,8% e 32,5%.
Capítulo 4
Os outros “buracos” que o SNS foi tapando
O da escassez de recursos humanos tem sido um dos principais problemas da pandemia — não apenas nas unidades de cuidados intensivos. Eis os números para lá dos relatos sobre o cansaço e a exaustão dos profissionais, impedidos de gozar folgas ou férias e a trabalhar demasiadas horas por semana:
- Em 2019, Portugal era o terceiro país da OCDE com maior rácio de médicos per capita;
- Nessa altura, havia 4,6 médicos por cada mil habitantes, mais do que na Alemanha ou no Reino Unido;
- No Serviço Nacional de Saúde o rácio já caía para os 2,8 médicos por cada mil pessoas;
- A média dos países da União Europeia era de 3,6 médicos por cada mil habitantes;
- De acordo com o último Relatório Social do Ministério da Saúde e do SNS, divulgado em setembro de 2019, em 2018 o SNS tinha 135.401 profissionais, mais 3.403 do que no ano anterior;
- Esse aumento desconstruído: mais 1.373 enfermeiros; 682 médicos e 423 assistentes operacionais;
- Em 2018 havia 12.488 médicos nos hospitais do SNS (sem contar com os hospitais com contrato de parceria público-privada);
- Na mesma altura, havia 54.450 médicos inscritos na Ordem — no final de 2020 já eram 57.976.
Em setembro de 2020, a ministra da Saúde anunciou que o Governo ia avançar com a contratação de mais 950 médicos — 39 para a área de saúde pública e 911 para a área hospitalar. Dois meses depois, mais de um terço dessas vagas continuava por preencher, com apenas 593 contratos celebrados.
O cenário é semelhante ao que aconteceu no âmbito da medicina geral: das 435 vagas abertas em agosto, só 315 foram preenchidas.
No total, dos 1.385 novos lugares anunciados pelo Governo para reforçar o SNS, só 908 foram ocupados — cerca de dois terços.
Por outro lado, como lembrou no final do ano o secretário-geral do Sindicato Independente dos Médicos, Jorge Roque da Cunha, ao longo de 2020 também houve saídas: apenas entre março e novembro reformaram-se 519 médicos.
No final, o saldo é negativo revelam os dados mais recentes da Direção-Geral da Administração e do Emprego Público:
- No final do primeiro trimestre de 2020, o SNS tinha 31.898 médicos;
- Em dezembro, esse número tinha caído para os 31.098;
- Significa que, desde o início da pandemia o SNS perdeu 800 médicos — uma queda de 2,5%;
- Já o contingente de enfermeiros aumentou 6% — foram contratados mais 2.921 no mesmo período de tempo.
Tudo isto entronca nos problemas estruturais expostos por Roberto Roncon e que se podem resumir numa só frase: o SNS não é propriamente um empregador apetecível para a classe médica.
Entretanto, pelo menos na área da saúde pública, já voltou a ser aberto um processo de recrutamento, no caso não necessariamente de médicos mas de profissionais de saúde que possam assegurar parte dos inquéritos epidemiológicos na região de Lisboa e Vale do Tejo, a mais fustigada pela terceira vaga da pandemia.
Recorde-se que, ao longo de toda a pandemia, este foi um problema recorrente — apesar de deverem ser feitos até 24 horas depois da confirmação da infeção, os inquéritos epidemiológicos sofreram frequentemente, em várias regiões, atrasos de dias ou mesmo semanas.
Para tentar dar resposta à situação, no início de janeiro foi partilhada uma mensagem a pedir candidatos com urgência. Mais uma vez, diz Ricardo Mexia, presidente da Associação Nacional de Médicos de Saúde Pública, foi uma corrida “atrás do prejuízo”. “Esses recursos deviam ter sido identificados, recrutados, treinados e integrados nas equipas mais cedo para que, quando fossem necessários — e sabíamos que isso era muito provável — já estivessem rotinados. Não é depois de termos a acumulação de dezenas de milhar de inquéritos epidemiológicos que vamos pensar em recrutar mais meios.”
Segundo a ministra da Saúde, a 13 de dezembro havia 427 profissionais a fazer, em horário integral, estes inquéritos. A 4 de fevereiro, já seriam 1.100, mais do dobro. O efeito no número de inquéritos em atraso já se fez notar:
- Em janeiro havia cerca de 50 mil;
- A 11 de fevereiro eram 4.244;
- No dia 16 de fevereiro faltava concluir 999.
Saúde Pública. A mensagem partilhada nas redes sociais a pedir voluntários
↓ Mostrar
↑ Esconder
“ARSLVT necessita licenciados, de preferência das áreas da saúde (psicólogos, nutricionistas, fisioterapeutas, higienistas orais, dentistas…) para fazer inquéritos epidemiológicos. Contratos a termo incerto (até ao fim da pandemia), 35h/semanais e ordenado ilíquido de 1.205,48€. Se souberem de alguém enviem CV para o meu e-mail.”
Outro setor problemático, sobretudo assim que a Covid-19 chegou a Portugal, logo em março, foi o do atendimento prestado pela linha SNS24. Uma semana depois de ter sido registado o primeiro caso de infeção, passou a ser praticamente impossível conseguir ligação — e quando isso acontecia os tempos de espera chegavam às duas horas. A 10 de março, Graça Freitas explicou no Parlamento que a procura tinha disparado de forma incomportável — só 40% dos contactos estavam a ter resposta — e que iria ser feito um reforço de pessoal.
No final de dezembro, Luís Goes Pinheiro, presidente dos Serviços Partilhados do Ministério da Saúde, revelou que são agora cerca de 5.600 os profissionais de saúde afetos à linha — antes da pandemia não chegavam aos mil. Ao todo, durante 2020, foram atendidas mais de 3,670 milhões de chamadas — em 2019 tinham sido menos de metade, 1,5 milhões. Mesmo assim, em novembro, o mês com mais procura (935.996 chamadas recebidas), foram 120 mil os telefonemas que ficaram por atender, uma média de 4 mil por dia. O tempo médio de espera foram 364 segundos — seis minutos.
Como o ponto de partida português era pior, diz o médico Roberto Roncon, as políticas de saúde implementadas deviam ter sido “muito mais agressivas”, no sentido de não dar margem ao vírus para se disseminar como viria a acontecer na terceira vaga. “O grande erro foi a gestão política e de saúde pública da pandemia na segunda vaga, que criou as condições para o aparecimento desta terceira vaga. Com o Serviço Nacional de Saúde que temos sabíamos que não podíamos vacilar minimamente, aquelas 40 ambulâncias à porta do Hospital de Santa Maria não acontecem por acaso. Aquele momento de sobrecarga aconteceu num sistema que já estava sobrecarregado e que já não tinha há muitos anos uma capacidade de resposta fantástica”, analisa o intensivista. “Havia uma maneira mais inteligente de resolver este problema, que era evitar a terceira vaga. As decisões no Natal não foram corretas e as consequências não foram as melhores.”
Capítulo 4
Sistema (inter)nacional de saúde: a ajuda dos privados e do estrangeiro
Desde o início, as contas foram sempre feitas ao Serviço Nacional de Saúde, nunca ao sistema que lhe acrescenta respostas sociais e privadas — e esse terá sido um dos grandes erros de avaliação cometidos pelo Governo ao longo da gestão da pandemia, apontam os especialistas.
“Nenhum parceiro que tivesse capacidade de resposta em termos de saúde podia ter sido deixado de parte”, avalia Ricardo Mexia, recordando “dificuldades de mobilização de meios” e “desentendimentos” que, dadas as circunstâncias, não consegue compreender. “Independentemente de serem do setor público, do privado ou do social, todos os meios devem ser mobilizados e para fazer face, não só a uma ameaça de saúde que é global, mas também aos outros problemas de saúde, que não desaparecem. Para os cidadãos é irrelevante quem é que lhes presta os cuidados, têm é de ter acesso a eles.”
Roberto Roncon acusa o Governo de ter criado, “por preconceito ideológico”, uma “narrativa” segundo a qual o SNS seria robusto o suficiente para lidar com a pandemia sem ajudas de maior por parte dos privados — que a primeira vaga veio como que validar. “De facto, como houve uma boa articulação entre política, saúde pública e sistema de saúde, não foi preciso grande contributo dos privados, o que fez com que se criasse esta narrativa de que o Serviço Nacional de Saúde era autossuficiente”, analisa o coordenador do Centro de Referência ECMO do Hospital de São João.
“Houve acordos de colaboração entre o Governo e as misericórdias firmados a meio de novembro. Como é que isto é possível?! Depois da primeira vaga não havia tempo para, em julho, agosto ou setembro, firmar esses mesmos acordos?”, questiona o especialista, que defende que os setores privado e social podiam ter sido chamados a dar um maior contributo, nomeadamente na assistência aos doentes não Covid.
No início de novembro, no Parlamento, Marta Temido disse que, fora do SNS, não têm sido dadas “respostas à doença Covid” — “Ora por razões infra-estruturais ou por de dificuldade ou incerteza, perfeitamente compreensíveis, que tentaremos negociar e acomodar”, especificou, garantindo depois que, tanto com os privados como com o setor social, o Governo está “a negociar há vários meses e não desistimos da negociação”.
Por seu turno, a Associação Portuguesa da Hospitalização Privada (APHP), que fez questão de dizer várias vezes ao longo do ano que passou que os seus membros estavam “disponíveis” para ajudar, emitiu um comunicado ao dia 13 desse mês a garantir que “nunca esteve em causa nenhuma questão contratual ou de preço”.
Foi mais ou menos o que disse a ministra da Saúde quando, numa entrevista à TVI, depois de revelar que tinham sido alocados mais 37 milhões de euros ao SNS, para a realização de atividade adicional, em horas extra, foi questionada sobre se a hipótese de recorrer aos privados para dar vazão às consultas e cirurgias adiadas pela pandemia tinha estado em cima da mesa. “Não é uma questão da fatura, é uma questão de escolhas”, foi o que respondeu.
Segundo a tabela publicada em novembro, os hospitais privados que aceitem o acordo de colaboração entretanto proposto pelo Governo vão receber:
- 8.431 euros por cada doente internado que tenha de ser ventilado durante mais de quatro dias;
- 6.036 euros por cada doente internado e ventilado até quatro dias;
- 2.495 euros por cada doente internado sem necessidade de ventilação;
- Para o tratamento de doentes não Covid, os preços são os já convencionados;
- Na primeira vaga da pandemia, por cada internamento com ventilação por mais de quatro dias eram pagos 12.861 euros; por doentes que não necessitassem desse recurso ou não estivessem ventilados durante mais de quatro dias o Estado pagava 1.962 euros.
Perante os cenários de caos e exaustão descritos pelos profissionais de saúde do SNS, muito se tem questionado sobre a não inclusão dos privados na resposta Covid — que a 11 de janeiro deste ano Marta Temido chegou a admitir poder ser feita por meio de requisição civil.
Para Ricardo Mexia, a incompreensão sobre esta incapacidade de articulação estende-se aos médicos aposentados que se voluntariaram há meses e ainda não foram contactados pelas autoridades de saúde e aos profissionais no ativo que se inscreveram na bolsa criada pela Ordem dos Médicos e que também continuam à espera. “Temos de usar todos os recursos disponíveis. Sei que houve vários recursos que foram identificados, sei que houve várias pessoas que se disponibilizaram, mas depois não sei por que não foram mobilizados.”
Foi por isso com bons olhos que o médico viu a chegada da ajuda vinda da Alemanha, no início de fevereiro: os 26 profissionais de saúde, 6 deles médicos e quase todos com especialização em cuidados intensivos, instalaram-se em Lisboa, no Hospital da Luz, que no mês anterior já tinha acolhido 19 doentes transferidos do Amadora-Sintra, na sequência de um problema com a rede de oxigénio medicinal do hospital. “Estamos a falar de instalações que estavam preparadas, em termos de infraestruturas e de equipamentos, mas que já não tinham recursos humanos para poderem funcionar”, explicou a ministra da Saúde, que acrescentaria mais tarde que o facto de naquele hospital privado as equipas alemãs terem espaço para funcionar em conjunto também tinha pesado na escolha.
Para além de recursos humanos, a Alemanha enviou ainda material para Portugal:
- 40 ventiladores móveis;
- 10 ventiladores estacionários;
- 150 bombas de infusão;
- 150 camas hospitalares.
Entretanto, a meio de fevereiro, chegaram mais duas equipas médicas ao país, vindas de França e do Luxemburgo, que foram encaminhadas para hospitais públicos:
- Dois médicos e dois enfermeiros luxemburgueses seguiram para o serviço de Medicina Intensiva do Hospital do Espírito Santo de Évora;
- Um médico e três enfermeiros franceses foram para o Hospital Garcia de Orta, em Almada.
Conclusões
O ponto de partida era mau — do ponto de vista infraestrutural e dos recursos humanos —, o que já não abonava muito em favor da resposta portuguesa à pandemia, dada a capacidade uns furos abaixo dos outros congéneres europeus, fruto de um desinvestimento reiterado ao longo de várias décadas.
Depois de uma primeira vaga em que, apesar de uma grande sobrecarga do sistema, as coisas até funcionaram bem — “Apesar das suas fragilidades, o SNS deu uma excelente resposta, mas só porque houve paralelamente uma política de saúde que permitiu um confinamento atempado e precoce e rigoroso que fez com que a situação fosse controlada no seu início”, recorda o médico Roberto Roncon —, o Governo deitou tudo a perder ao não planear os meses seguintes.
Isto é válido, defendem os especialistas ouvidos pelo Observador, no âmbito dos acordos que não se celebraram atempadamente com os setores privado e social; e dos profissionais que não se contrataram e rotinaram para a realização de inquéritos epidemiológicos antes da chegada da terceira vaga, por exemplo.
De acordo com Roberto Roncon e Ricardo Mexia, no que diz respeito ao Serviço Nacional de Saúde, a ação do Governo pautou-se por duas grandes linhas de ação: “tapar buracos” ou “correr atrás do prejuízo”.
Recomendações
- Ambos os especialistas defendem que é preciso investir no Serviço Nacional de Saúde, de forma estrutural, para que “não esteja sujeito a estes apertos conjunturais”;
- Isso passa, detalha Ricardo Mexia, por melhorar vários “fatores limitantes” — desde as infraestruturas, aos equipamentos, passando pelos recursos humanos, a parte mais difícil de resolver num curto espaço de tempo. “Tem de haver uma aposta na formação e na diferenciação para que possamos flexibilizar a nossa resposta”;
- Para além de investir, acrescenta Roberto Roncon, será necessário proceder a alterações estruturais dentro do próprio SNS. “É preciso permitir que as carreiras médicas e os princípios do mérito sejam reconhecidos dentro do próprio sistema e despolitizar a saúde e torná-la aquilo que ela é: uma área humana e técnica”;
- O intensivista defende ainda mudanças na forma como setor público e privado da saúde se articulam. “Não pode ser a que tem existido, em que há um grande preconceito ideológico contra tudo o que não é SNS, que acaba por desaparecer quando a ajuda dos privados é necessária; e em que temos profissionais de saúde que saltitam entre instituições públicas e privadas, em alguns casos não resolvendo aspetos de conflitos de interesse que não contribuem para a saúde do sistema”;
- Para além da dotação do SNS de equipamentos técnicos, Ricardo Mexia defende ainda a criação de uma reserva estratégica de medicamentos e equipamentos de proteção mais robusta para fazer face a eventuais picos de procura.
Participaram neste volume:

Roberto Roncon
Médico internista e intensivista
Especialista em Medicina Interna e Medicina Intensiva, trabalha no Centro Hospitalar Universitário de São João, no Porto, onde é coordenador do Centro de Referência de ECMO (Oxigenação por Membrana Extracorporal). Dá ainda aulas de Fisiologia na Faculdade de Medicina da Universidade do Porto.

Ricardo Mexia
Médico de Saúde Pública e epidemiologista
Membro do Departamento de Epidemiologia do Instituto Nacional de Saúde Doutor Ricardo Jorge, trabalha essencialmente no âmbito das doenças transmissíveis, com foco na investigação e controlo de surtos. Dá aulas como assistente convidado na Faculdade de Medicina da Universidade de Lisboa e na Universidade do Algarve. É presidente da Associação Nacional dos Médicos de Saúde Pública e vice-presidente da Secção de Controlo de Doença Transmissível da Federação Europeia de Saúde Pública.
Os restantes especialistas convidados para o painel do Livro Branco da Pandemia:

Filipe Froes
Médico pneumologista
Coordenador da Unidade de Cuidados Intensivos Médico-Cirúrgicos do Hospital Pulido Valente, em Lisboa, é também investigador da Universidade Nova de Lisboa e coordenador do gabinete de crise para a Covid-19 da Ordem dos Médicos. É consultor da Liga Portuguesa de Futebol, da Direção Geral da Saúde e membro do Conselho Nacional de Saúde Pública.

Tiago Correia
Professor e investigador
Dá aulas na Unidade de Saúde Pública Internacional e Bioestatística do Instituto de Higiene e Medicina Tropical, da Universidade Nova de Lisboa, e é investigador sénior do Global Health and Tropical Medicine, do mesmo organismo, e investigador associado do Centro de Investigação e Estudos de Sociologia do Instituto Universitário de Lisboa. É membro do Centro Colaborador da Organização Mundial de Saúde para as Políticas e Planeamento da Força de Trabalho em Saúde e da comissão executiva da Sociedade Europeia para a Saúde e Sociologia Médica.

António Diniz
Médico pneumologista
Coordenador da Unidade de Imunodeficiência do Hospital Pulido Valente e da Estrutura Hospitalar de Contingência de Lisboa. Foi diretor do Programa Nacional para a Infeção HIV/sida. Membro do gabinete de crise para a Covid-19 da Ordem dos Médicos. É consultor da Direção-Geral da Saúde.
Os outros volumes do Livro Branco da Pandemia:
A estratégia de confinamento/desconfinamento:
O Livro Branco da Pandemia. Como é que Portugal passou de bom a mau aluno no confinamento?
Os erros de comunicação:
O Livro Branco da Pandemia. Onde é que a comunicação com os portugueses falhou?
Os lares de idosos:
O Livro Branco da Pandemia. Porque é que morreram tantos utentes de lares de idosos?
A falta de dados
Livro Branco da Pandemia. Faltaram dados para gerir a Covid-19 em Portugal?


















