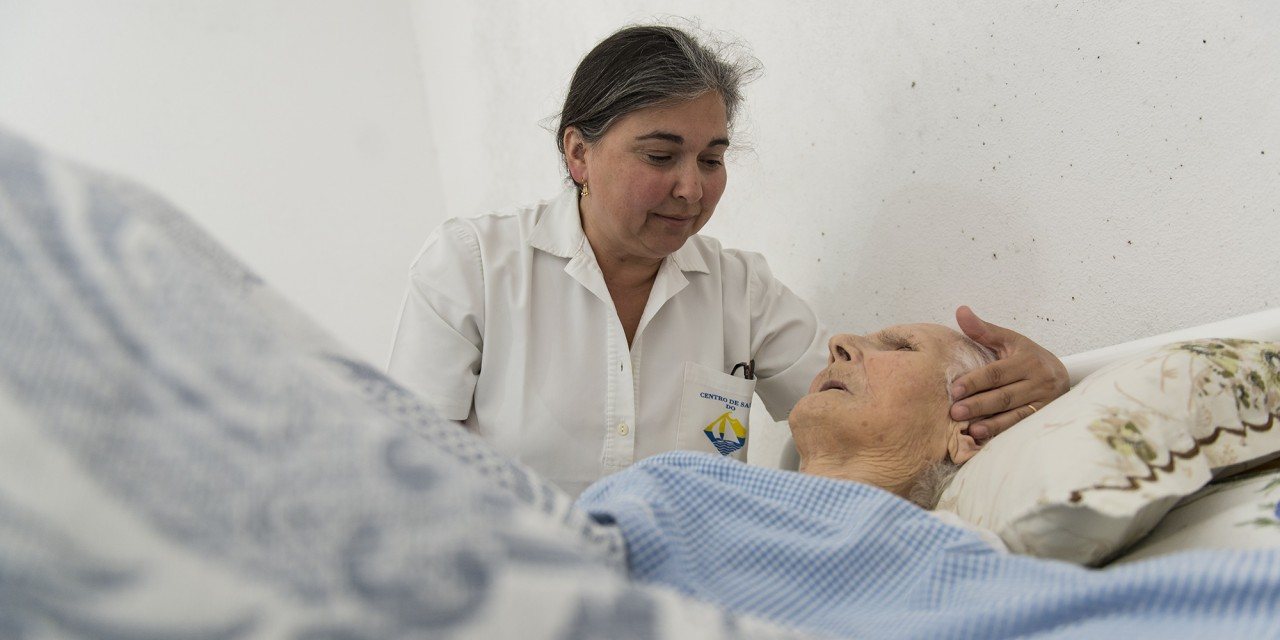
“Hoje não diz nada?”, pergunta a enfermeira Olívia Matos, ao mesmo tempo que faz carícias nas bochechas da paciente. Lourença Rosa, 86 anos, está na cama a dormir de forma serena, alheia a tudo o que se passa à sua volta. Não fala, não acorda, não responde, durante a visita domiciliária da unidade de cuidados paliativos da Unidade de Saúde Familiar (USF) de Fernão Ferro, no Seixal. Há “seis ou sete anos” (o marido não sabe precisar) que está acamada, na sua própria casa, desde que começou a sofrer de demência. Nos primeiros três anos, ainda a conseguiam levar para o sofá na sala, lembra a enfermeira.
Na parede onde está encostada a cabeceira da cama, está pendurada uma fotografia de Lourença numa das atuações do coro local. A mulher que está agora deitada, parada e sem falar, foi a fundadora da associação de reformados da freguesia e também a primeira padeira. “Ela é bastante conhecida pela comunidade”, explica Olívia, continuando a acariciar-lhe a face. Lourença era uma pessoa energética e dinâmica até a doença ter chegado. Primeiro a demência levou-lhe o raciocínio: começou a fugir de casa, a esquecer os familiares. Mais tarde, quando o corpo começou a falhar, chegou a dor.
Foi aí que entraram os cuidados paliativos. O quarto de Lourença parece uma ala hospitalar adaptada: a mesa de cabeceira está atulhada de cremes e toalhitas; uma arca tem cobertores empilhados; à entrada estão amontoados sete pacotes de fraldas para adultos. “Está ali, não me diz nada”, diz Manuel Centeio, o marido, a olhar para a cama como se ela estivesse vazia.

▲ Olivia Matos.
© Hugo Amaral
A enfermeira, Olívia Matos, trabalha há 16 anos no acompanhamento domiciliário da unidade de cuidados paliativos. “A maioria dos pacientes sofre de problemas oncológicos, mas as doenças crónicas e a demência também estão incluídas”, conta. Manuel Centeio parece desorientado. “Ela não conhece ninguém, nem a minha voz”, diz.
Porquê?
A reforma de Lourença é de 250 euros e ainda recebe mais 170 euros de subsídio de doença. Mas não é por razões monetárias que Lourença não está num lar ou em internamento. Ela escolheu, e a família também, que iria morrer em casa, perto do pouco que ainda se pode lembrar, entre as quatro paredes que trabalhou para construir.
O envelhecimento e os cuidados necessários
A população de Fernão Ferro é um micro-cosmos. A vizinhança ajuda-se no que é possível. Se alguém estiver doente, um vizinho pode sempre vir pedir ajuda ao centro de saúde, explica Olívia. Há 16 anos, nasciam 150 crianças por ano na freguesia, hoje só 70. A população de Fernão Ferro envelheceu. De segunda a sexta, das oito da manhã às oito da noite, o centro de saúde de Fernão Ferro é responsável por dar cobertura médica a cerca de 1700 utentes. Olívia e mais uma enfermeira visitam 7 a 8 famílias por dia, durante as 4 horas que têm disponíveis para a assistência domiciliária. Ao todo, são responsáveis pelos cuidados paliativos a “cerca de 70 pessoas”.
Se tudo correr dentro da normalidade, visitam cada família a cada três dias para substituir o “penso que vai libertando lentamente analgésicos para eliminar as dores”. Os casos mais graves recebem morfina, mas tudo depende das necessidades particulares de cada paciente.
Quanto começou a trabalhar, Olívia só tinha metade do tempo que agora tem para visitar famílias, mas ainda conseguia dar assistência às escolas. “Hoje, com o dobro do tempo, não conseguimos”, diz. A população envelheceu, recebem mais pedidos de apoio. “Precisamos de mais horas de trabalho para visitas aos domicilio”, afirma Olívia, lembrando que essa opção está bloqueada pelo Ministério da Saúde.
E os pacientes não são a única preocupação: as famílias percorrem uma montanha russa emocional ao acompanhar a doença dos familiares. Alguns não estão preparados para o final da vida do ente querido e pedem ajuda às enfermeiras. A unidade de saúde familiar de Fernão Ferro não tem psicólogo. Depois da morte do paciente, quem fica aparece muitas vezes no centro de saúde para “agradecer por tudo e devolver algum material médico que tenha ficado em casa”.
Somado a isto, Olívia ainda tem de estar atenta a outros problemas “laterais”. Uma das consequências indireta da subida da taxa de desemprego é que “muita gente começou a acolher idosos nas suas casas” para ganhar algum dinheiro, naquela freguesia. Essas pessoas não têm qualquer formação. “Ontem, numa conversa com a assistente social, sinalizamos 20 casas”, diz. Olívia já visitou alguns desses “lares ilegais”. Encontrou quartos com camas muito juntas, pouco arejados e com falta de condições. Dado que são necessários colchões especiais para pacientes acamados, alguns contraem úlceras e feridas. Das 20 casas, Olívia diz ter acesso a sete.
“Faça as contas a cinco a seis pessoas por casa”, diz. Olívia parece perturbada ao falar destas situações — a que juntam os casos de alguns desses idosos, que vão parar às urgências com “úlceras de pressão ou desidratados”. Essas pessoas tem “um fim de vida muito limitado a uma cama”, conta. Mesmo assim, a enfermeira acha que a melhor solução é dar formação a essas pessoas e que não cabe às enfermeiras “ser polícias”. A longo prazo, a questão é outra: “O que é estamos a fazer com os nossos idosos?” Necessitando ou não de cuidados paliativos, “à medida que se aproximam do fim”, é necessário garantir uma qualidade de vida.

© Hugo Amaral
Na semana passada, foi dado um passo decisivo neste sentido em Portugal. O secretário de Estado Adjunto do ministro da Saúde, Fernando Leal da Costa, anunciou que o Governo quer reforçar os cuidados paliativos nos hospitais, mesmo antes de concretizar a regulamentação da nova lei de bases, que é aguardada há mais de um ano. O Ministério da Saúde pretende aplicar esta medida até ao mês de Agosto.
Em declarações à Antena 1, afirmou que vão ser dadas orientações para tornar obrigatória a existência de equipas especializadas em prestar cuidados paliativos em todos os hospitais do país. Quer também mais camas de internamento para este tipo de doentes e reforçar as equipas de apoio domiciliário.
Mas primeiro, antes de tudo isto, é preciso desmistificar a palavra paliativos. E isso é o mais difícil.
O medo da palavra
Dizer que alguém vai para os cuidados paliativos ainda é um estigma em Portugal. Causa medo. É sinónimo de desespero e dor, da iminência da morte. Há uma semana, Olívia recebeu um pedido para ir tratar ao domicílio uma senhora que tinha uma ferida na perna muito infectada. Quem foi administrar o curativo, por acaso, foi a unidade de cuidados paliativos. “Ficou tão assustada que entrou no meu gabinete a chorar e disse: agora são os cuidados paliativos que me vão tratar?”, lembra.
Só o cheiro a hospital a entrar pelas narinas é capaz de espantar algumas pessoas. “Os paliativos devem estar mais ligados com os cuidados reabilitativos. A pergunta de partida deve ser: nesta fase, o que posso oferecer a esta pessoa?”, diz Cristina Lasmarías Martínez, do Observatório QUALY/Centro Colaborador da Organização Mundial de Saúde para Programas Públicos de Cuidados Paliativos. A longo prazo, os paliativos devem estar mais ligados à ideia de “controlar a dor”, explica. “É preciso passar por um prazo de adaptação”, de desconstruir os preconceitos e o medo da palavra paliativos. Com a esperança de vida a aumentar, directamente relacionada com o aumento da população idosa, cada vez mais vão ser necessários cuidados paliativos.

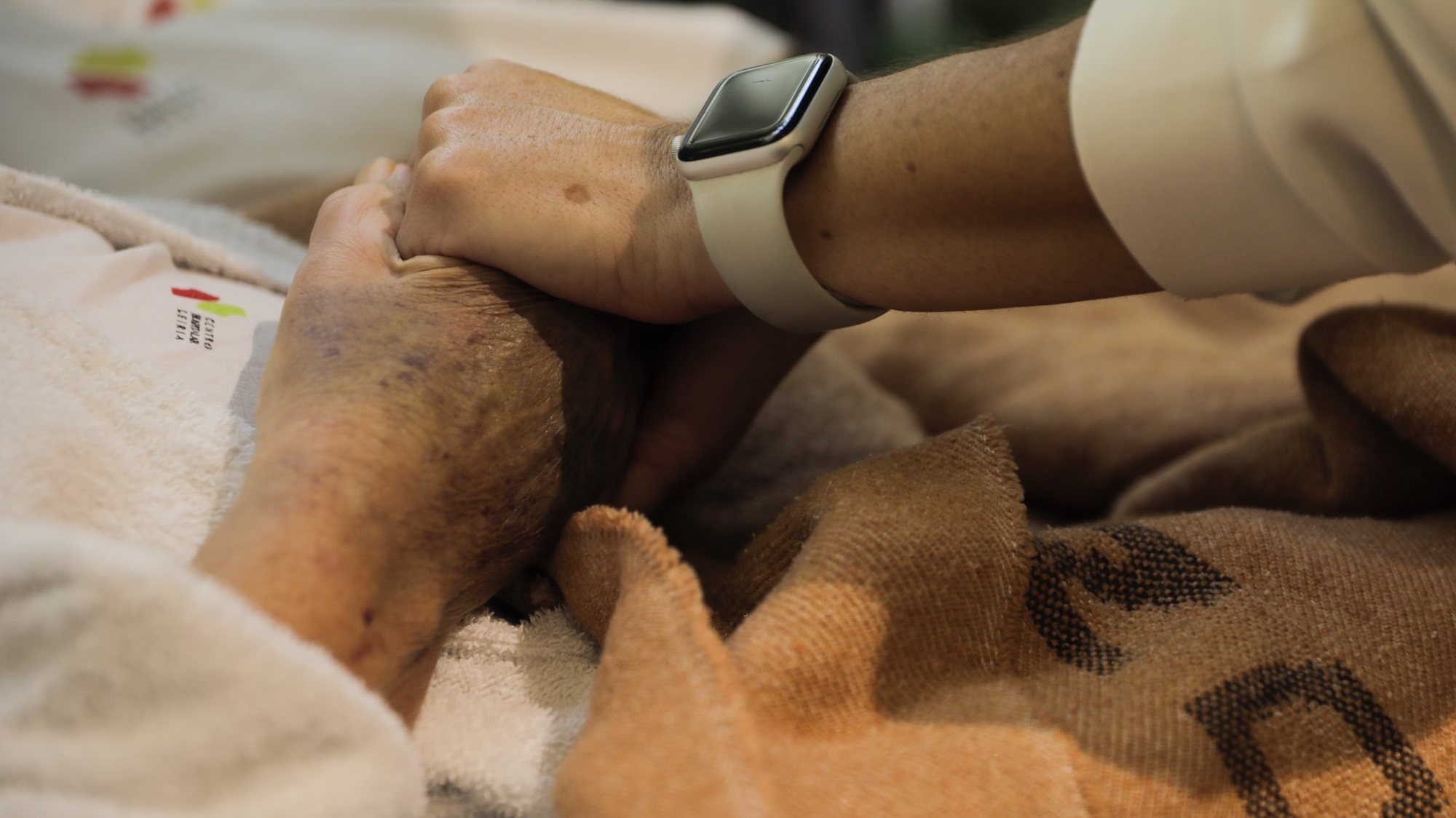
▲ Manuel Centeio ajuda a enfermeira Olívia no tratamento das úlceras de pressão.
© Hugo Amaral
Antes da doença, Lourença cuidava do marido: cozinhava, limpava a casa e ainda trabalhava. Passados mais de 60 anos de casamento, os papéis inverteram-se. É Manuel que está responsável de lhe dar a medicação. Dá-lhe água à boca com uma seringa de hora à hora. Todas as manhãs, uma equipa passa para fazer os cuidados de higiene a Lourença. À noite, é a filha que vem cozinhar. “Tem sido uma desgraça e eu já não posso com as pernas”, lamenta-se Manuel Centeiro.
“A casa para esta população representa um bem muito precioso”, diz a enfermeira Olívia Matos, num tom de voz de quem está a confessar um segredo. A casa é o símbolo do que aquela família pobre alcançou em vida. O mais concreto a que se pode agarrar.
Lourença, tal como 50,2% dos moradores da freguesia de Fernão Ferro, escolheu a morada da sua morte. Mas esta opção só foi possível graças à unidade de cuidados paliativos ao domicílio. Com estes cuidados não se encontra cura ou solução para a morte, mas uma resposta para a dor. Tornar os últimos dias, meses, anos de vida mais toleráreis.
Lourença pode até já não se lembrar devido à doença, mas escolheu morrer na vivenda amarela que está no cruzamento da rua Bento Gonçalves, em Fernão Ferro. Ali, ela está em paz.