O Observador publica esta semana uma série de seis reportagens feitas na Suécia, o país que desafiou o confinamento contra a Covid-19. A estratégia, que uns consideram um milagre e outros um desastre; os hospitais, agora com maiores dificuldades; o impacto na economia e os erros que o explicam; o dia a dia de um infetado, com testes em casa e nenhuma punição se violar as regras; o escândalo nos lares de idosos; e Anders Tegnell, o epidemiologista que recebe flores e ameaças de morte. Esta é 2.ª parte.
Foi logo no início da pandemia, já não se recorda se em março, se em abril. Chamado ao serviço de doenças infecciosas do Hospital Universitário de Linköping, para avaliar um doente que tinha um problema na coluna, o cirurgião ortopédico Jorge Azevedo, português a viver na Suécia desde 2013, achou por bem levar uma máscara. Acabou a ser repreendido formalmente pela comissão de controlo de infeção hospitalar, depois de uma colega médica — uma das dez pessoas com quem se reuniu depois de examinar o paciente, numa sala de 15 metros quadrados — ter feito queixa dele.
“Na Suécia, tudo tem de ser baseado na evidência. E, como o vírus era novo, não havia estudos científicos que recomendassem o uso de máscara. Disseram-me que estava a alarmar a população e o resto dos trabalhadores do hospital; que, se queria usar máscara, podia ir ver doentes para o lado Covid ou tirar uma licença e ficar em casa sem receber. Até há duas semanas só permitiam máscaras na zona Covid, agora já podemos usar, mas só se tivermos de estar a menos de 1 metro de distância dos pacientes”, conta, oito meses mais tarde, ao Observador o médico de Braga, minutos depois de nos receber na entrada sul do hospital — de cara destapada.
“Na altura não havia muita informação, não sabia taxas de incidência nem nada, agora já sei. Sou sueco, não uso máscara”, diz, entre risos. A seguir aponta para as nossas máscaras cirúrgicas, amassadas pela viagem de duas horas de comboio desde Estocolmo, e dá a estocada final: “Podem usar, há pessoas aqui que usam. Mas sabem que, com essas máscaras, só estão a proteger-nos a nós, no caso de estarem infetados, sabem que não vos protegem a vocês, certo?”. Não há, a toda a volta, uma única máscara à vista. Ao longo das quase cinco horas que vamos passar no hospital, vamos contar apenas seis no total.
Antes de resolver fixar-se na Suécia, onde vive com a mulher, sueca, enfermeira no mesmo hospital, e os dois filhos pequenos, Jorge Azevedo, de 39 anos, estudou e trabalhou no Hospital de São João, no Porto, também universitário, como o de Linköping, que serve a população desta que é a sexta maior cidade da Suécia e de muitas outras, num raio de cerca de 300 quilómetros. As semelhanças entre um e outro hospital, somos forçados a reconhecer logo à chegada, podem esgotar-se numa linha: ambos têm médicos, enfermeiros e auxiliares, ambos recebem e tratam doentes. Fim.
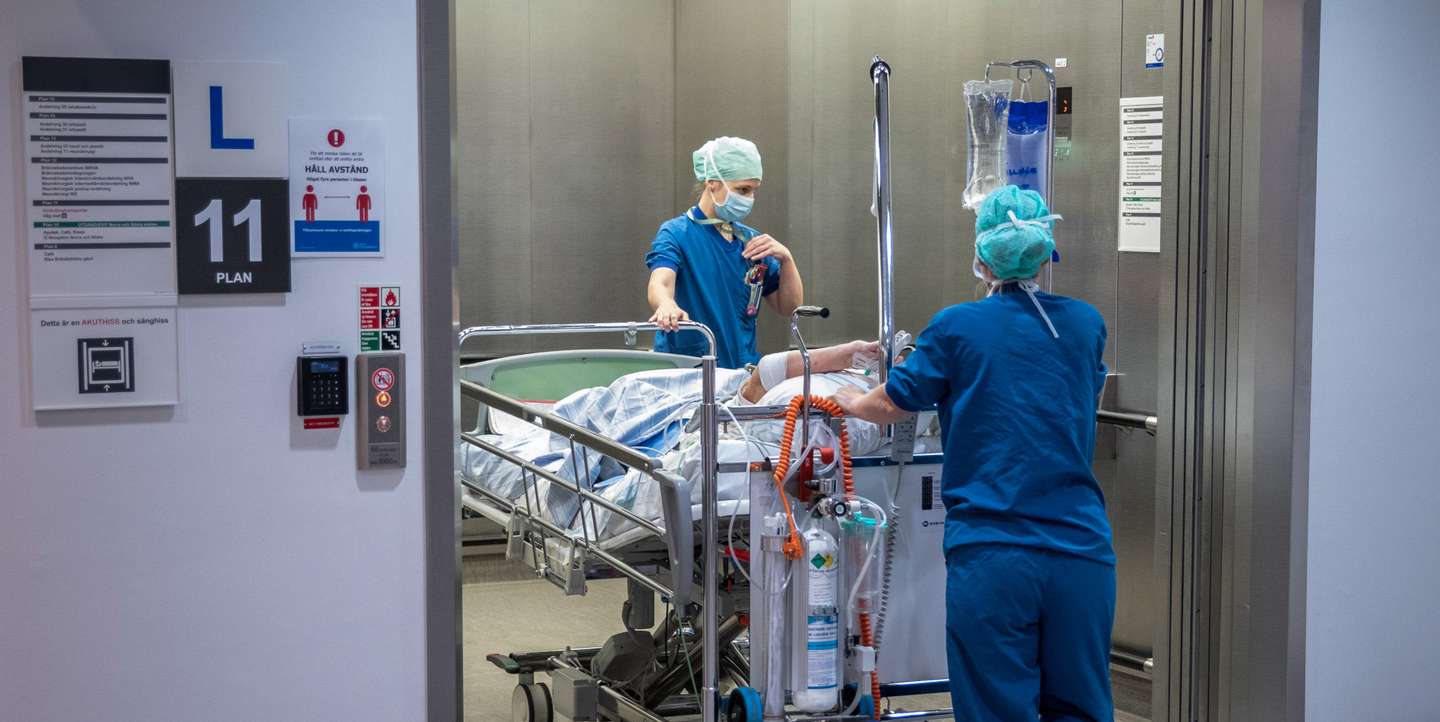
Passa das 11h de uma segunda-feira de novembro em plena pandemia de Covid-19 e os corredores largos do Hospital de Linköping estão praticamente desertos — mas não tanto como a sala de espera das urgências, por onde passaríamos cerca de uma hora mais tarde, e onde não havia uma única pessoa à espera de ser atendida.

▲ Jorge Azevedo, no Hospital de Linköping desde 2013, estudou e trabalhou no São João, no Porto. Diz que as realidades não são comparáveis
DIOGO VENTURA/OBSERVADOR
“Em Portugal, as pessoas vão para as urgências com infeções urinárias ou otites; aqui, não, as urgências são para coisas urgentes: são enfartes, AVC, fraturas da anca, acidentes de carro. Tudo o que não é urgente vai ao centro de saúde no dia seguinte”, explica a médica Lisa Caiado Thorfinn, portuguesa dos Açores, a trabalhar desde 2012 no serviço de urgências do hospital.
“Até há duas semanas tínhamos uma tenda militar cá fora, para fazer a triagem dos doentes Covid, mas, entretanto, desmontaram-na e a entrada passou a ser a mesma para todos os doentes”, acrescenta, garantindo que, apesar de o número de novos infetados continuar a subir na Suécia e na região de Östergötland, de que Linköping é capital, o serviço em que trabalha continua como o resto do hospital — calmo.
“Na semana passada tínhamos internados, nesta região, 94 doentes Covid, seis estavam nos cuidados intensivos”, contabiliza o colega e compatriota, com quem já não se cruzava nos corredores há mais de seis meses, prova de que ali o distanciamento social é mesmo levado a sério e não há festas nem confraternizações fora da bolha familiar. Todos os quartos de internamento no hospital, como é aliás comum na Suécia, explica ainda Jorge Azevedo, são individuais.
“Tivemos o primeiro caso de Covid no fim de março e a gripe normal desapareceu a meio de abril. O meu receio agora é que venha a gripe (que continua sem aparecer, porque andaram a vacinar em massa), mais as constipações, as bronquites e a Covid. O meu medo é que venha tudo ao mesmo tempo”, desabafa Lisa Caiado Thorfinn, sem saber que, daí a pouco mais de duas semanas, a capacidade em unidades de cuidados intensivos nos hospitais de Estocolmo atingiria os 99% e a do resto do país os 82%, com os vizinhos Finlândia e Noruega a oferecerem-se inclusivamente para receber doentes e tentar aliviar a pressão sobre o serviço de saúde sueco.
Passadas duas semanas, pouco mais do que isso, a situação está de tal forma grave que, esta segunda-feira, 14 de dezembro, toda a população sueca recebeu um sms a recordar as recomendações em vigor e a enfatizar que “todos os indivíduos têm a responsabilidade pessoal de se proteger a si e aos outros contra a disseminação da Covid-19”.
Também a partir deste dia, estão suspensas as recomendações regionais para a contenção da pandemia e entram em vigor “novos conselhos nacionais mais rígidos” — “Não é nada de novo, continuam a ser apenas recomendações, as mesmas que já estavam em vigor, as únicas coisas que ainda não tinha ouvido era isto de pedirem às pessoas para não irem às compras sozinhas, para ficarem dentro das lojas o mínimo de tempo possível e para, se tiverem de viajar, o fazerem de carro. De resto, continua a haver visitas aos lares de idosos, por exemplo. Aquilo que se diz aqui é que devem ser cumpridas as regras de segurança”, explicou-nos entretanto a médica portuguesa, já por telefone, de folga depois de um fim de semana passado nas urgências a que os doentes entretanto já começaram a chegar. “Temos tido dias caóticos mas, nas urgências, a maior parte do tempo é ok. Este fim de se semana ficámos com os intensivos cheios, tivemos de mandar dois doentes com Covid-19 para outro hospital.”

▲ Neste hospital já só há uma entrada para os doentes urgentes, tenham ou não suspeitas de Covid-19
DIOGO VENTURA/OBSERVADOR
No dia em que estivemos no Hospital de Linköping, no final de novembro, parecia tudo diferente. Havia alguns pacientes à espera de consultas, invariavelmente sem máscara e à devida distância de segurança, reforçada pela sinalética afixada nas paredes e pelas cruzes amarelas e pretas em determinadas cadeiras. Também vimos passar alguns médicos e enfermeiros, poucos, ou ocasionalmente uma ou outra maca, com laterais de acrílico, empurrada por profissionais mascarados, mas a transportar doentes de cara destapada. “Só há duas semanas é que temos de usar máscara ou viseira comprida no contacto próximo com os doentes, mas não é para nos protegermos a nós, é para protegermos os doentes. Eles não usam”, contextualizou na altura a médica portuguesa.
O único frenesim visível era mesmo o dos funcionários que, montados em trotinetes, faziam manutenção, entregavam correspondência ou levavam processos clínicos de um serviço para o outro. Os médicos estão fechados nos seus consultórios ou nos seus gabinetes, diz Jorge Azevedo, grande parte das consultas estão, desde meio de abril, a ser feitas à distância. “Primeiro cancelámos as consultas das pessoas acima dos 70 anos, depois passámos nós próprios a fazer uma triagem por fatores de risco e a ligar a desmarcar. Aqui há muito teletrabalho, já era assim antes da pandemia”, explica. “Em Portugal, quando estão de banco, os médicos têm de ir para o hospital e de ficar lá à espera, caso sejam chamados. Aqui não é assim. Este fim de semana estou de chamada e vou estar em casa. Se for necessário, ligam-me e em cinco minutos estou aqui.”
Para Lisa Caiado Thorfinn, especialista em emergência médica, já não funciona assim. Estreou-se no Covidário a 20 de março, passou quase toda a primeira vaga da pandemia a receber doentes na urgência Covid, improvisada à pressa no serviço de Dermatologia, que por ter entrada direta para o exterior facilitava o processo.
“A Suécia não se preparou, nós não tínhamos as urgências preparadas para dividir o fluxo de doentes. Assim que fizemos a separação, ficou definido que no lado não-Covid não podíamos usar máscara nem viseira, cheguei a estar a coser a cara a pessoas, a centímetros de distância, sem proteção”, revela a médica. “Tenho um colega que vive com os sogros, que são doentes de risco, e que pediu autorização para usar máscara. Chegou a acordo e agora trabalha sempre na área Covid, para poder usar máscara, viseira e avental.”
Sentada a uma das mesas do comprido e amplo refeitório do hospital, que também tem ginásio e campo de squash para os trabalhadores — neste momento fechados por causa da pandemia —, continua a recordar a primavera passada.

▲ No interior do hospital há marcas no chão e no mobiliário para assegurar o distanciamento social, mas as máscaras não são recomendadas
DIOGO VENTURA/OBSERVADOR
“Quando não nos deixaram usar máscaras foi uma angústia muito grande. Então na China eles andavam com aqueles fatos de ir à Lua e nós aqui só tínhamos umas máscaras de nada, nem sequer eram FFP2, e umas viseiras?! Manga curta, máscara cirúrgica, viseira curta, luvas e avental de plástico — foram as recomendações que tivemos aqui para lidar com os doentes Covid. Toda a gente gozava comigo porque eu andava de touca no Covidário. Cheguei a dizer ao meu chefe que me senti como um soldado mandado para a linha da frente sem equipamento, mas a verdade é que já atendi centenas e centenas de infetados e não fiquei doente, estive constipada duas vezes, mas não tive Covid”, analisa a médica, que defende o uso obrigatório de máscaras em locais fechados, mas, confessa, começa a ter dúvidas sobre a sua eficácia.
“Alguma coisa se passa: se em Portugal é obrigatório usar máscara e os casos estão a aumentar tanto, ou é porque a máscara não é efetiva ou é porque não a estão a usar bem. Ou então quer dizer que, se não usassem máscara, era uma catástrofe.”
Muita gente não chegou aos hospitais: “Não estivemos a trabalhar até cair para o lado”
Nos primeiros meses da pandemia, os equipamentos de proteção escasseavam — Jorge Azevedo recorda uma altura, entre abril e maio, em que não havia máscaras suficientes para as operações — e a população também estava assustada.
Lisa Caiado Thorfinn lembra-se de uma altura em que os frascos de álcool gel tiveram de ser presos com correntes — “As pessoas levavam-nos para casa, foi uma loucura. Chegámos a ter doentes a chorar à porta do hospital, porque não queriam entrar na urgência Covid. Choravam e diziam que não tinham Covid, tínhamos de explicar que, com febre, tinham de fazer ali a triagem e que, mesmo que não tivessem Covid, não iam apanhar, porque os quartos são todos individuais”.
Ainda assim, e apesar de o Hospital de Linköping servir uma população de cerca de um milhão de habitantes (um décimo de toda a Suécia), a pressão nunca foi sequer semelhante àquela por que passaram os serviços de urgências de outros países, como Itália, Espanha e até Portugal. Preparados para o pior, os responsáveis por aquele serviço de urgência, que conta com 200 funcionários, 60 deles médicos, trataram de compor equipas extra. Como muitos dos doentes com outros problemas optaram por ficar em casa, com medo de ir ao hospital, houve uma altura em que chegou a haver mais profissionais de saúde do que pacientes. Pelo menos até alguns dos funcionários do hospital ficarem infetados.
“Não estivemos a trabalhar até cair para o lado. Nem tivemos doentes nos corredores, ou doentes sentados em cadeiras com oxigénio. Ao contrário de outros países, as urgências aqui foram calmas, quase tínhamos menos para fazer do que em alturas normais”, admite a médica açoriana, que por ter um filho de 3 anos, trabalha 29 horas e meia por semana. “O horário semanal das urgências são 36,6 horas, mas, na Suécia, quem tem filhos menores de 12 anos pode pedir uma redução de horário até 25%, com perda igual de salário. Eu estou a trabalhar a 80%.”

▲ Os colegas de Lisa Caiado Thorfinn nas urgências gozavam com a portuguesa por ela usar touca para tratar os doentes com Covid-19
DIOGO VENTURA/OBSERVADOR
Depois, coloca o dedo na maior ferida aberta durante esta pandemia no país: os cuidados que (não) foram prestados à população idosa — cerca de 90% dos mortos associados à Covid-19 na Suécia tinham mais de 70 anos, metade deles viviam em lares de idosos. De acordo com um relatório recente do regulador das atividades de saúde, um em cada cinco nunca foi sequer visto por um médico.
“A maior parte dos doentes com suspeitas de Covid que vivem em lares e que já tinham uma idade avançada e comorbilidades associadas não foram enviados para o hospital, portanto não houve aquela sobrecarga. Quem vinha para o hospital eram pessoas mais novas e que precisavam de internamento, e os doentes que foram admitidos em cuidados intensivos foram aqueles que os intensivistas acharam que tinham maior probabilidade de resistir.”
O processo de admissão aos cuidados intensivos, explica Lisa Caiado Thorfinn, também é diferente, quando comparado com a realidade portuguesa, onde a idade não será um fator tão determinante. “Aqui, acima dos 70 anos ninguém vai para os cuidados intensivos, o risco de os recursos serem gastos e de o paciente morrer de qualquer forma é muito elevado. Mas chegámos a ter pessoas com 60 anos a quem aconteceu o mesmo, como tinham muitas comorbilidades de base não tinham critério para intensivos”, explica a médica, alertando para a elevada taxa de mortalidade associada ao tratamento em unidades de cuidados intensivos. “As pessoas acham que os ventiladores são o lifesaver disto tudo, mas estão enganadas, o tratamento em cuidados intensivos pode durar meses e, quando acaba, o paciente tem de reaprender a respirar, a comer, a andar, a probabilidade de uma pessoa com 80 anos conseguir fazer isto é muito baixa. Já para não dizer que tem uma série de riscos associados, as pessoas podem apanhar infeções hospitalares, fazer tromboses venosas e, a cada dia que passa, perdem massa muscular.”
Para a portuguesa, essa terá sido uma das piores partes do trabalho, ter de dizer aos familiares que os doentes não iam ser admitidos para tratamento diferenciado. A dada altura, no serviço de Otorrino do Hospital de Linköping, sem consultas presenciais por causa da pandemia, chegou mesmo a ser aberta uma nova enfermaria, para prestar cuidados paliativos aos pacientes mais graves. “As pessoas que estavam em estado crítico, mas não tinham critérios para os intensivos foram enviadas para lá, para receberem medicação para as dores e para a ansiedade”, conta a portuguesa.
Se as famílias suecas “compreendiam” a situação, revela, para as estrangeiras já era mais difícil aceitar. “Diziam: ‘O meu pai só tem 80 anos, tem de ter uma oportunidade’. Há uma diferença cultural muito grande aqui também, muitas vezes é mais difícil explicar estas coisas a um estrangeiro do que a um sueco, os suecos levam isto com mais leveza”, conclui Lisa Caiado Thorfinn, cujo marido, como o apelido indica, sueco, também trabalha no hospital, como cirurgião plástico.
Nem camas, nem máscaras ou sequer ventiladores — o que falta nos hospitais de Estocolmo são médicos e enfermeiros
Em Estocolmo, onde o surto de Covid-19 teve o seu epicentro no país, com os médicos e enfermeiros a trabalhar sob contratos de crise — que, temporariamente lhes suspenderam os direitos laborais, de forma a poderem fazer mais turnos, mas também lhes garantiram remunerações mais elevadas —, a situação voltou a complicar-se nos últimos dias.
Se na primavera, admitiu ao Wall Street Journal Cecilia Söderberg-Nauclér, médica no Hospital Universitário Karolinska, as camas nas unidades de cuidados intensivos não estiveram nem perto de esgotar — “Em comparação [com o que aconteceu na Dinamarca], as enfermarias de cuidados intensivos estavam vazias, porque os idosos não foram levados para os hospitais”, explicou —, na passada quinta-feira o responsável máximo pela Saúde na região de Estocolmo veio a público dizer que a capacidade de internamento estava praticamente esgotada, com 814 doentes internados com Covid-19, 83 deles em unidades de cuidados intensivos. Ao todo, na zona da capital, são 160 as camas em UCI — 99% delas estavam ocupadas.


▲ A 10 de dezembro, o responsável máximo pela Saúde na região de Estocolmo anunciou que a capacidade de internamento em cuidados intensivos estava praticamente esgotada
DIOGO VENTURA/OBSERVADOR
Horas antes de começar mais um turno no serviço de infecciosas do Karolinska, no passado dia 25 de novembro à tarde, a enfermeira Latifa Löfvenberg contou ao Observador que, para dar resposta aos internamentos de doentes infetados, já tinha sido entretanto aberta uma nova enfermaria, onde estavam a chegar cada vez mais pessoas, jovens e nem tanto. “Temos pessoas novas e pessoas idosas, o intervalo de idades é muito grande, temos pessoas que nasceram nos anos 90, e também temos pessoas com quase 90 anos. Agora vejo mais idosos no hospital, não sei se as regras mudaram… Na verdade, eles sempre disseram que os idosos eram bem-vindos, mas nós, as enfermeiras, tínhamos instruções dos nossos superiores para não mandarmos pacientes para lá”, revelou a enfermeira, que, no início da pandemia, trabalhava em vários lares de idosos em Gävle, cidade 170 quilómetros a norte de Estocolmo.
Na mesma altura, Michael Broomé, intensivista do Karolinska, também já tinha reconhecido que a pressão estava a aumentar. Por isso mesmo, explicou ao Observador o médico responsável pelo departamento de ECMO — o aparelho de circulação extracorporal que permite substituir temporariamente a função dos pulmões e do coração a que só chega uma minoria de doentes Covid para quem tudo o resto falhou —, as cirurgias programadas já tinham começado a ser canceladas há várias semanas e alguns serviços do Karolisnka estavam já também a ser encerrados.
“Na primavera, na ECMO, acho que recebemos quatro ou cinco vezes mais pacientes do que é normal; sendo que, no total dos cuidados intensivos, a capacidade de internamento triplicou ou quadruplicou”, recordou o médico, através do telefone. “Foi extremamente difícil porque, no final, a verdadeira falta de recursos não teve nada a ver com o número de ventiladores nem de camas, mas com a falta de pessoal. As unidades de cuidados intensivos tiveram de fazer turnos extra e de receber a ajuda de médicos e de enfermeiras de outros serviços do hospital. Foi muito duro e isso é um grande problema, porque as pessoas estão física e mentalmente exaustas e, para além disso, há alguma ansiedade por não sabermos o que vai acontecer agora e quanto tempo vai demorar até voltar a melhorar outra vez. Isso coloca-nos sob muita pressão”, reconheceu.
Pelo menos nos próximos seis meses, acredita Michael Broomé, as vacinas não vão ser capazes de ajudar a aliviar a pressão, pelo que todas as camas, ventiladores e equipamentos de proteção individual com que a Suécia conseguiu reforçar os seus hospitais entre a primavera e o outono serão bem-vindas: “Tínhamos menos camas de hospital por habitante do que a maior parte dos outros países, a forma como crescemos foi impressionante”.
Ou seriam: depois de, durante a primeira vaga, a capacidade sueca em cuidados intensivos ter mais do que duplicado, para 1.100; no passado dia 9 de dezembro, e após o desmantelamento dos hospitais de campanha construídos para a primeira vaga, eram apenas 673 as camas equipadas com ventiladores à disposição em todo o país, revelaram os media locais, a partir das informações do Conselho Sueco de Saúde e Bem-Estar. Também na passada quarta-feira, dia 9, 550 delas estavam ocupadas, 261 com pacientes com problemas associados à Covid-19. Para tentarem ajudar a aliviar a pressão, Finlândia e a Noruega já ofereceram assistência médica aos vizinhos.

▲ Na primavera, a maior parte dos idosos com Covid-19 não chegou aos hospitais. Agora a situação é outra, diz a enfermeira Latifa Löfvenberg
DIOGO VENTURA/OBSERVADOR
Como se não bastasse, revelou também Michael Broomé, há ainda outro problema: é provável que nesta segunda vaga haja ainda menos profissionais de saúde disponíveis para combater a doença. “No Karolinska foram vários os médicos e enfermeiros que se despediram nos últimos meses, mais do que é normal. Não são informações oficiais, mas eu diria que alguns se demitiram por outros motivos e outros pela experiência stressante que foi a pandemia. Na zona de Estocolmo diria que este é um dos principais desafios do sistema de saúde neste momento.” Em toda a região de Estocolmo, noticiou entretanto a SVT, a televisão pública sueca, terão sido 3.600 os profissionais de saúde a demitir-se desde o início da pandemia — durante o mesmo período do ano passado, foram 900 os que optaram por sair.
Apesar de já ter sido bastante crítico da estratégia sueca de combate à pandemia, o que não o impediu de acreditar que o país ia mesmo alcançar a imunidade de grupo e escapar a esta segunda onda, Michael Broomé assume agora que já não tem certezas sobre nada. “Há tanta gente de um lado e de outro, a pensar que tudo falhou ou que foi um sucesso, estou muito cansado de toda a especulação e de todas as pessoas que têm 100% de certezas ou de uma coisa ou de outra”, diz.
Cansado, prefere concentrar esforços no combate à doença, que viu de perto — mas nem sequer com tanta frequência como a maior parte dos colegas. “Tratámos talvez 35 pacientes durante a primavera. Todos os pacientes que estavam a morrer, estavam a morrer noutro sítio, nós tivemos de escolher os doentes mais jovens e que podíamos salvar com a ECMO, que não resulta normalmente com pessoas mais idosas”, recorda ao Observador.
Ainda assim, nem todos sobreviveram: “O desfecho pode ser muito, muito dramático também em pessoas jovens e previamente saudáveis. Vi três ou quatro pessoas entre os 20 e os 30, sem qualquer tipo de patologia prévia, morrer com esta doença. Nunca podemos ter a certeza de nada. Apesar de termos ligado estas pessoas às máquinas de ECMO, apesar de termos utilizado todos os cuidados intensivos possíveis e modernos, estas pessoas morreram”.