“Um soco no estômago.” É assim que Nuno descreve o diagnóstico que lhe foi feito em 2017: azoospermia — a ausência total de espermatozoides no sémen. “Ninguém está preparado para receber estes diagnósticos”, conta. Mas também confessa que, ao fim de mais de um ano a tentar ser pai, começou a perceber que alguma coisa não estaria bem.
A causa de infertilidade de Nuno é rara — menos de 5% dos homens inférteis sofre dela —, mas a infertilidade masculina, em geral, está a aumentar, ao ponto de, atualmente, as causas masculinas já serem tão ou mais frequentes que as femininas. Nos últimos 50 anos, por exemplo, houve uma queda de 50% na produção de espermatozoides na população ocidental, diz Pedro Xavier, presidente da Sociedade Portuguesa de Medicina da Reprodução. “E a redução do número de espermatozoides pode ser a grande causa de infertilidade masculina.”
É verdade que esta queda de 50% não significa, necessariamente, uma queda da fertilidade do homem para metade, mas os fatores que prejudicam a qualidade do esperma são cada vez mais persistentes nos países desenvolvidos: tabagismo, obesidade ou exposição à poluição. Para muitos destes fatores de risco, a solução parece simples: eliminar ou reduzir a causa (seja ela álcool, esteroides ou excesso de peso) e aguardar que a renovação dos espermatozoides — a cada dois meses, mais ou menos — produza células reprodutoras mais saudáveis.
Como têm reagido os homens a este problema? Ao contrário do que acontecia há 30 anos, vão cada vez mais às consultas de fertilidade e estão mais preocupados com a saúde reprodutiva. O problema é que nem sempre estão dispostos a mudar comportamentos, como deixar de fumar. Os médicos alertam, no entanto, que adotar um estilo de vida saudável pode ser, para já, a única forma de preservar a capacidade de engravidar, porque a evolução nos tratamentos para a infertilidade masculina, nos últimos anos, tem sido pouca.
O foco tem estado mais na mulher e nas técnicas de reprodução medicamente assistida, mas, para isso, são precisos espermatozoides saudáveis. No caso de Nuno, nem uma biópsia permitiu encontrar as tão desejadas células reprodutoras (ou gâmetas). É para estes casos extremos que os cientistas andam à procura de uma solução: criar espermatozoides (e óvulos) em laboratório. Para Nuno, por exemplo, poderia significar não ficar dependente de um dador. Essa investigação é uma das grandes esperanças para resolver o problema de milhares de casais, mas não é para já. Até se tornar uma realidade, pode ser preciso esperar mais de uma década.
Muitos casais não procuram ajuda
Nuno e a companheira passaram mais de um ano a tentar engravidar, sem sucesso, e foi assim que começaram a perceber que algo não estaria bem. A incapacidade de conseguir uma gravidez natural ao fim de 12 meses de relações sexuais regulares e desprotegidas (sem usar contracetivos) é, aliás, a definição da Organização Mundial de Saúde para infertilidade. Ao fim deste período, o casal tem o direito de procurar ajuda numa consulta de apoio à fertilidade no Serviço Nacional de Saúde.
São estas consultas que permitem perceber o que pode estar a causar esta incapacidade, pelo menos para 90% dos casos — os restantes 10% terão uma causa que não chega a ser conhecida. E se, há 20 ou 30 anos, dois terços das causas de infertilidade tinham origem na mulher, agora, a proporção entre as causas femininas e masculinas é muito semelhante, diz Pedro Xavier, presidente da Sociedade Portuguesa de Medicina da Reprodução (SPMR). Mais especificamente, 30 a 40% dos diagnósticos de infertilidade apresentam uma causa feminina e 30 a 55% uma causa masculina, escreveram as autoras do livro “Esterilidade e procriação medicamente assistida”, da Imprensa da Universidade de Coimbra.
A realidade, no entanto, é ainda mais complexa: em cerca de 30% dos casos de infertilidade são encontradas causas masculinas e femininas, indica a Direção-Geral da Saúde, num documento de 2010. Foi o que aconteceu com Nuno. “Numa primeira fase, esse era o único (grande) problema [a ausência de espermatozoides no sémen]”, conta. “Numa fase posterior, foram detetados também problemas na minha companheira.” O casal começou por procurar os médicos das respetivas áreas de especialidade e foi acompanhado num hospital privado. Só mais tarde procurou as consultas num hospital público.
Mas nem todos os casais procuram ajuda. Aliás, menos de metade das mulheres entre os 20 e os 69 anos que sofreram de infertilidade em algum momento da vida procurou uma consulta médica para solucionar o problema, segundo os resultados do estudo Afrodite, publicado em 2009. O mesmo estudo estima que cerca de 10% dos casais portugueses sofram de infertilidade.
Parte do problema é causada pela diminuição da qualidade do esperma, que depende, entre outras coisas, da morfologia (forma) do espermatozoide, se este consegue nadar e, claro, de quantos são. O número médio de espermatozoides por mililitro de ejaculado (esperma recolhido para análise) diminuiu 50% nos últimos 50 anos, diz Ana Teresa Santos, médica no serviço de Reprodução Humana do Centro Hospitalar e Universitário de Coimbra. A quebra na contagem não significa que a capacidade de ter filhos tenha diminuído tão drasticamente, mas torna-se claro que é importante perceber as causas desta diminuição e alertar os homens sobre os riscos que correm os seus gâmetas.
Homens estão mais preocupados, mas ainda fazem pouco
Um diagnóstico de infertilidade, independentemente da causa, pode trazer consigo muito sofrimento, reconhece Ana Galhardo, psicóloga e professora no Instituto Superior Miguel Torga, em Coimbra. Um impacto que é tanto maior quanto maior a importância de ter filhos — como para os casais que têm dificuldade em conceber a vida sem uma família alargada ou para aqueles que veem a parentalidade como uma parte fundamental da sua própria identidade.
Para os homens há um motivo de sofrimento acrescido, explica a psicóloga: “Há uma ideia errónea de ligação quase direta com a masculinidade”. Pedro Xavier admite que isso faz com que alguns homens tenham dificuldade em aceitar que podem ter algum problema que impeça uma gravidez natural, mas reforça que não há qualquer relação entre fertilidade e masculinidade. “Um homem com altos níveis de testosterona pode ter uma virilidade mantida e não ter espermatozoides porque tem um problema celular.” Assim como pode ter disfunção erétil, mas ter espermatozoides com qualidade suficiente para serem usados nas técnicas de reprodução medicamente assistida.
Apesar de esta confusão persistir, a presença dos homens nas consultas de fertilidade é muito mais frequente do que há 20 ou 30 anos, diz Pedro Xavier. Nessa altura, era comum a mulher ir à consulta sozinha, porque se assumia que, se o homem era saudável, de forma geral, então não havia razão para ser ele a origem dos problemas — mesmo que nunca tivesse feito um exame à capacidade reprodutiva (espermograma). “Agora, os homens vão à consulta com as companheiras, estão mais conscientes da necessidade de serem estudados — de fazerem exames — e de assumirem que, muitas vezes, o problema pode estar relacionado com a parte masculina”, diz o presidente da SPMR.
O homem está mais consciente do seu papel na reprodução do que no passado, mas continua a ter mais dificuldade em mudar os comportamentos que podem prejudicar a capacidade reprodutiva. O tabaco é um dos fatores que pode prejudicar a qualidade dos espermatozoides, mas os homens mostram-se menos disponíveis para deixar de fumar do que as mulheres quando a questão é aumentar a probabilidade de terem filhos, diz o médico da Unidade de Medicina de Reprodução do Centro Hospitalar de São João, no Porto.
E não é só a saúde física que os homens tendem a descurar, mas também a saúde psicológica e emocional. E não deviam, alerta Ana Galhardo. “Compreendo que possam estar empenhados em dar resposta às necessidades da companheira, mas isso não tem de, necessariamente, fazê-los descurar de cuidar de si do ponto de vista emocional.” A psicóloga, que trabalha com casais, ouve mulheres a queixarem-se que os companheiros não ligam ao problema e homens que acham que não podem manifestar as suas emoções porque têm de ser fortes e aguentar a situação pelos dois. O problema é que a forma diferente de lidar com a situação pode ser, muitas vezes, a desencadeadora de conflitos no casal.
Nuno e a companheira ainda não procuraram ajuda psicológica — nem isso lhes foi proposto. Apesar da pressão social e das desilusões que já sofreram, o casal tem conseguido lidar com a situação de forma positiva. “É preciso falar com a companheira, explorar as soluções, perceber se estão em sintonia ou se essa questão fratura a relação. E, se necessário, procurar ajuda psicológica”, diz. Ana Galhardo conta que já viu muitas relações saírem reforçadas pelos desafios impostos pelo diagnóstico de infertilidade. Mas também já viu relações que não resistiram à dureza da situação e aos conflitos que surgem dentro do casal.
Estilo de vida e substâncias tóxicas são os fatores que mais afetam a fertilidade
Tabaco, álcool e drogas são alguns dos responsáveis pela diminuição da fertilidade masculina (e feminina), mas não são os únicos. Os pesticidas e outros poluentes ambientais, alguns medicamentos e outras substâncias — como os anabolizantes (hormonas usadas por desportistas para desenvolver os músculos) — também podem afetar a produção de gâmetas: comportam-se como estrogénios (uma hormona mais associada ao ciclo reprodutor feminino) e dizem aos testículos que não precisam de produzir mais espermatozoides.
Uso de anti-histamínicos associado à infertilidade masculina
Parar de fumar, não consumir drogas, beber menos álcool e deixar os anabolizantes e outras substâncias que afetam a produção de gâmetas é uma solução relativamente simples de melhorar a qualidade do esperma ejaculado — ainda que, em muitos casos, não seja possível voltar ao estado inicial. Mais difícil (para não dizer impossível) é compensar a quantidade de poluentes acumulados no organismo. Neste caso, a chave é a prevenção e começa logo na barriga da mãe, porque os poluentes podem afetar a saúde reprodutiva logo no desenvolvimento do feto.
A presença de estrogénios ou de substâncias que se comportam como tal vai bloquear a produção de espermatozoides e esse é um dos motivos que torna a obesidade um fator de risco para a fertilidade: é que a gordura é um reservatório natural de estrogénios. Mas este não é o único problema do excesso de peso: por um lado, dificulta o ato sexual, por outro lado, a produção de espermatozoides é prejudicada pelo aumento da temperatura testicular.
Os testículos situam-se numa bolsa de pele (escroto) fora do corpo para que a temperatura se mantenha mais baixa do que a do organismo. Se há um aumento da temperatura, como no caso dos motoristas, ciclistas ou outros profissionais que passam muito tempo sentados, dos trabalhadores em fornos e cozinheiros ou dos homens e jovens que passam muito tempo com o computador portátil no colo, há uma diminuição ou inibição da produção de espermatozoides. A melhor forma de evitar o aumento da temperatura nos testículos é tentar passar menos tempo sentado e, se possível, reduzir os quilos que tem a mais.
Outro fator apontado, por vezes, como promotor do aumento da temperatura dos testículos é a presença de varicocelo (variz no escroto). A associação do varicocelo à infertilidade masculina tem sido feita, mas Pedro Xavier alerta que é uma relação discutível. “Quando se encontra um varicocelo, levanta-se sempre a questão sobre se está ou não a ter um papel na infertilidade. Mas há muitos casos de homens com varicocelo que têm gravidezes espontâneas sem qualquer problema.” O presidente da SPMR defende, ainda assim, que o urologista deve diagnosticar e tratar o problema sempre que for necessário, mas não tem de o fazer especificamente por causa da fertilidade. Os varicocelos podem causar dor ou desconforto e por isso devem ser tratados.
Ana Teresa Santos tem uma perspetiva diferente. A médica entende que o varicocelo é tão frequente nos homens que se devia aproveitar o Dia da Defesa Nacional, cuja comparência é um dever de todos os rapazes e raparigas com 18 anos de idade, para se fazer o rastreio dos jovens. Pedro Xavier, porém, receia que esse rastreio pudesse fazer aumentar, desnecessariamente, o número de intervenções para tratar o varicocelo, como cirurgias. Com ou sem este tipo de vigilância, os médicos ouvidos pelo Observador concordam que, atualmente, o tratamento do varicocelo pode melhorar a qualidade do esperma, mas não resolve completamente o problema.
“Não só pode demorar cinco vezes mais a engravidar quando o homem tem mais de 45 anos, como o risco de aborto espontâneo é duas vezes maior, mesmo que a parceira seja muito mais nova. Depois, há um risco acrescido de as crianças nascerem com doenças neurológicas”, diz Geeta Nargund, diretora da clínica de fertilidade Create, ao The Guardian.
Os varicocelos tendem a aumentar com a idade, mas esse não é o único motivo para os homens evitarem ter filhos mais tarde: o desempenho sexual, a líbido e a qualidade do esperma também diminui com o avançar dos anos. É certo que a capacidade reprodutiva diminui com a idade, mas, ao contrário do que acontece com a mulher, “não há uma idade claramente definida para o homem”, explica Alberto Barros, professor da Faculdade de Medicina da Universidade do Porto.
Para Nuno, agora com 37 anos, o problema não foi a idade. Nem nenhum desequilíbrio hormonal, mas isso só percebeu ao fim de seis meses, depois de voltar a fazer um espermograma. O medicamento que contrariava o efeito dos estrogénios não foi uma solução adequada para a sua azoospermia e, como tal, a repetição do exame no fim do tratamento não detetou qualquer alteração. “Foi tempo perdido, eventualmente por o médico não ser especialista na área”, desabafa. Só quando passou a ser seguido num hospital público, Nuno diz ter sido “acompanhado pelos melhores especialistas”, embora também confesse que é preciso “paciência, porque no público é um processo moroso”.
Sem espermatozoides no sémen ejaculado, a solução para recolher estas células reprodutoras masculinas e depois recorrer às técnicas de reprodução medicamente assistida passava por fazer uma biópsia — recolhe-se uma parte da polpa do testículo e procura-se espermatozoides completamente formados. “Era a última esperança”, diz Nuno, mas também aqui os resultados não foram positivos. “Não se conseguiu recolher ‘material’ útil. O meu organismo não consegue produzir espermatozoides devido a causas genéticas.” As causas de origem genética representam menos de 5% dos casos de infertilidade masculina, mas para Nuno representaram o fim da linha. O ideal seria encontrar células que se pudessem transformar em espermatozoides e cultivá-los em laboratório, mas os cientistas ainda só estão a dar os primeiros passos neste caminho.
App e testes ao esperma para usar em casa
Antes de se ver confrontado com o diagnóstico, Nuno nunca tinha tentado saber mais sobre infertilidade. E também não imaginou que tivesse de o fazer. “Tenho cinco irmãos, tenho sobrinhos. Nunca imaginei passar por isto.” Da mesma forma, nunca procurou analisar a sua saúde reprodutiva até se aperceber de que estava a ter dificuldade em engravidar.
Mas há quem vá começando a procurar informação mesmo antes de pensar em ser pai. E à medida que o interesse dos homens na fertilidade aumenta — e o desejo das mulheres em serem mães não abranda — vão aparecendo várias soluções no mercado: dos suplementos aos testes em casa, das aplicações no smartphone ao aconselhamento à distância.
Os suplementos alimentares — alguns deles bastante caros —, enquanto mistura de vitaminas e sais minerais, não são necessariamente prejudiciais, mas também não há provas de que melhorem a fertilidade masculina, alerta Alberto Barros. “Os polivitamínicos não fazem mal, o que faz mal é transformar esse tipo de produtos em panaceias para resolver tudo. Isso é que não é correto.” É certo que um estilo de vida saudável e uma alimentação equilibrada podem ajudar a ter espermatozoides de melhor qualidade, mas não se pode dizer que a infertilidade pode ser tratada com base em alimentos ou suplementos alimentares.
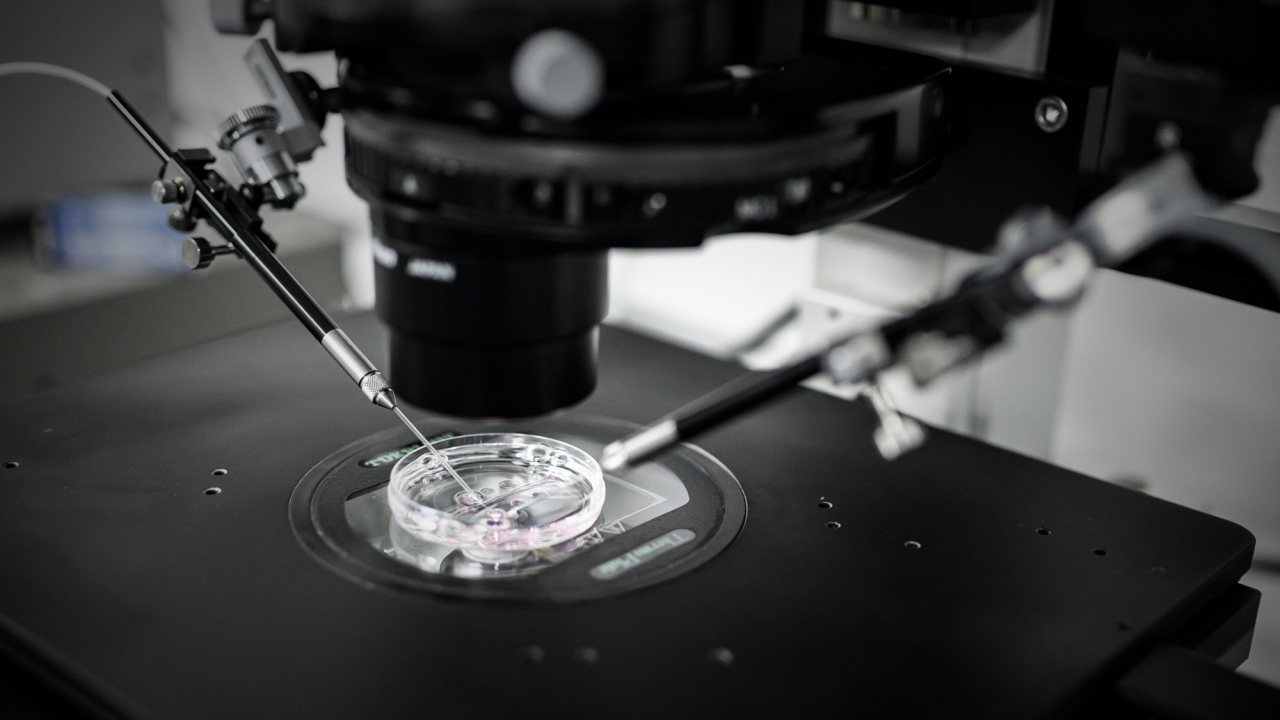
▲ Se a causa de infertilidade é masculina, a solução passará, muito provavelmente, por sujeitar a mulher a uma intervenção
AFP/Getty Images
Os testes em casa e as aplicações para smartphone, por sua vez, surgem não como uma forma de tratar a infertilidade, mas como uma solução para os homens poderem conhecer a qualidade do esperma, seja porque estão a tentar engravidar ou apenas por curiosidade, como revela o jornal The Guardian. Todo o setor da saúde masculina está em expansão e o interesse pela fertilidade não é exceção. Morten Ulsted, diretor executivo da ExSeed, uma das empresas dedicadas à fertilidade masculina, prevê que a tecnologia irá crescer nesta área como cresceu em relação à fertilidade feminina, por exemplo, com as aplicações que permitem acompanhar o calendário da menstruação.
As empresas de tecnologia aproveitam o facto de a fertilidade ainda ser um tema difícil de abordar e de os homens não quererem expor-se para lhes oferecem um serviço que podem usar em casa. Um dos tipos de teste pode assemelhar-se a um teste de gravidez, estilo sim ou não, com resultado positivo se forem detetados mais de 15 milhões de espermatozoides por mililitro — o valor mínimo definido pela Organização Mundial de Saúde (OMS) para um homem fértil — ou mais de 20 milhões, consoante a marca. Outro tipo de testes promete avaliar a mobilidade dos espermatozoides e ainda fornecer aconselhamento sobre como melhorar a qualidade do esperma, por exemplo, mudando os hábitos diários. Há até serviços que permitem a criopreservação do esperma, para ser usado quando o homem quiser.
Que características deve ter o sémen?
↓ Mostrar
↑ Esconder
A Organização Mundial de Saúde definiu, em 2010, os valores mínimos de referência para um sémen de qualidade que possa levar a uma gravidez: 1,5 mililitros de sémen; 39 milhões de espermatozoides no ejaculado; 15 milhões de espermatozoides por mililitro de sémen; 58% dos espermatozoides vivos; 40% que se consigam mexer e 32% que consigam nadar e avançar; 4% com uma morfologia (forma) normal.
A primeira questão que se pode levantar é a fiabilidade dos testes — feitos em casa, pelos próprios —, que não será equivalente à de um laboratório certificado. “Não tenho a menor dúvida de que, se quisesse ter uma ideia da minha capacidade reprodutiva, faria uma análise num laboratório que sabe o que está a fazer e que me dá uma informação rigorosa”, diz Alberto Barros. Apesar de nunca ter tido contacto com este tipo de testes, o médico faz um alerta: se o teste só dá informação sobre o número de espermatozoides “é dinheiro deitado fora”. “Pode, claramente, ser um embuste.” E mesmo nos casos em que possa haver uma avaliação da mobilidade dos espermatozoides, Alberto Barros continua a defender que um estudo com o objetivo de avaliar a fertilidade “deve ser feito de forma rigorosa” e deve analisar número, mobilidade e morfologia (forma) como um todo.
Além disso, a quantidade de espermatozoides ejaculada em cada momento pode ser muito diferente, o que, para um casal que está sozinho a interpretar o resultado do teste em casa, pode ser um indutor de stress em vez de ter uma função tranquilizadora. A psicóloga Ana Galhardo vê estes testes feitos em casa “mais como uma coisa perigosa do que benéfica”.
A médica Ana Teresa Santos, que defende o rastreio da fertilidade masculina a partir dos 25 anos para que se possa dar mais atenção à prevenção da fertilidade, não vê mal nenhum em que o homem queira avaliar a fertilidade em casa, só não concorda que estes testes sejam usados para vigiar a evolução do estado do esperma.
Alberto Barros e Pedro Xavier, pelo contrário, não concordam com o rastreio. Por um lado, seria incomportável para o Serviço Nacional de Saúde, diz Alberto Barros. Por outro lado, não lhe “parece correto apresentar um bicho papão — o espermograma — a um jovem de 20, 22 ou 24 anos”. “Nunca sugeriria a um filho meu que o fizesse”, diz o médico que tem filhos dentro dessas idades. E porquê? Porque muito provavelmente não resolveria um potencial problema futuro. Pedro Xavier acrescenta que “a fertilidade do homem não se altera de forma muito significativa até aos 45-50 anos”.
Ana Teresa Santos defende uma ideia diferente: o rastreio precoce de potenciais anomalias permitiria tratá-las ou, no mínimo, criopreservar os espermatozoides “para assegurar um plano B”. “Não estamos a falar de um capricho. Estamos a falar de uma situação em que a doença vai inexoravelmente levar a uma deterioração da fertilidade.” E mesmo que o homem decidisse preservar os espermatozoides só porque queria engravidar mais tarde, a médica não vê problemas nisso — embora, muito provavelmente, isso só pudesse ser feito num serviço de saúde privado. “Temos de dar ferramentas para que as pessoas possam, efetivamente, concretizar o seu projeto parental quando quiserem.”
Nestes casos, levanta-se outra questão: “Se um homem congelar o esperma, então é quase certo que a sua companheira terá de se submeter a uma fertilização in vitro. Portanto, é só passar o problema de uma pessoa [o homem] para outra [a mulher]”, alerta o investigador Allan Pacey, apesar de fazer parte do Conselho Científico de uma empresa que oferece este tipo de serviço. Congelar esperma implica que a mulher “se sujeite a tratamentos desnecessários”, sem garantias que funcione à primeira, destacou Geeta Nargund no The Guardian.
Uma aposta na sensibilização para os comportamentos de risco e para a preservação da fertilidade é a estratégia defendida por Pedro Xavier. É com esse objetivo que a sociedade a que preside tem em curso a campanha “Cuida da tua fertilidade”, destinada, sobretudo, a jovens universitários, ainda que estes não estejam a pensar ter filhos nos próximos 10 ou 15 anos. Allan Pacey, professor de Andrologia na Universidade de Sheffield (Reino Unido), concorda que se deve tornar mais evidente que a infertilidade masculina é um problema comum, mas não acha será uma app a cumprir essa função. “É um problema que cabe à sociedade, à educação sexual nas escolas, aos médicos e aos media resolverem.”
O próximo passo pode ser criar espermatozoides em laboratório
A quimioterapia é um dos tratamentos para os quais se recomenda a criopreservação de espermatozoides, especialmente em jovens e adultos, mas as crianças que são sujeitas a este tipo de tratamento também podem estar a prejudicar a fertilidade, mesmo antes de desenvolverem as células sexuais. A criopreservação poderá ser uma opção também nestes casos, embora ainda não se saiba o que vai ser possível fazer com as células preservadas no futuro. É que, neste momento, ainda não é possível reproduzir em laboratório a espermatogénese, ou seja, o processo de formação dos espermatozoides que acontece nos testículos.
Conseguir criar gâmetas em laboratório, sejam óvulos ou espermatozoides, é o objetivo de Susana Sousa Lopes, investigadora no Centro Médico da Universidade de Leiden (Holanda). A investigadora portuguesa quer transformar células adultas, como as células da pele ou células que são recolhidas na urina (num processo completamente não invasivo), em células estaminais, que depois hão-de dar origem a óvulos e espermatozoides.
A parte de criar células estaminais — equivalentes às células embrionárias que ainda não têm funções específicas — a partir de células adultas não é o mais difícil, o desafio está em conseguir que se transformem em gâmetas. É que este desenvolvimento implica uma divisão muito particular, a meiose, em que uma célula com um certo número de cromossomas tem de dar origem a duas com metade desse número. “As células têm de entrar em meiose, mas ainda não se conseguiu perceber que instruções devem receber”, explica Susana Sousa Lopes.
As instruções sobre como as células se devem dividir para ficar com metade dos cromossomas podem estar guardadas nas restantes células dos testículos. É por isso que os cientistas estão a começar a fazer culturas mistas entre as células estaminais, que vão dar origem aos gâmetas, e o tecido dos testículos. Mas só com ratos. Não seria aceitável fazer uma biópsia de um menino recém-nascido para retirar parte do testículo. Por isso, a próxima etapa pode passar por criar também células do testículo humano a partir de células estaminais.
Há ainda a possibilidade de partir das células que vão dar origem aos espermatozoides — as espermatogónias — em vez de partir de células estaminais, mas nem isso tem sido fácil. Segundo Susana Sousa Lopes, não se tem conseguido chegar aos espermatozoides, nem sequer multiplicar as espermatogónias em laboratório — um processo que, à partida, seria mais simples e que é, normalmente, fácil de fazer com outros tipos de células.
A investigação sobre a produção de espermatozoides tem evoluído, mas a possibilidade de se juntar os resultados alcançados às técnicas de reprodução medicamente assistida atualmente usadas pode estar ainda a décadas de distância.
De forma geral, a investigação sobre as causas de infertilidade masculina está muito menos desenvolvida do que sobre as causas femininas e os tratamentos também. As soluções para melhorar a contagem de espermatozoides são praticamente as mesmas que existiam há 30 anos, diz Alberto Barros. “Os medicamentos evoluíram na sua concepção, mas o alcance e os limites são muito semelhantes.” É certo que, na interpretação e conhecimento das causas, houve melhorias, “mas, em termos terapêuticos, um dos grandes avanços está no âmbito das técnicas de reprodução medicamente assistidas”.
“A grande revolução para a resolução dos problemas de infertilidade de causa masculina está na microinjeção intracitoplasmática de espermatozoides”, diz Alberto Barros, mas é a mulher que é o alvo da técnica. Esta microinjeção, que consiste em colocar o espermatozoide dentro do óvulo, usa-se quando o número de gâmetas é tão pequeno que não dá para uma fertilização in vitro. Quando o número é baixo — mas não tão baixo — pode tentar-se a fertilização in vitro, em que os óvulos e os espermatozoides são colocados numa placa para que a fecundação aconteça em laboratório. De todas as técnicas de reprodução medicamente assistida, a menos complexa é a inseminação intrauterina, que passa por selecionar os espermatozoides mais móveis e colocá-los diretamente no útero.
Embora destaque a importância das técnicas de reprodução medicamente assistida, Alberto Barros diz que o ideal era que “a procriação pudesse ser não-medicamente assistida”, ou seja, que os casais pudessem engravidar sem intervenção médica ou com uma intervenção o menos invasiva possível. “Isto é, claramente, uma utopia, mas as utopias devem ser perseguidas.”
Nuno e a companheira não têm outra opção para engravidarem que não seja recorrer à medicina. Mas Nuno, como não tem espermatozoides, não pode usar nenhuma destas técnicas. “Do meu lado, terminaram as possibilidades e a opção para a minha companheira é através do banco público de gâmetas.” O casal está há dois anos à espera. Desde 2018 que a doação de gâmetas não pode ser anónima, o que fez diminuir o número de dadores masculinos. A inconstitucionalidade do anonimato dos dadores, decretada pelo Tribunal Constitucional, também não permite que os gâmetas sejam importados de países onde o anonimato é a norma, como em Espanha. Ainda assim, Nuno mantém-se positivo. “O processo ainda não terminou. Ainda há alguma esperança de se conseguir.”

















