“Evite as horas de maior calor na praia. Use protetor solar contra as radiações ultravioleta (UVA e UVB). Prefira roupas opacas.” As recomendações estão entre as mais ouvidas e repetidas durante o verão. Ao longo dos anos, a mensagem da necessidade de proteger a pele do sol foi passando e mudou os comportamentos de muitos dos que ignoravam os riscos da exposição solar. Mas e quanto aos olhos? O que fazemos para os proteger dos mesmo perigos? O alerta é da Sociedade Portuguesa de Oftalmologia (SPO), mesmo em cima da época tradicional de férias dos portugueses: os olhos são um órgão sensível e a exposição intensa ou prolongada ao sol pode ter consequências graves na saúde ocular.
Entre os riscos mais comuns, estão as lesões que acontecem num curto espaço de tempo, como uma queimadura. Mas os oftalmologistas alertam, sobretudo, para os riscos associados a uma exposição prolongada, com várias de horas de exposição à radiação, acumuladas ao longo da vida. E a preocupação não é só com a exposição solar, mas também com outras fontes de radiação ultravioleta, como máquinas de solário, de soldadura e lasers.
O Observador reuniu uma lista de riscos da radiação ultravioleta para o olhos — e também para a pele, como o melanoma — e deixa-lhe algumas recomendações dos especialistas. E já que falamos em tumor maligno da pele, causado pela radiação UV, aproveitamos para lhe falar também de outros tipos de melanomas bem menos conhecidos (e menos frequentes), mas que também podem ter consequências graves.
Que doenças oculares podem ser causadas pela exposição solar?
“Determinados grupos funcionais [profissionais ou de lazer] com maior exposição ao sol têm mais problemas oculares”, diz ao Observador Manuel Monteiro Grillo, presidente da Sociedade Portuguesa de Oftalmologia. E dá como exemplo os surfistas, que sofrem frequentemente de pterígio — o tecido da conjuntiva cresce e fica mais espesso do que a córnea (o tecido transparente que cobre a parte da frente do olho), podendo reduzir a visão. O tratamento do pterígio pode ser feito com uma cirurgia, mas o problema pode voltar.
A exposição solar prolongada pode ainda estar relacionada com outros problemas oculares:
- Cataratas — Quando o cristalino, a lente do olho, fica opaco pela acumulação de pigmento. As cataratas podem surgir com o envelhecimento do olho, que é acelerado pela radiação UV, e são a principal causa de cegueira em todo o mundo, refere a Organização Mundial de Saúde.
- Degenerescência Macular Relacionada com a Idade — É uma doença degenerativa da área central da retina (mácula), fazendo com que o olho deixe de ver claramente os pormenores. A visão central fica diminuída de forma irreversível (e sem tratamento possível), embora a visão periférica seja conservada. A idade, o historial familiar e o tabagismo são os principais fatores de risco. A radiação UV também pode ser considerada um fator de risco, embora de menor relevância, refere a SPO. A luz azul é outro fator de risco, segundo a Associação Americana de Optometria. É emitida pelo Sol, mas também por fontes artificiais como lâmpadas LED, computadores e smartphones.
- Tumores nas pálpebras — As pálpebras podem apresentar vários tipos de lesões tumorais, sejam elas benignas ou malignas. Os principais fatores de risco são os fatores genéticos e a radiação UV. A alimentação e o tabagismo também podem aumentar o risco de desenvolver tumores. Os malignos podem ainda ser causados por vírus.
Além destas doenças, a exposição à luz solar intensa também pode ter consequências mais imediatas, como as fotoqueratites e fotoconjuntivites, inflamações tratáveis da córnea e conjuntiva, respetivamente. Este tipo lesões são causadas pela reflexão da luz, na neve, mar ou areia, por exemplo, e podem ser muito dolorosas. No fundo, assemelham-se a uma queimadura, como acontece também aos soldadores que trabalham sem óculos de proteção.
Como se pode prevenir?
As recomendações para os olhos são semelhantes às que nos habituámos a ouvir para a pele. O médico Manuel Monteiro Grilo recomenda, por exemplo, que as pessoas evitem a exposição ao sol nas horas de maior radiação ultravioleta, entre as 11 e as 16 horas. Quando no exterior, devem usar chapéus na cabeça, com aba ou pala que faça sombra sobre a cara, e óculos cujas lentes tenham proteção contra as radiações ultravioleta. É melhor esquecer os óculos de sol que não cumpram estes parâmetros, porque não o protegem da mesma forma. Estas recomendações são aplicáveis a crianças, jovens e adultos, mesmo nos dias enevoados, porque a radiação ultravioleta atravessa as nuvens.
Os óculos de sol devem:
- Bloquear 99 a 100% da radiação UVA e UVB;
- Filtrar 75 a 90% da luz visível;
- Ter lentes sem distorções nem imperfeições;
- Ter lentes que permitam um reconhecimento de cor apropriado;
- Para as pessoas que passam mais tempo no exterior, a parte lateral do óculos deve estar tapada com uma abas.
A isto acresce um alerta mais específico: “se está a ser medicado, o cuidado deve ser redobrado, os seus olhos podem estar mais sensíveis à luz solar”, alerta a Sociedade Portuguesa de Oftalmologia, em comunicado. “São vários os medicamentos fotossensíveis, mas destacam-se, por exemplo, alguns anti-histamínicos, antibióticos ou antidepressivos.” Nesses casos, o cuidado deve ser ainda maior, porque o risco também o é.
A pele já está mais protegida, mas muitos continuam a ignorar o risco
A radiação UVB intensa e de curta duração, como acontece num escaldão, é o principal fator de risco para o melanoma da pele, diz ao Observador Fernando Ribas, um dos diretores do núcleo regional do Norte da Liga Portuguesa Contra o Cancro. Este tipo de radiação tem energia suficiente para provocar alterações genéticas nos melanócitos (células que produzem melanina) e provocam 90% dos casos de melanoma da pele (tumor maligno), segundo o dermatologista. Os restantes 10% são causados por erros que acontecem quando a célula se está a dividir (um processo natural de renovação celular).
As alterações no ADN podem provocar a morte das células — que “é o melhor que pode acontecer”, diz o médico. Outra hipótese é que as células danificadas tentem reparar o material genético. O problema é que nem sempre a reparação do ADN corre bem e, nesse caso, as células “reparadas” ficam diferentes das células normais. Se o sistema imunitário reconhecer que estas células são diferentes pode eliminá-las, mas se não conseguir fazê-lo ou se forem demasiadas células para eliminar, o sistema imunitário pode falhar e as células alteradas proliferarem. São estas células modificadas que podem dar origem a um tumor.
Como prevenir o melanoma da pele?
O protetor solar com filtros contra a radiação UVA e UVB é uma forma de prevenção importante, mas não a única. Mesmo com protetor solar, as pessoas devem evitar estar expostas ao sol nas chamadas horas de maior calor (que também são as horas em que a radiação é mais intensa) — não só nas praias, mas também nas esplanadas e passeios — e usar roupa opaca.
“A minha filha era linda. Morena, olhos grandes, pele de cetim. Aos 18 anos, um pequeno sinal preto, redondo, bonito apareceu no meio da sua face. Ficava-lhe muito bem. Ela era exótica, elegante, inteligente. A sua presença marcava tudo e todos por onde passava. Chamava-se Margaret (Margot). O sinal cresceu, alterou a cor e a forma; sangrou. Ela pedia-me para o tirar, para ir à dermatologista. Eu, que pensava ser apenas uma questão estética e o sinal continuava a ficar-lhe bem, tardei em ir. Talvez uns meses. Foi tarde demais. Diagnóstico: melanoma maligno.” A história é partilhada por Ana Paula Pinto, na página da Liga Portuguesa Contra o Cancro. Margot morreu aos 24 anos.
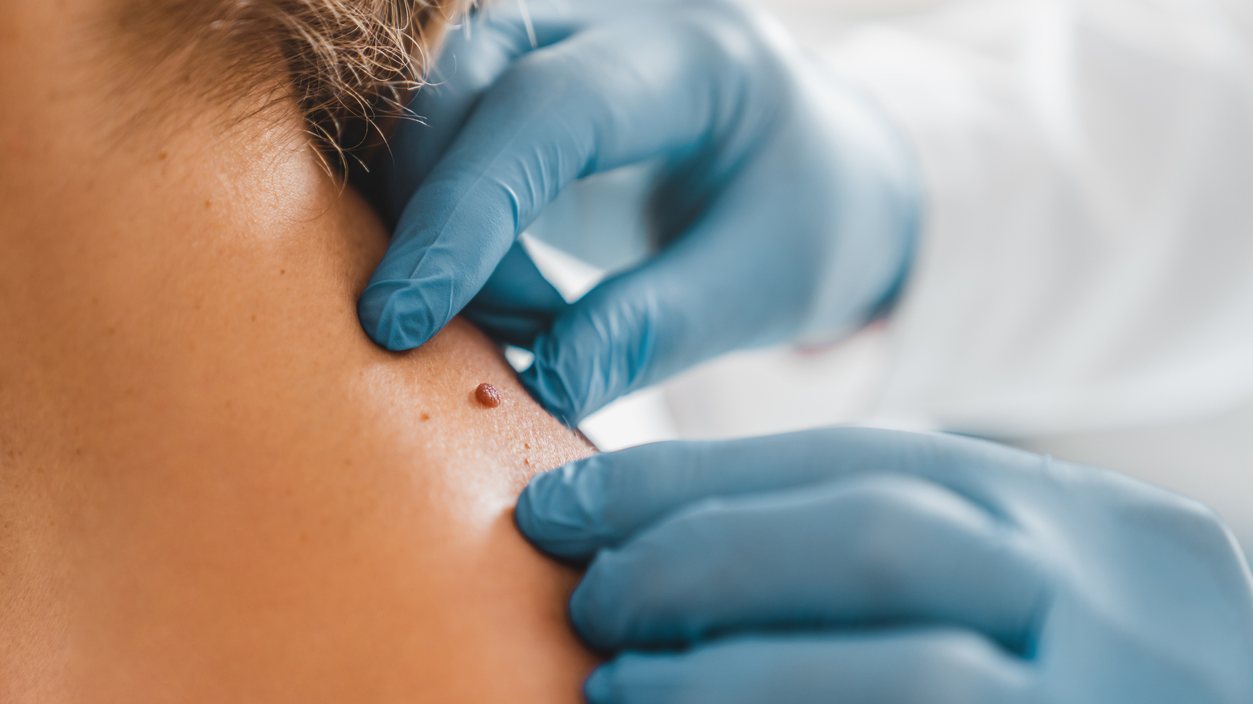
Os sinais na pele (ou nevos) devem ser vigiados, mas não representam só por si um risco de vir a desenvolver cancro da pele. “Até aos 8, 9, 10 anos, aparecem os nevos juncionais, muito escuros, que resultam da proliferação de melanócitos normais, que se agregam entre a epiderme e a derme [as duas camadas mais superficiais da pele]”, explica Fernando Ribas. “Aos vinte e tal anos, evoluem para nevos compostos e ficam mais acastanhados. E aos 40, 50, 60 anos tornam-se nervos intradérmicos — são os nevos de bruxa — e perdem a ligação à epiderme.”
Estes são os nevos benignos. E, como explica o médico, todos os sinais se modificam ao longo da vida. O problema é se essas modificações acontecerem muito rapidamente. O dermatologista aconselha a vigiar os sinais mais ou menos de três em três meses e procurar um médico, caso se detetem uma das seguintes alterações: se ficou assimétrico, se é difícil distinguir o bordo, se mudou de cor, se aumentou o diâmetro ou ficou elevado, se sangrou ou dá comichão.
O novo caminho para combate ao cancro que faz aumentar esperança de vida
Os melanomas podem surgir noutras localizações?
Um melanoma é um tumor com origem nos melanócitos, as células que produzem melanina (o pigmento escuro que dá cor à pele e protege dos raios ultravioleta). A quantidade de melanócitos é muito maior na pele do que em qualquer outra localização, mas a úvea (estrutura do olho que inclui a coroideia, o corpo ciliar e a íris), o ouvido interno, o epitélio vaginal, os ossos e o coração também têm melanócitos.
O melanoma da pele é, de longe, a forma de melanoma mais frequente (mais de 90%). O melanoma ocular é muito menos frequente, representando menos de 5% dos casos. Ainda mais raros são os melanomas noutros tecidos que não a pele, não só porque têm muito menos melanócitos, mas também porque estão muito menos expostos — ou nada expostos — à radiação ultravioleta (UV), explica Fernando Ribas.
“Numa manhã de primavera, quando estava a maquilhar-me e a colocar sombra nas pálpebras, verifiquei que não via do olho direito. Não dei importância, referindo apenas que teria que usar óculos e que estava a ficar com falta de visão. Que ignorância a minha… Fui a uma consulta com uma especialista em oftalmologia e após ter efetuado diversos exames, eis que os resultados confirmam o diagnóstico.” Susana tinha 23 anos quando lhe foi diagnosticado um melanoma no interior do olho, conforme testemunhou na página da LPCC.
O melanoma da coroideia (estrutura localizada atrás da retina), como o que invadiu o olho de Susana, é a forma mais comum de cancro ocular — representa 85% deste tipo de cancros, segundo um artigo de revisão na Acta Médica Portuguesa. “O melanoma primário pode afetar diversas estruturas oculares, desde a pálpebra, conjuntiva, úvea (coroideia, corpo ciliar e íris) e, muito raramente, a órbita, sendo responsável por cerca de 3 a 5% de todos os melanomas”, escrevem os autores do artigo.
Mas se o melanoma da pele e até os melanomas oculares são mais ou menos fáceis de detetar, para os melanomas noutras localizações “é muito difícil conseguir fazer um diagnóstico precoce”, diz Fernando Ribas. Mesmo quando dão sintomas, é muito difícil encontrá-los, acrescenta o dermatologista.
“Muitas vezes, o tumor primário é indetetável e só é diagnosticado quando se encontram metástases”, diz o médico. Estas metástases indicam que se trata de um melanoma, mas não indicam a origem. Só depois de eliminada a possibilidade de ser melanoma da pele ou ocular é que se assume que poderá ter outra localização. Grande parte das vezes, essa localização não chega a ser conhecida. O médico acrescenta, no entanto, que “estes melanomas são raríssimos”.
Qual a relação entre melanoma da pele e melanoma ocular?
O melanoma da pele é o único tipo de tumor, entre os tumores analisados no estudo, que aumenta o risco de aparecimento de melanoma ocular, concluiu Rita Laiginhas, oftalmologista no Centro Hospitalar de Entre o Douro e Vouga, em Santa Maria da Feira. O trabalho foi apresentado na conferência da Associação para a Investigação em Visão e Oftalmologia, que teve lugar no Centro Champalimaud. Além disso, o risco aumenta após o período de latência — 10 a 15 anos depois do primeiro tumor.
Para este trabalho, a investigadora focou-se nos melanomas oculares que apareciam como tumores primários, ou seja, que se desenvolviam originalmente no olho (primeira localização). Esta escolha opõe-se aos tumores oculares que podem surgir como resultado de metástases de outros tumores, incluindo de melanomas da pele.
Para chegar a estas conclusões, Rita Laiginhas usou uma base de dados norte-americana com registos de melanoma ocular de 1973 a 2014. Aqui encontrou dados de 509 doentes que tiveram melanoma ocular como segundo tumor (como tumor primário depois de terem tido outro tumor). “Em Portugal é muito difícil fazer estudos primários [como este] porque temos muito poucos doentes”, diz a investigadora ao Observador.
Quais os principais fatores de risco para o melanoma ocular?
No caso do melanoma da pele, é bem conhecido que a radiação UVB é o principal fator de risco para o aparecimento da doença. Mas, para o melanoma ocular, o número de casos é tão pequeno que é difícil determinar quais os fatores mais importantes, explica Rita Laiginhas.
O oftalmologista Manuel Monteiro Grillo aponta que o estilo de vida, a alimentação e o facto de o doente estar imunodeprimido (ter a resposta imunitária debilitada) também podem influenciar o aparecimento da doença.
Ao contrário do melanoma da pele, não foi possível estabelecer uma relação entre a exposição à radiação ultravioleta e o aparecimento do melanoma ocular. Mas, para uma e para outra doença, as pessoas com olhos e pele clara parecem ter maior probabilidade de desenvolver a doença.
Como é feito o diagnóstico e tratamento?
“Corria o ano de 2002 e eu, na altura com 37 anos, comecei a sentir dores no olho esquerdo. Fui ao médico de família que me diagnosticou enxaquecas. A dor voltou passados poucos meses e aí fui ao hospital, o diagnóstico foi o mesmo”, conta Vítor Paixão na página da LPCC. “Em maio de 2004, quando estava conduzir para a praia, com a família, veio uma crise de dor mais forte e reparei que deixei de ver do olho esquerdo. Fui ao hospital e aí viram que era algo grave dentro do olho. Alguns dias depois, operaram-me de urgência no IPO, porque o tumor já tinha 19 milímetros de tamanho (melanoma da coroide).” Mesmo sem olho, Vítor Paixão estava determinado a fazer uma vida normal e nem as metástases que apareceram quatro anos depois o impediram de o fazer.
O melanoma ocular é uma doença silenciosa, mas agressiva. Grande parte destes tumores são assintomáticos e, quando são detetados, já estão numa fase avançada. “Mais de 50% dos melanomas oculares já estão metastizados quando são detetados”, refere Rita Laiginhas. E, uma vez metastizado, a probabilidade de se conseguir um tratamento bem sucedido é menor.
O presidente da Sociedade Portuguesa de Oftalmologia, Manuel Monteiro Grillo, assume que este tipo de tumor é difícil de detetar, mas diz que é possível fazê-lo durante um exame de rotina, quando o oftalmologista observa o interior do olho. “Não existe uma campanha de rastreio para esta doença porque a prevalência é tão pequena que não justifica”, diz o médico. Mas as consultas de rotina no oftalmologista ou a procura de um médico sempre que existam queixas ajudam a identificar a doença numa fase tão precoce quanto possível.
Quando detetado atempadamente, o melanoma ocular é tratável. “Até alguns anos, era preciso tirar o globo ocular, mas, de há uns anos para cá, é possível optar por uma terapêutica mais conservadora”, diz Monteiro Grillo. Uma das opções é a braquiterapia, que consiste na aplicação de placas radioativas na parede ocular junto ao tumor. Este método evita a lesão dos tecidos saudáveis do olho e permite manter o olho funcional, além das vantagens em termos estéticos para o doente. As placas são colocadas por meio de cirurgia, são deixadas até se atingir a dose de radiação necessária e removidas novamente por cirurgia.
“Fazemos muito menos enucleações [remoção do globo ocular] porque a deteção é muito mais precoce”, refere Monteiro Grillo. Por um lado, os doentes são vistos com mais frequência. Por outro, os meios de diagnóstico são melhores. Mas se o tumor já estiver muito avançado, a enucleação pode ser a única opção. Nestes casos, é provável que o tumor já esteja metastizado (se tiver espalhado as células tumorais por outros órgãos), sendo muito mais difícil de tratar. “Estima-se que a taxa de mortalidade do melanoma da coroideia aos 10 anos seja de 50%, mas, na presença de doença metastática, este costuma ser fatal, em média, após seis a 12 meses”, referem os autores do artigo na Acta Médica Portuguesa.