- O que pode e deve fazer um hospital quando recebe um doente na urgência que não consegue tratar?
- O que é um aneurisma?
- Um aneurisma é sempre operável? Quanto tempo pode esperar o doente?
- Qual a intervenção aconselhada aos doentes com aneurisma roto?
- Qual a diferença entre neurocirurgia vascular e a neurorradiologia de intervenção?
- Quanto tempo esteve o São José sem neurorradiologia de intervenção e neurocirurgia vascular?
- Por que deixaram as equipas de estar de prevenção?
- Porque é que Coimbra e Porto conseguem dar resposta aos fins de semana?
- Porque é que o São José aceitou receber o paciente sabendo que não tinha equipa ao fim de semana?
- Porque é que S. José não tentou reunir uma equipa ou o reencaminhou para outro hospital?
- Porque é que os três responsáveis da saúde de Lisboa só se demitiram após a notícia da morte?
- Por que esteve Lisboa durante dois anos sem estas equipas durante o fim de semana?
Explicador
- O que pode e deve fazer um hospital quando recebe um doente na urgência que não consegue tratar?
- O que é um aneurisma?
- Um aneurisma é sempre operável? Quanto tempo pode esperar o doente?
- Qual a intervenção aconselhada aos doentes com aneurisma roto?
- Qual a diferença entre neurocirurgia vascular e a neurorradiologia de intervenção?
- Quanto tempo esteve o São José sem neurorradiologia de intervenção e neurocirurgia vascular?
- Por que deixaram as equipas de estar de prevenção?
- Porque é que Coimbra e Porto conseguem dar resposta aos fins de semana?
- Porque é que o São José aceitou receber o paciente sabendo que não tinha equipa ao fim de semana?
- Porque é que S. José não tentou reunir uma equipa ou o reencaminhou para outro hospital?
- Porque é que os três responsáveis da saúde de Lisboa só se demitiram após a notícia da morte?
- Por que esteve Lisboa durante dois anos sem estas equipas durante o fim de semana?
Explicador
O que pode e deve fazer um hospital quando recebe um doente na urgência que não consegue tratar?
Sempre que um doente dá entrada num hospital e a equipa que está na urgência, após uma avaliação (suportada, normalmente, em exames médicos), percebe que não tem capacidade de dar resposta, por inexistência ou insuficiência de capacidade técnica, pode proceder de várias maneiras.
No caso de o hospital pura e simplesmente não ter a especialidade assegurada, por ter um serviço de urgência básica ou médico-cirúrgica, pode e deve utilizar a rede de referenciação do Serviço Nacional de Saúde (SNS) que estabelece qual o hospital de referência para cada hospital. Foi o que fez o Hospital de Santarém, no passado dia 11 de dezembro, no caso do jovem David Duarte, que acabou por falecer a 14 de dezembro.
Assim que percebeu, através da TAC, que o jovem tinha uma hemorragia intracraniana, a equipa contactou o serviço de neurocirurgia do Hospital de São José (o hospital de referência para Santarém) que deu o ok para a transferência, garantiu a direção clínica ao Observador. Se São José dissesse que também não assegurava resposta, outras alternativas podiam ter sido tentadas. São José não disse isso, porque só quando o paciente lá chegou foi possível perceber qual a causa da hemorragia no cérebro.
Se o hospital até tem capacidade técnica, mas não tem a equipa disponível no momento, como aconteceu em São José, pode contactar outros hospitais e reencaminhar o doente para outra instituição do SNS, ou até privada, se considerar a situação muito emergente, e pode também tentar chamar os profissionais desse ou de outro hospital nas proximidades, com competências na matéria.
Resta ainda uma outra opção: avaliar os prós e contras de transferir um paciente ou deixá-lo estável à espera que haja disponibilidade no hospital para ser tratado, não ultrapassando o período de espera recomendado a nível internacional. Foi o que parece ter acontecido no Hospital de São José, que decidiu deixar o doente à espera da intervenção cirúrgica (neurocirurgia vascular), marcada para a manhã de segunda-feira, 14, respeitando os prazos máximos de resposta recomendados a nível internacional (72 horas de espera).
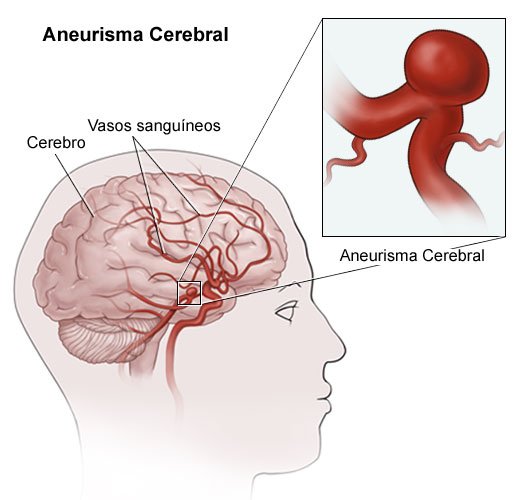
O que é um aneurisma?
Um aneurisma cerebral ou intracraniano consiste numa dilatação na parede de uma artéria no cérebro (é comum acontecer na bifurcação das artérias). A maior parte dos aneurismas apresentam forma de balão e encontram-se na base do cérebro, numa área chamada “espaço subaracnoideu”. Devido à dilatação, a parede que delimita o aneurisma é muito frágil, existindo risco de rotura.
O tamanho de um aneurisma pode variar entre poucos milímetros e vários centímetros, sendo apelidado de gigante quando apresenta mais de 2,5 centímetros, conforme se pode ler no site da Sociedade Portuguesa de Neurocirurgia.
Fatores como hipertensão arterial ou aterosclerose (deposição de gordura nas artérias), assim como traumatismos ou infeções do sistema nervoso central e ainda doença congénita podem causar estes episódios no cérebro.
A gravidade de um aneurisma dispara quando este se rompe, podendo mesmo levar à morte do doente. A rotura de um aneurisma resulta numa hemorragia subaracnoideia, em que o sintoma mais frequente e característico é a dor de cabeça súbita e intensa, mas também podem surgir outros sintomas como vómitos, rigidez da nuca, confusão mental, alterações visuais, convulsões, diminuição da força num dos lados do corpo ou coma. Muitas vezes só quando existe rutura é que o aneurisma é detetado.
Estima-se que cerca de 5% da população em todo o mundo seja portadora de um aneurisma cerebral não roto, com uma taxa anual de rotura de cerca de 2%. Por ano, cerca de 12 pessoas em cada 100 mil sofrem de uma hemorragia subaracnoideia, sendo que a incidência aumenta depois dos 25 anos e no sexo feminino.
Dois terços das pessoas que sofrem rotura de um aneurisma sobrevivem e, destas, 50% ficam sem défices físicos permanentes. Os dias seguintes à rotura inicial são muito delicados. Uma nova hemorragia ocorre em cerca de 20% dos casos nos primeiros 14 dias e, segundo a Sociedade Portuguesa de Neurorradiologia, ocorre com maior frequência nas primeiras 12 horas após a rotura inicial, estando associada a uma “elevada taxa de mortalidade”.
Mesmo depois de um paciente com aneurisma roto ser operado deve ficar 15 dias sob vigilância porque o risco de ocorrer vasospasmos (reação das artérias do cérebro à presença do sangue que pode resultar em morte) é alto.
Um aneurisma é sempre operável? Quanto tempo pode esperar o doente?
Um doente com um aneurisma não tem necessariamente de ser tratado. Quando este diagnóstico é traçado são sempre pesados os pós e os contras da intervenção cirúrgica. Por exemplo, quando um doente já é idoso e se o aneurisma for muito pequeno ou se o risco de crescimento ou rotura for baixo muitas vezes opta-se pela vigilância clínica apenas. O mesmo sucede em doentes com um risco cirúrgico ou anestésico elevado.
Já no caso dos aneurismas rotos a situação muda de figura. Nestes casos os pacientes têm mesmo de ser tratados. A escolha do melhor tratamento para cada doente deve ser feita pelos médicos de neurorradiologia de intervenção e de neurocirurgia vascular, tendo sempre em consideração critérios clínicos do doente como o seu estado clínico geral e neurológico, bem como as características do aneurisma (a sua localização, morfologia e dimensões).
Esta decisão é sempre suportada na avaliação imagiológica destes doentes. A Tomografia Computorizada (TAC) faz o diagnóstico da hemorragia na grande maioria dos casos. Posteriormente, o diagnóstico de aneurisma pode ser feito por angio-TC (TAC), por angio-RM (Ressonância Magnética) ou por angiografia convencional, lê-se no site da Sociedade Portuguesa de Neurocirurgia.
As recomendações internacionais e que são seguidas também em Portugal determinam que os aneurismas intracranianos “rotos” devem ser tratados da forma mais célere possível, não devendo ser ultrapassadas as 72 horas.
Qual a intervenção aconselhada aos doentes com aneurisma roto?
Um doente com aneurisma roto tem de ser operado, no máximo, em 72 horas. E o tipo de intervenção depende de caso para caso, consoante as características do paciente e do aneurisma.
Uma das técnicas usadas nestes casos e efetuada pela equipa de neurocirurgia vascular é a clipagem, um método microcirúrgico que é feito com crânio aberto (craniotomia) e consiste no isolamento do aneurisma através da aplicação de uma a duas peças de titânio com uma mola (clip) na base do aneurisma.
A outra opção, considerada em muitos estudos como a mais indicada para tratar estes problemas, é a embolização, levada a cabo pela neurorradiologia de intervenção. No caso deste procedimento endovascular é inserido um cateter na artéria femoral na zona da virilha que é conduzido até ao aneurisma intracraniano. Um microcatéter é introduzido dentro do aneurisma e depois aplica-se uma espécie de espiral metálica (espiras de platina) que se adapta à forma do aneurisma e evita que o sangue circule dentro do aneurisma.
Qual a diferença entre neurocirurgia vascular e a neurorradiologia de intervenção?
A neurocirurgia vascular é uma área de especialização da neurocirurgia – especialidade cirúrgica que se dedica ao tratamento das doenças e lesões do sistema nervoso central e periférico (cérebro, medula e nervos) e das doenças da coluna vertebral de natureza degenerativa, infecciosa ou tumoral. A neurocirurgia vascular trata aneurismas intracranianos, malformações vasculares, craniectomias descompressivas no AVC isquémico, hematomas intracerebrais e revascularização.
Segundo a revista Sábado, a equipa de neurocirurgia vascular que opera um aneurisma roto é composta por dois neurocirurgiões, um anestesista, três enfermeiros e um assistente operacional. Sete pessoas ao todo.
Já a neurorradiologia dedica-se à realização de meios complementares de diagnóstico e de terapêutica no âmbito do sistema nervoso central. A neurorradiologia de intervenção é uma vertente deste serviço e consiste no tratamento percutâneo de lesões do sistema nervoso central, na maior parte das vezes através da injeção de agentes embólicos por via endovascular. Ou seja, a neurorradiologia de intervenção trata de forma minimamente invasiva um conjunto de patologias que a neurocirurgia sempre tratou. Em todo o País há cerca de duas dezenas de profissionais habilitados e treinados para fazer estas intervenções.
A equipa de neurorradiologia de intervenção que trata um aneurisma roto é composta por um neurorradiologista de intervenção, um neuroanestesista, um técnico de radiologia e um enfermeiro.
Quanto tempo esteve o São José sem neurorradiologia de intervenção e neurocirurgia vascular?
Desde janeiro de 2013 que o São José ficou sem equipa de prevenção em neurorradiologia de intervenção aos fins de semana, suspensão que se estendeu à neurocirurgia vascular a partir de abril de 2014. E não foi só o São José. Os outros hospitais de Lisboa e Vale do Tejo que asseguravam estes cuidados ao fim de semana também deixaram de o fazer, em regime de prevenção.
Por que deixaram as equipas de estar de prevenção?
Foi tudo uma questão de dinheiro.
O regime de prevenção é aquele em que o trabalhador, encontrando-se ausente do local de trabalho, está obrigado a permanecer contactável e a comparecer ao serviço dentro de um lapso de tempo inferior a 45 minutos, para a prática de um ato médico assistencial urgente. Determina ainda a lei que o trabalho efetuado em regime de prevenção será remunerado com 50% das importâncias que seriam devidas por igual tempo de trabalho prestado nos mesmos períodos e em regime de presença física permanente.
Ora, estes médicos estavam em regime de prevenção, numa lógica de trabalho extraordinário, aos fins de semana. Logo, recebiam metade do valor da hora extraordinária que, por sua vez, é superior ao valor hora base do profissional.
Porém, com a chegada da troika, chegaram também os cortes nos pagamentos nas horas extraordinárias em toda a Função Pública e a saúde não escapou. João Reis, responsável pelo departamento de neurorradiologia de intervenção do Hospital de São José e presidente do Colégio de Neurorradiologia da Ordem dos Médicos, tem dito à comunicação social que em janeiro de 2013 enfermeiros e técnicos se recusaram a continuar a trabalhar pelos valores que lhes eram pagos, resultantes do corte de 50% no pagamento de horas extra: 4 euros à hora no caso dos enfermeiros (o que daria 192 euros por 48 horas de prevenção – sábado e domingo) e 8 euros no caso dos médicos (384 euros por fim de semana).
O ex-secretário de Estado Leal da Costa, em entrevista ao DN, disse que os enfermeiros num só dia de prevenção receberiam mais de cem euros e os médicos 250 euros.
O Observador não conseguiu porém esclarecer exatamente quanto ganham estes profissionais por fazerem prevenção ao fim de semana, porque a hora extra – que muda consoante seja dia de semana ou fim de semana, dia ou noite – está indexada ao valor hora base dos profissionais, que varia consoante a categoria e a posição na carreira dos profissionais. E a hora de prevenção corresponde a metade da hora extra.
Porque é que Coimbra e Porto conseguem dar resposta aos fins de semana?
Ao mesmo tempo que a polémica estalou em Lisboa, na sequência da morte de David Duarte, que teve de esperar mais de dois dias para ser operado por não haver equipas de neurocirurgia vascular nem de neurorradiologia de intervenção ao fim de semana no Hospital de São José, nem nos restantes hospitais da capital, soube-se que Coimbra e Porto asseguravam estes cuidados todas as horas do dia, todos os dias do ano.
Em Coimbra, por exemplo, segundo fonte oficial da instituição, o serviço de neurocirurgia do CHUC funciona 24 sobre 24 horas, 365 dias por ano, e desde 2004 que existe um programa de cirurgia precoce de aneurismas que garante a cirurgia precoce dos aneurismas rotos nas primeiras 72 horas após rotura. No caso da neurorradiologia, as equipas estão em presença física, 24 sobre 24 horas todos os dias do ano: dois elementos das 8-20h e um elemento das 20-8h. A equipa de intervenção neurovascular tem uma escala de apoio à Via Verde do AVC em regime de prevenção todos os dias a toda a hora.
O próprio ministro da Saúde, Adalberto Campos Fernandes, na sua primeira declaração pública sobre o assunto deu os exemplos do centro e do norte do País, frisando que em Lisboa não se tratou apenas de uma questão financeira ou de falta de recursos humanos, mas também de um “problema de organização”.
Várias fontes hospitalares explicaram que os hospitais de Coimbra e do Porto têm maior facilidade em garantir equipas, até com dedicação exclusiva, muitas vezes, porque, em comparação com Lisboa, a oferta privada nessas cidades é muito menor, deixando menos alternativas aos profissionais de saúde.
Mas também em Lisboa houve hospitais que conseguiram sempre contornar a falta de equipas de prevenção especializadas. É o caso do Hospital Egas Moniz, garantiu ao Observador fonte hospitalar. E como o tem feito? A equipa médica de neurocirurgia vascular “tem-se organizado para este tratamento sempre que um dos elementos da equipa está ‘de banco'” e “quando o colega que está ‘de banco’ nesse dia não tem treino em cirurgia vascular, muitas vezes, em regime de voluntariado e portanto, sem auferir qualquer remuneração, alguém da equipa vascular se mobiliza para realizar o tratamento do doente”, detalhou a mesma fonte, acrescentando que a restante equipa é constituída pelo anestesista e enfermeiros escalados para a urgência do Bloco Central (sem vocação específica para neurocirurgia vascular, mas com experiência neste campo).
Porque é que o São José aceitou receber o paciente sabendo que não tinha equipa ao fim de semana?
Sobre o caso em concreto de David Duarte, que morreu na madrugada de 14 de dezembro no Hospital de São José, há ainda muitas dúvidas. E quem as poderia dissipar — a administração do próprio hospital — não se pronunciou ainda.
Fonte hospitalar disse ao Observador que só quando o paciente chegou ao hospital e fez uma angio-TC é que foi possível perceber que o que ele tinha era um aneurisma roto. Daí que tenham decidido aceitar receber um paciente com uma hemorragia intracraniana de Santarém, sabendo que não tinham equipa de neurocirurgia vascular nem de neurorradiologia de intervenção disponível no fim de semana.
Porque é que S. José não tentou reunir uma equipa ou o reencaminhou para outro hospital?
A mesma fonte do Hospital de São José explicou que o jovem apresentava um quadro estável e que as recomendações internacionais ditam 72 horas como a janela de tempo para proceder a uma intervenção neurocirúrgica ou neurorradiológica. Por isso não terá tentado chamar ninguém. Já o transporte, segundo alguns médicos têm dito, não seria aconselhável neste caso.
Porque é que os três responsáveis da saúde de Lisboa só se demitiram após a notícia da morte?
De todos eles — o presidente da Administração Regional de Saúde de Lisboa e Vale do Tejo, a presidente do conselho de administração do Centro Hospitalar Lisboa Central e o presidente do Centro Hospitalar Lisboa Norte — só Cunha Ribeiro, da ARS, já falou dizendo que só no dia 22 de dezembro, quando a notícia saiu, teve conhecimento da morte do jovem.
Por que esteve Lisboa durante dois anos sem estas equipas durante o fim de semana?
O Centro Hospitalar de Lisboa Central chegou a fazer o pedido de aumento de verbas para pagar mais a estes profissionais de saúde ao Ministério da Saúde, mas, segundo Cunha Ribeiro, em entrevista à revista Sábado, as Finanças não terão permitido o aumento.
Certo é que agora, depois de conhecida a morte de David Duarte, arranjou-se uma solução. Para janeiro já está assegurado o serviço todos os fins de semana, de forma alternada, em quatro hospitais. E a partir de 1 de fevereiro entrará em vigor a solução definitiva. Resta saber como se vão organizar os hospitais e as equipas e como vão funcionar os pagamentos a estes profissionais.