Sereno e bem disposto, ainda que visivelmente cansado, Rui Sarmento e Castro, diretor do serviço de doenças infeciosas do Hospital de Santo António, no Porto, recebe-nos atrás de uma secretária cheia de papéis, capazes de esconder um telemóvel que insiste em tocar. Há também máscaras cirúrgicas, álcool em gel, garrafas de água e barras de cereais, um verdadeiro kit de sobrevivência para enfrentar a maior crise de saúde pública dos nossos dias.
Escolheu estudar infeciologia “para curar pessoas”, viu nascer o VIH e, com ele, morrer muita gente. Está há quatro anos à frente de um serviço onde o novo coronavírus “mudou tudo”. A 1 de março o ‘seu’ hospital recebeu o primeiro caso positivo em Portugal e a partir daí houve unidades que ficaram completas em dois dias, profissionais infetados e falta de ventiladores.
O médico defende que, com a chegada do vírus, o país poderia ter feito mais e melhor. “Numa primeira fase hesitámos um pouco, poderíamos ter contido alguns diagnósticos, mas felizmente fomos a tempo de evitar os crescimentos que vemos nos países vizinhos com resultados muito maus.” Acredita que Portugal não atingirá os números dramáticos de Itália, França ou Espanha, mas admite que a estratégia mais importante é “testar o mais possível”.
Para Rui Sarmento e Castro, o momento que vivemos é também uma “grande oportunidade para reequipar e financiar melhor o Serviço Nacional de Saúde”, que nos últimos anos tem sido “apertado pelo poder político”. Apesar da falta de meios e recursos, a sua resposta “tem sido exemplar” e isso faz com que consiga olhar para o futuro com otimismo. “Vamos continuar a ter casos, mas estou convencido que não vamos ter a taxa de mortalidade que outros tiveram.”
Aos 68 anos, o infeciologista confessa que o mais difícil continua a ser perder os doentes. “Não foi para isso que tiramos o curso, mas temos que saber viver com estas coisas.” A situação é ainda mais complicada quando vê colegas de profissão, “parceiros do dia a dia”, a lutar pela vida numa cama do hospital. Sem medo de ser mais um, lê Saramago e Lobo Antunes nos tempos livres que ainda lhe restam e garante já pensar na reforma. “Este vírus cansa-nos muito.”

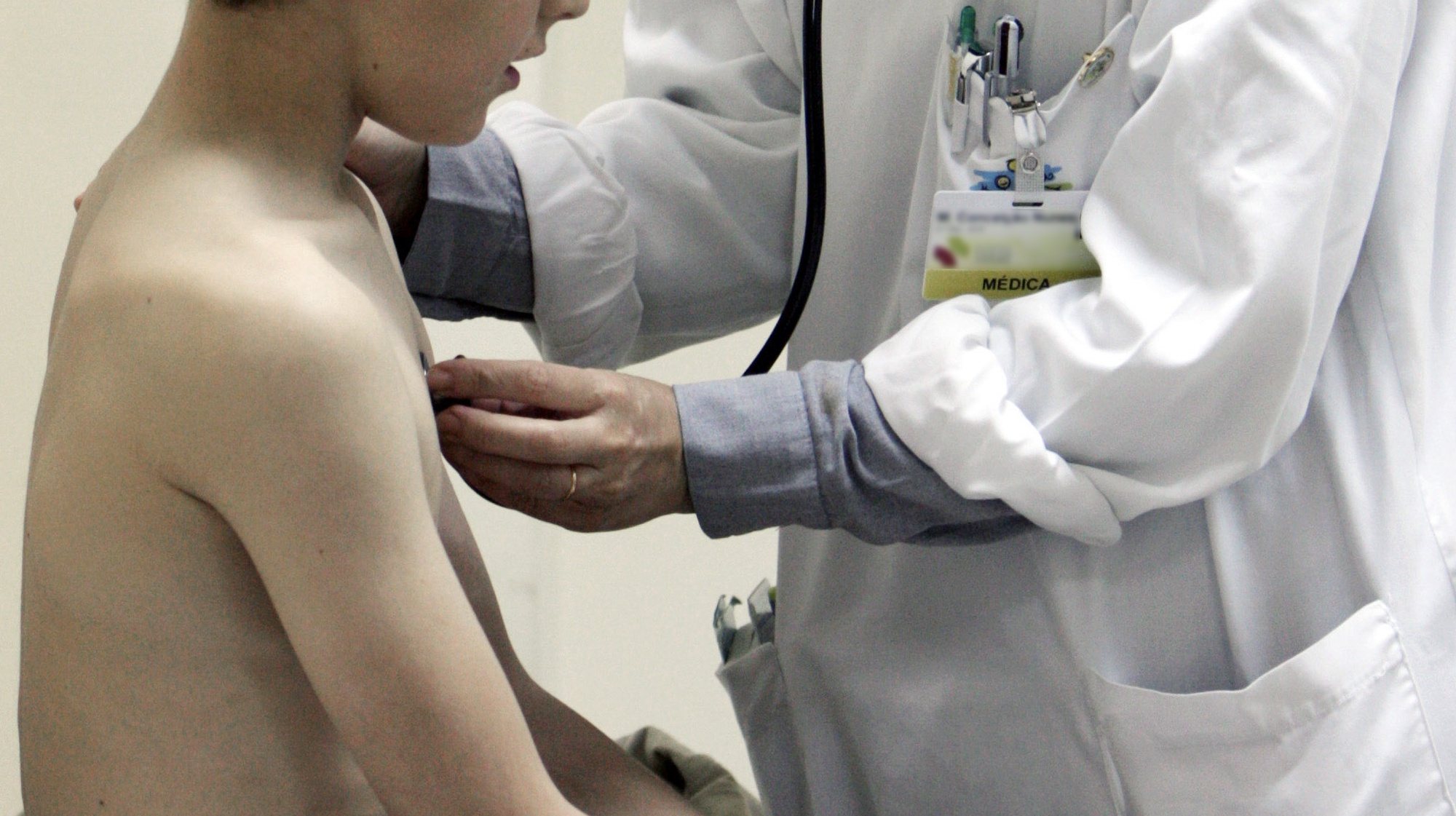
▲ Rui Sarmento e Castro, diretor do serviço de doenças infeciosas do Hospital de Santo António, no Porto
JOÃO SARAMAGO/OBSERVADOR
A 2 de março o hospital recebeu o primeiro caso positivo em Portugal. O que recorda desse dia?
Na realidade, o primeiro diagnosticado chegou no dia 1 de março. Eu não estava a trabalhar, foi um domingo. Era um colega nosso que, apesar de trabalhar em Penafiel, já tinha sido médico cá. Tinha vindo do norte de Itália, onde fez ski durante as férias do Carnaval. Começou por ter sintomatologia típica, ou seja, febre e tosse. Às 18h do dia 1 de março tínhamos um teste positivo, mas nessa altura era obrigatório fazer um segundo teste, então às 3h da manhã deram-nos a confirmação de que ele estava infetado. Na segunda-feira, cheguei ao trabalho e fui logo cumprimentá-lo para garantir que da nossa parte não iríamos dizer o seu nome ou a sua especialidade, mas passado meia hora toda a gente lá fora já sabia quem ele era.
Como foi a evolução da doença nesse caso?
Ele esteve bem todos os dias, mas desesperado porque o isolámos aqui. Não houve qualquer agravamento da sintomatologia, mas sentia-se preso porque não podia receber visitas. Esteve aqui 13 dias e ao 13º dia estava já muito agitado, queria ir embora. Acabou por ir, mas no fim de março chamámo-lo cá para fazer um novo teste e aí descobrimos que estava recuperado.
O que mudou no hospital? Como se prepararam para o vírus?
Mudou tudo. O serviço de doenças infeciosas tem seis camas de pressão negativa e, desde o momento em que esse primeiro doente entrou, a área ficou completamente isolada. Quando tivemos estas seis camas ocupadas, disponibilizamos o resto do serviço, que no total tem 34 camas. Uma das nossas principais preocupações era não ter focos diversos dentro do hospital, sabíamos que ao fazê-lo iríamos estar a criar condições para infeções internas e isso seria terrível.
Este foi o primeiro serviço totalmente dedicado à Covid-19?
Sim. Após o primeiro caso, tivemos uma semana bastante calma, mas dia 8 de março apareceram vários doentes de Felgueiras, infetados por um indivíduo que tinha estado numa feira de calçado em Milão. Nessa altura criámos uma segunda área com mais seis camas, que encheu rapidamente e a partir daí foi sempre assim. Limpámos todo o serviço de infeciologia, que passou a estar dedicado apenas a infetados Covid-19. Os doentes de infeciologia foram para a zona de ortopedia do hospital e alguns colegas foram também transferidos para lá.
Que outras alas tiveram que abrir para receber infetados?
A 17 de março abrimos uma unidade de medicina interna com 28 camas, que se juntaram às 34 que já tínhamos. Essa unidade ficou completa em dois dias. Tivemos que avançar com uma outra unidade, também de medicina interna, onde fizemos o mesmo. Criámos equipas multidisciplinares, de 8 a 10 pessoas, sempre com um infeciologista e um internista à cabeça e futuros médicos que nos ajudam a fazer o registo da atividade. Esta terceira unidade também encheu em dois dias, já no principio de abril. Neste momento, abrimos uma outra unidade, onde estavam doentes de neurocirurgia, mas já não encheu tão depressa. Tem 40 camas e atualmente temos cerca de 20 vagas. Felizmente as coisas têm estado mais calmas. Ao todo, nestas quatro unidades, temos 140 camas, das quais 101 estão ocupadas. Nos cuidados intensivos temos 12 doentes, mas ainda temos algumas vagas.
Era expetável chegarmos a estes números?
Sinceramente, esperava que tivéssemos mais.
Porquê?
Porque somos vizinhos dos espanhóis, dos franceses e dos italianos e as coisas não correram nada bem nestes países. No nosso felizmente correram, ou por outra, os resultados têm sido mais animadores. Numa primeira fase fomos atrás da União Europeia e de algumas recomendações que não controlavam o que deveria ser controlado, mas quando foi decretado o estado de emergência as coisas começaram a correr bem.
O que se poderia ter feito antes?
O nosso colega veio de Itália, os outros doentes a seguir também, e nós víamos os aviões a chegar e ninguém fazia nada, ninguém fazia um controlo de temperatura, por exemplo. Isso permitia encontrar uma percentagem razoável de pessoas que provavelmente estariam já infetadas com este vírus. Em Macau, 40% dos diagnósticos foram pela entrada de pessoas que tinham temperatura. É muita coisa. Deveríamos ter tido alguns cuidados, mas quando o Governo tomou as medidas de confinamento a situação abrandou claramente. Desde o dia 5 de abril que as coisas foram uma surpresa. Estávamos a encher as unidades em dois dias e por isso mesmo fomos a correr abrir uma nova unidade com 40 camas. Podemos abrir uma outra se isto complicar, mas esta para já tem vagas. Isto prova que as coisas mudaram completamente. Numa primeira fase hesitámos um pouco, poderíamos ter contido alguns diagnósticos, mas felizmente fomos a tempo de evitar os crescimentos que vemos nos países vizinhos com resultados muito maus. Os portugueses acataram muito bem as medidas que foram tomadas e isso não aconteceu em Espanha, Itália ou França. Houve quarentenas, mas as pessoas não cumpriram devidamente. Neste momento temos uma situação agradável que é exemplar, mas estes números vão crescer.
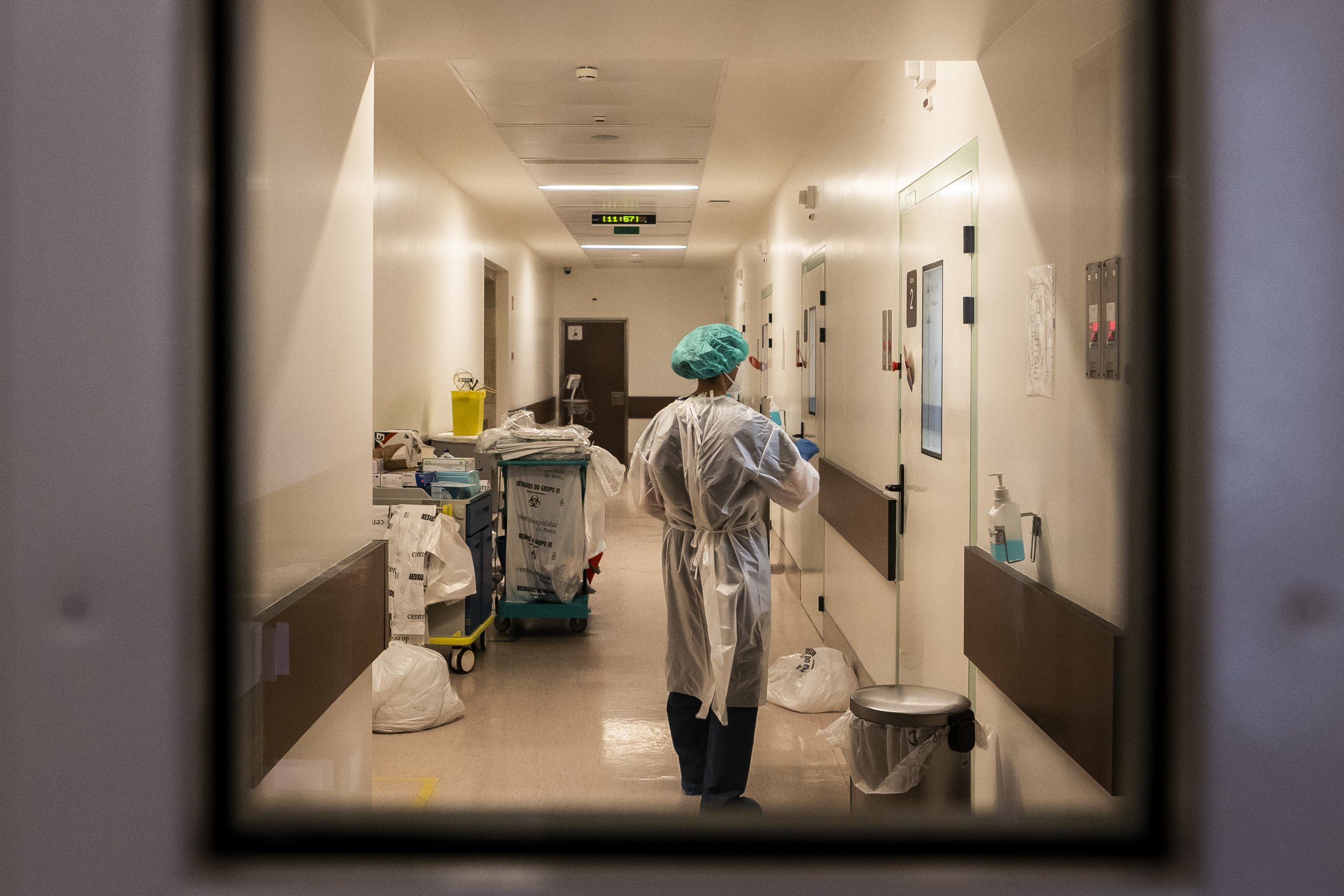
▲ No início, as unidades iam sendo criadas e enchiam em dois dias. Agora, já há vagas
JOÃO SARAMAGO/OBSERVADOR
Portugal pode chegar aos números de Espanha ou Itália?
Não, isso não é possível. Os espanhóis são quatro vezes mais do que nós, acho que não vamos chegar lá. Eles tiveram casos mais cedo e houve um comportamento desleixado por parte da população. Em Portugal, acho que passámos bem a mensagem de que isto era importante. No início houve uma certa hesitação, na minha opinião, mas depois foram tomadas medidas fortes que tinham que ser tomadas. Como começámos mais tarde, o vírus não se disseminou tanto no nosso país. Acredito que vamos continuar a ter casos, mas estou convencido que não vamos ter a taxa de mortalidade que outros tiveram. Espero bem que assim seja.
Dos factos que já conhece, o que particulariza neste vírus? É equiparável ao de outras doenças?
Estamos a falar de um vírus que vai fundamentalmente levar a uma pneumonia. Numa fase inicial o que temos são sintomas moderados, depois uma pneumonia e no limite temos uma pneumonia grave, que começa a criar outros problemas. Além de ser acompanhada por tosse e febre, há também falta de ar, a dispneia. Quando chegamos aqui, temos uma pneumonia grave e se isto não se controla, temos que passar os doentes para os cuidados intensivos para serem entubados, pois já não é possível sem ventiladores fazer mais nada. Este vírus causa isto, mas o vírus da gripe tem manifestações semelhantes, é muitas vezes acompanhado por uma pneumonia, também obriga a cuidados intensivos e pode matar pessoas.
No entanto, este tem um poder de contágio maior.
Sim. Há muitos coronavírus que andam por aí, mas não são patológicos para com a espécie humana. Apesar de ser de uma família que já conhecemos, este não conhecíamos e surpreendeu-nos. Enquanto os outros eram mais agressivos, este tem aparentemente uma taxa de mortalidade relativamente mais baixa, mas caracteriza-se muito pela sua disseminação. Nos outros tivemos uns milhares de casos, com este vamos em dois milhões de infetados em todo o mundo. O poder de contágio é muito maior e é isto que nos preocupa. Temos muita gente que não precisa de grandes cuidados, 80% das pessoas praticamente tem febre e tosse, sabemos que há 15% que precisa de internamento, porque há um agravamento de sintomas, e cerca de 5% são internados nos cuidados intensivos pela gravidade excessiva das suas manifestações. Nos cuidados intensivos há uma resposta agressiva por parte das defesas do organismo com a libertação de uma série de substâncias que vão desregular o funcionamento de vários órgãos e é isso que pode levar ao fim.
Como se pode chegar à imunidade?
Em princípio basta ser infetado, ou seja, o organismo do indivíduo que é infetado vai produzir anticorpos.
Mesmo que exista uma segunda vaga?
Não lhe posso dar uma resposta completamente certa em relação a isso. Ontem li um trabalho americano onde tentam fazer uma previsão do que vai acontecer daqui para a frente. Ainda não se sabe por quanto tempo é que o indivíduo que foi infetado vai ficar imune e eles especulam sobre isso. Dizem que se a imunidade só durar seis meses vamos ter duas vagas por ano, e até apontam muito para a ideia de que o inverno pode ser propício a uma nova vaga. Depois dizem que se for um ano, vamos ter infeções de dois em dois anos e se a imunidade durar cinco anos se calhar o coronavírus vai-se desvanecer, ou seja, vai tornar-se um vírus muito menos agressivo. Neste momento não sabemos e temos de pensar que este é um vírus que nasceu em dezembro, ainda é um bebé.
Voltando à realidade do hospital, onde grande parte está dedicada ao vírus. Como é que são garantidos os tratamentos a outras doenças?
O princípio que o país adotou, e muito bem, foi o de evitar que as pessoas viessem ao hospital, porque é sempre um foco de infeções. Tentámos que todos os doentes que não precisassem de cuidados urgentes fossem contactados por telefone e que venham apenas se for necessário. Por exemplo, neste serviço mais de 90% dos doentes estão controlados e vêm cá de seis em seis meses. De resto, tudo o que for urgente está assegurado, seja um doente oncológico que não pode esperar para ser operado, um doente cardíaco ou alguém que esteja a fazer hemodiálise.
A estratégia de criar circuitos Covid e não Covid é positiva? Não se devia tratar toda a gente como potenciais infetados?
Todas as pessoas que cheguem às urgências com patologia respiratória são observadas numa área independente, criada para receber potenciais infetados. Em geral, uma boa parte desses doentes faz o teste e todos os que são internados também são rastreados antes de subir para as enfermarias. Foram as medidas possíveis e é uma estratégia importante, não só para conseguir identificar as pessoas positivas que podem estar a disseminar a outros, mas para identificar também os casos assintomáticos. Deveríamos fazer testes de forma mais alargada, mas temos alguns problemas, como a falta de zaragatoas ou de reagentes para fazer análises. Isto é um problema do país e do mundo, sabemos que alguns países da União Europeia açambarcaram algumas coisas. Penso que neste momento as coisas estão melhores, estamos a conseguir fazer mais testes e sinto que a procura já é menor.
Qual é a vossa capacidade atual?
Entre o serviço de urgência e o Covid drive do hospital, podemos fazer entre 300 a 400 testes por dia.
As Ordens dos médicos e dos enfermeiros têm denunciado falta de equipamento de proteção individual nos hospitais. Como é a situação aqui?
Nas unidades que tenho acompanhado não há problemas com falta de material e até agora nunca houve porque são unidades prioritárias. Aqui ninguém pode ir ver os doentes só com uma máscara, é necessário vestir o fato completo. Nestas unidades os equipamentos não podem mesmo faltar.
E nas outras são prescindíveis?
Depende. Vamos imaginar que uma pessoa vem fazer um exame, como uma endoscopia ou broncoscopia, e cria aerossóis, ou seja, ao respirar ou espirrar pode infetar a pessoa que está a fazer esse procedimento. Quando sabemos que é possível que o doente possa contagiar o operador, é necessário que os profissionais se equipem. Como já tivemos um ou outro caso que não correu bem, atualmente quando certos procedimentos podem levar ao aparecimento de aerossóis testamos o paciente na véspera ou na antevéspera do tratamento. Não apenas os doentes oncológicos, mas também quando houver procedimentos de risco como estes.

▲ O Santo António recebeu o primeiro doente de Covid-19 em Portugal: era um ex-médico do hospital
JOÃO SARAMAGO/OBSERVADOR
Marta Temido, ministra da Saúde, disse que “nada será como antes”. Concorda com esta afirmação?
Talvez seja uma previsão arriscada. É provável que venhamos a ter uma segunda vaga desta infeção lá para o fim do ano e, portanto, as medidas adotadas de isolamento e de distância social serão retomadas. Esta pode ser uma grande oportunidade para reequipar e financiar melhor os hospitais e o Serviço Nacional de Saúde (SNS). Acho que o SNS tem sido exemplar na resposta que tem dado, dentro daquilo que lhe é possível, mas os profissionais têm que ser tratados de uma outra forma.
Como assim?
Nos últimos anos, por circunstâncias que por vezes são alheias ao país, a nossa política apertou muito o SNS. A resposta tem sido exemplar porque os profissionais de saúde têm uma grande missão que é tratar os doentes, é por isso que arriscamos todos os dias. Esse sentimento ultrapassa todos os riscos, mas merecemos trabalhar de outra maneira e com outros meios. Nós não tínhamos ventiladores, se isto descambasse teríamos muitíssimos problemas. Os ventiladores chegaram agora, há 15 dias passámos o pior momento sem eles. Conseguimos dar a volta porque felizmente os números portugueses não estouraram com os nossos meios e recursos. É muito difícil o que os nossos colegas italianos fizeram ao decidir que não dão um ventilador a um homem com 80 anos porque há um de 50 que precisa. Isto é complicadíssimo para qualquer um de nós. Temos de ter um SNS que esteja adequado e apetrechado porque estes cenários podem aparecer de vez enquanto. Se não estivermos preparados, seremos engolidos pela voragem destas infeções.
Se o investimento no SNS fosse outro, a resposta seria necessariamente diferente?
Sim, sem dúvida. Nós temos os ventiladores necessários, mas o problema é o que vai acontecer a seguir. Em Itália e em Espanha tem havido problemas sérios pela falta de equipamentos. O SNS português é considerado bom lá fora, mas os profissionais precisam de ser motivados e ao mesmo tempo os hospitais têm que trabalhar com outros meios e outros financiamentos. Anda sempre tudo a ver se vem um milhão para aqui ou um milhão para acolá.
Como se motiva uma equipa quando há profissionais infetados?
Este não é um vírus mansinho, tem muitas complicações. As pessoas respeitam-no, mas têm receio de serem infetados, o que é normal. Adotámos algumas medidas, como avaliar a temperatura dos profissionais antes e depois do serviço ou distribuir inquéritos para despistar possíveis sintomas. Felizmente, tivemos poucos casos de colegas que ficaram infetados e que precisassem de internamento. A maioria vai para casa durante 15 dias e depois faz novamente o teste, se for negativo retomam o trabalho.
Qual foi a situação mais difícil com que já teve que lidar desde que a pandemia começou?
O mais difícil foi nos primeiros dias ver entrar cada vez mais doentes e alguns não resistirem. Isso é sempre difícil para um médico e, creio, para qualquer profissional de saúde. Estamos aqui para fazer viver as pessoas, seja alguém com 50 ou 100 anos. Tivemos um doente com 101 anos que acabou por falecer. Quando ele entrou pensámos: o que podemos fazer? Perder doentes custa muito, principalmente quando nos são próximos e nossos amigos. Já tivemos alguns funcionários internados, poucos, mas tivemos. Quando a situação deles se agrava custa particularmente. Ver uma pessoa que é importante no hospital, que é nosso parceiro no dia a dia, numa fase mais complicada dói. Custam todos, mas sobretudo aqueles que não conseguem completar o seu caminho e acabam por morrer. Não foi para isso que tirámos o curso, mas temos que saber viver com estas coisas.
Porque escolheu infeciologia?
É uma boa pergunta. Geralmente na medicina aplicamos tratamentos e não vemos os doentes curarem-se. Por exemplo, existem patologias psiquiátricas que são controladas, mas que o doente não tem cura para aquele problema. Quando entrei para infeciologia ela curava quase tudo, havia uma mortalidade relativamente baixa. Continua a ser uma área em que se o doente seguir o que eu indico melhora e isso sempre me interessou. No fundo, o que me fascina é poder ver os resultados.