Índice
Índice
Vítor Fonseca consegue nadar 3,8 km no mar, na baía de Cascais. Sem se secar, pega na bicicleta e pedala durante 180 km. O percurso é feito em 2 voltas de 90 km, junto ao mar e implica uma subida à serra de Sintra. Não satisfeito, ainda tem forças para correr 42,2 km. Esta é uma breve descrição da prova Ironman, que este profissional de saúde, asmático, espera poder repetir em outubro, em Cascais. Já têm uma no currículo e procura agora a segunda, depois do adiamento no ano passado. O médico, coordenador do Serviço de Pneumologia do hospital local é triatleta, prepara-se para competir nestas provas de resistência máxima, mas nem ele nem o país estavam preparados para três vagas de Covid-19, cada uma delas mais grave do que a anterior. “Houve uma má preparação. A nível superior, a preparação não foi a melhor para esta situação, apesar de em muitas entrevistas defenderem que houve”, diz em entrevista ao Observador.
Para Vítor Fonseca, a abertura no Natal foi um erro que contribuiu para a situação que estamos a viver. “Foi permitido e anunciado que seria uma prenda para os portugueses. São poucas as pessoas que recusam prendas e vimos a consequência que teve”, afirma. Especialista em doentes com insuficiência respiratória e a necessitar de ventilação, o médico admite que possam ocorrer problemas nas redes de fornecimento de oxigénio noutros hospitais do país, à semelhança do que aconteceu no Amadora-Sintra. No entanto, mostra-se tranquilo ao garantir que os hospitais estão atentos e a agir de modo a evitar que o cenário se repita.
Para corrermos o que falta desta ultramaratona Covid-19 precisamos da ajuda da vacina, mas Vítor Fonseca encontra também aqui erros e falta de planeamento. O coordenador do Serviço de Pneumologia do Hospital de Cascais explica que os médicos vão ter de preencher mais “um papel”, um formulário online para tornar os doentes elegíveis para a vacinação. “Numa altura em que tínhamos menos trabalho, poderia ter sido feita uma lista de doentes a serem chamados. Quando foi lançada a primeira norma da Direção-Geral da Saúde já estavam incluídos os doentes graves, mas não estava definido como seria feita a seleção. (…) Alguns problemas, que deviam ter sido preparados pela task force, estão a ser resolvidos em cima do joelho.”
Numa entrevista em que se faz o retrato da atual situação no Hospital de Cascais, o pneumologista fala ainda da polémica entre Ricardo Baptista Leite, médico e deputado do PSD, e Ana Catarina Mendes, líder da bancada parlamentar do PS, ao considerar que “houve alguma precipitação da parte” do colega. Segundo, Vítor Fonseca, o caso levou vários doentes a faltar a consultas e exames programados há meses. “Os doentes que necessitam [de vigilância] poderão morrer de outras causas [não Covid-19] e não foram por causa de uma notícia demasiado alarmista”, diz.
Neste último ano, pode dividir a sua atividade profissional em duas fases: uma antes e depois de agosto e outra num antes e depois de dezembro?
Tem sido um roda viva, desde que começou a pandemia. Uma montanha russa. Além da coordenação da Unidade de Pneumologia do Hospital de Cascais, tenho muitos anos de cuidados intensivos na minha carreira. Como havia o risco e tínhamos visto aquelas imagens de Itália e de Espanha, foi necessário ir para a UCI e estive lá 3 meses — março, abril e maio. Depois dessa primeira onda, que não foi tão má como esperávamos e olhando a posteriori, as coisas até correram bem, fui novamente para a pneumologia. Fizemos um esforço adicional, até dezembro, para recuperar tudo o que tínhamos parado. Aí começou a “estalar outra vez o verniz” com o desconfinamento na altura do Natal, apesar da maior parte da comunidade médica ter avisado que seria, de certa maneira, perigoso. Agora, com o acréscimo de um grande número de internamentos quer em UCI, quer em enfermaria, tivemos de parar novamente a nossa atividade em ambulatório — normal e programada — e mantivemos só as urgências. Tanto eu, como a minha equipa, voltámos para as enfermarias Covid-19. Vamos fazer uma fotocópia do ano anterior, e a partir de abril recuperar tudo o que se parou até agora.
Ouça aqui a entrevista na íntegra.
Sente que este pico foi mais exigente?
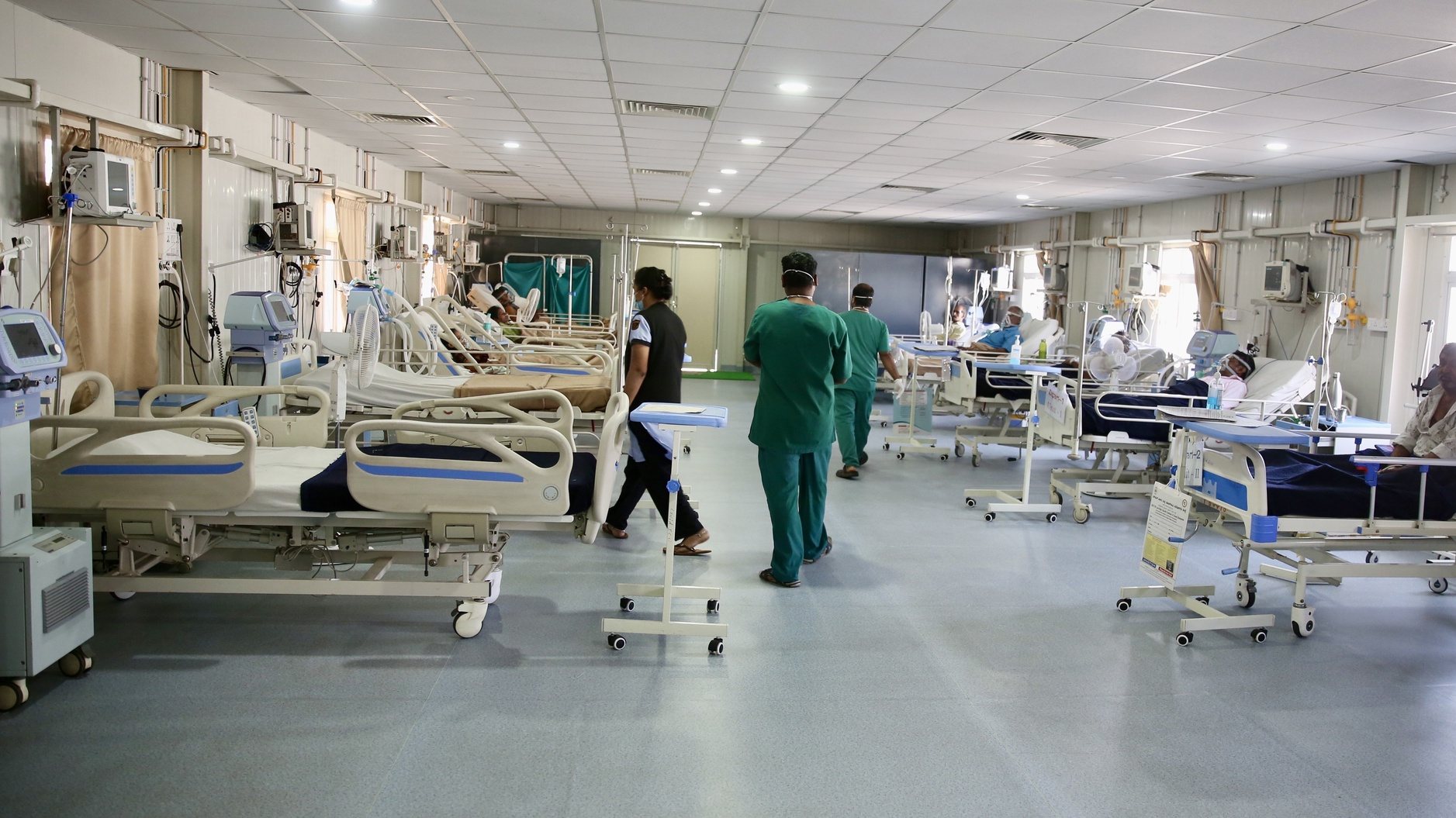
Os números assim o demonstram. Foi um pico muito exigente. Houve alguma preparação para uma segunda onda. Quando vamos ler os livros de estudo sobre das curvas pandémicas, sabíamos que ia haver uma segunda onda e houve, no entanto, ninguém estava à espera desta terceira em cima da segunda, que foi o que aconteceu. Tivemos uma segunda vaga que aumentou e depois diminuiu durante os meses de novembro e dezembro. Depois, a terceira onda — enxertada na segunda — provocou este pico e este acréscimo de doentes, o que tem sido muito problemático para os Serviços de Urgência (SU), internamentos e UCI. Neste momento, temos mais doentes internados em cuidados intensivos com Covid-19 do que tínhamos de camas em Portugal há cerca de um ano.
Quase o dobro?
Não chega bem ao dobro… tínhamos pouco mais de 500 camas no início de 2020 e, neste momento, já ultrapassamos muito o que era a capacidade normal (entrevista gravada a 4 de fevereiro: 863 internados em UCI). Isto demonstra o que foi feito no aumento de camas em enfermarias, em cuidados intensivos e também nos SU, onde se adaptou muita coisa para se poder ajudar esses doentes e manter algum do atendimento normal.
Houve ou não um bom planeamento para o inverno e para o que poderia acontecer?
Vou responder a quente e numa altura diferente iria responder… a frio (risos). Houve uma má preparação. A nível superior, a preparação não foi a melhor para esta situação, apesar de em muitas entrevistas defenderem que houve. Foram criadas camas e serviços, contudo, há certas situações que deveriam ter sido mais precavidas. E, agora, no campo da vacinação, também estamos com alguns problemas, que deveriam ter sido preparados pela task force e que estão a ser resolvidos em cima do joelho.
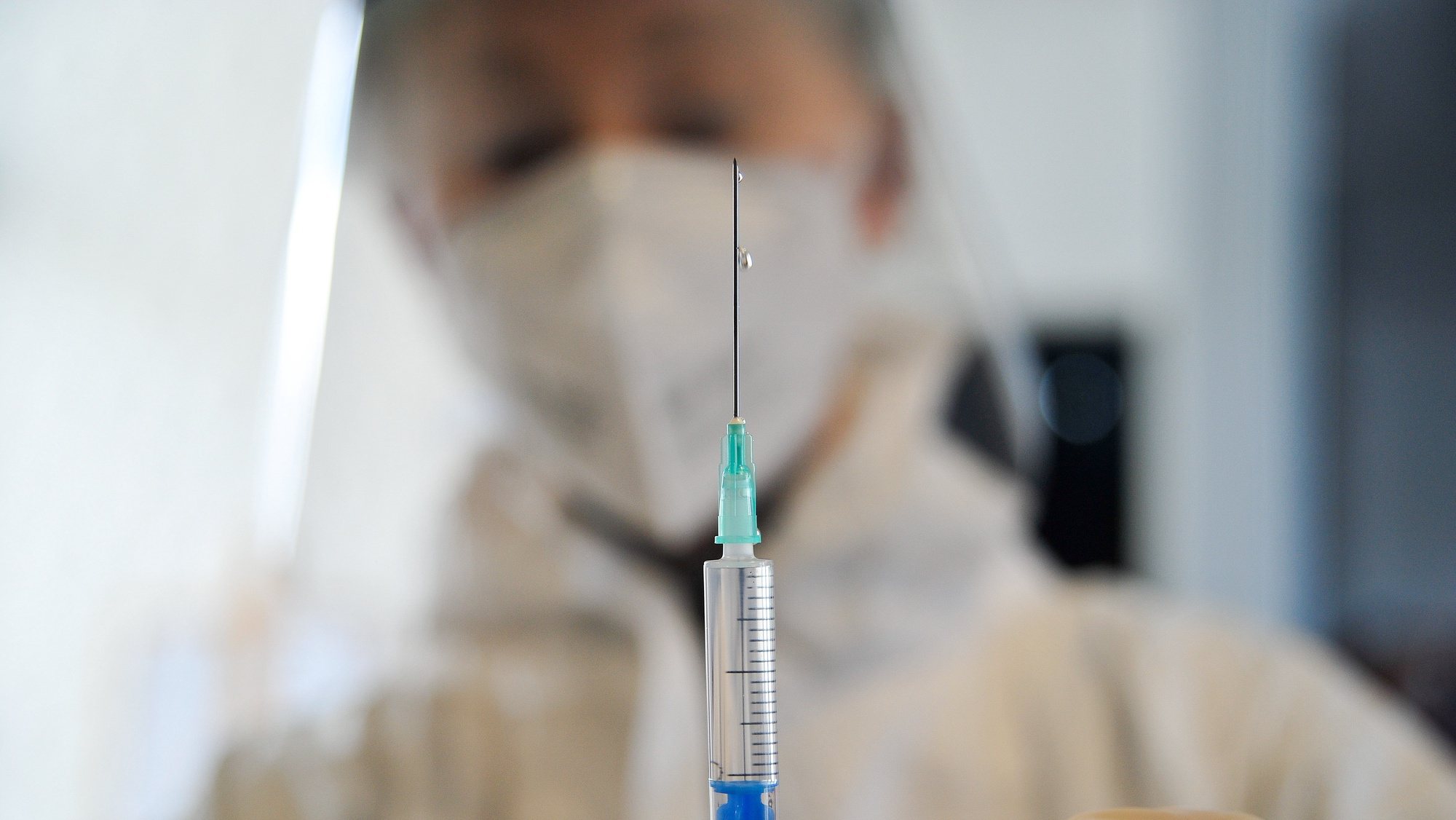
▲ Foram administradas cerca de 400 mil vacinas em Portugal até ao início de fevereiro, segundo dados do ministério da Saúde.
CARLOS BARROSO/LUSA
“Vamos inventando tempo para que os nossos doentes sejam devidamente vacinados”
Como é que avalia a forma como está a correr a vacinação?
Quando olhamos para os números de vacinação por 100 habitantes ou por mil habitantes, não estão maus. Contudo, ainda não estão bem definidas algumas situações, onde vão ser feitas as vacinas, por exemplo. Mesmo nós temos dificuldades em informar os nossos doentes e agora, temos um acréscimo de trabalho. Nós (pneumologistas) e os colegas de cardiologia temos muitos doentes incluídos na primeira fase — quando estamos sobrecarregados de trabalho quer na enfermaria Covid-19, quer na tentativa de manter o acompanhamento dos doentes não Covid — vamos ter trabalho suplementar: passar declarações para que os pacientes possam ser vacinados. Isso é algo que poderia ter sido feito previamente, porque sabíamos que a vacina havia de chegar.
Não foi feito porquê?
Nunca foi feito nada do género e se calhar, não foi pensado ou preparado. Todos os doentes de DPOC (Doença Pulmonar Obstrutiva Crónica), com oxigenoterapia e ventiloterapia mais graves, são incluídos na vacinação prioritária, e numa altura em que tínhamos menos trabalho poderia ter sido feita essa lista de doentes a serem chamados. Quando foi lançada a primeira norma da Direção-Geral da Saúde já estavam incluídos os doentes graves — insuficiência cardíaca grave e doença respiratória grave — já sabíamos isso, mas não estava definido como seria feita a seleção. E agora, em cima de uma terceira onda — com este número de internamentos em intensivos e enfermaria — somos sobrecarregados com um mais um “papel” [formulário online], típico da burocracia portuguesa. Como estamos com a atividade de ambulatório muito fechada, e queremos que os doentes não vão ao hospital, como é que resolvemos isto?
E como se resolve?
Muitos e-mails, muitas mensagens e à custa de trabalho extra. Olhar para a lista dos nossos doentes — que já conhecemos — e fazê-lo nas nossas horas de intervalo e de descanso…
Mas têm essas horas?
(Risos) Inventamos, como temos inventado as camas e todo o trabalho extra que tem sido feito. Se há um ano tínhamos pessoal preparado para 500 camas de UCI a nível nacional, foi necessário inventar mais pessoas para termos pessoal em número suficiente para suportar 800 camas de cuidados intensivos. Isso deve-se ao trabalho suplementar de muitos colegas e outros, que de forma voluntária ajudam a suportar os bancos das novas unidades. Basicamente, vamos inventando tempo para que os nossos doentes insuficientes respiratórios sejam devidamente vacinados, porque é importante para travar esta curva e de forma a protegê-los, senão vamos ter o trabalho a dobrar se ficarem infetados e forem para uma cama de hospital. É isso que queremos evitar.
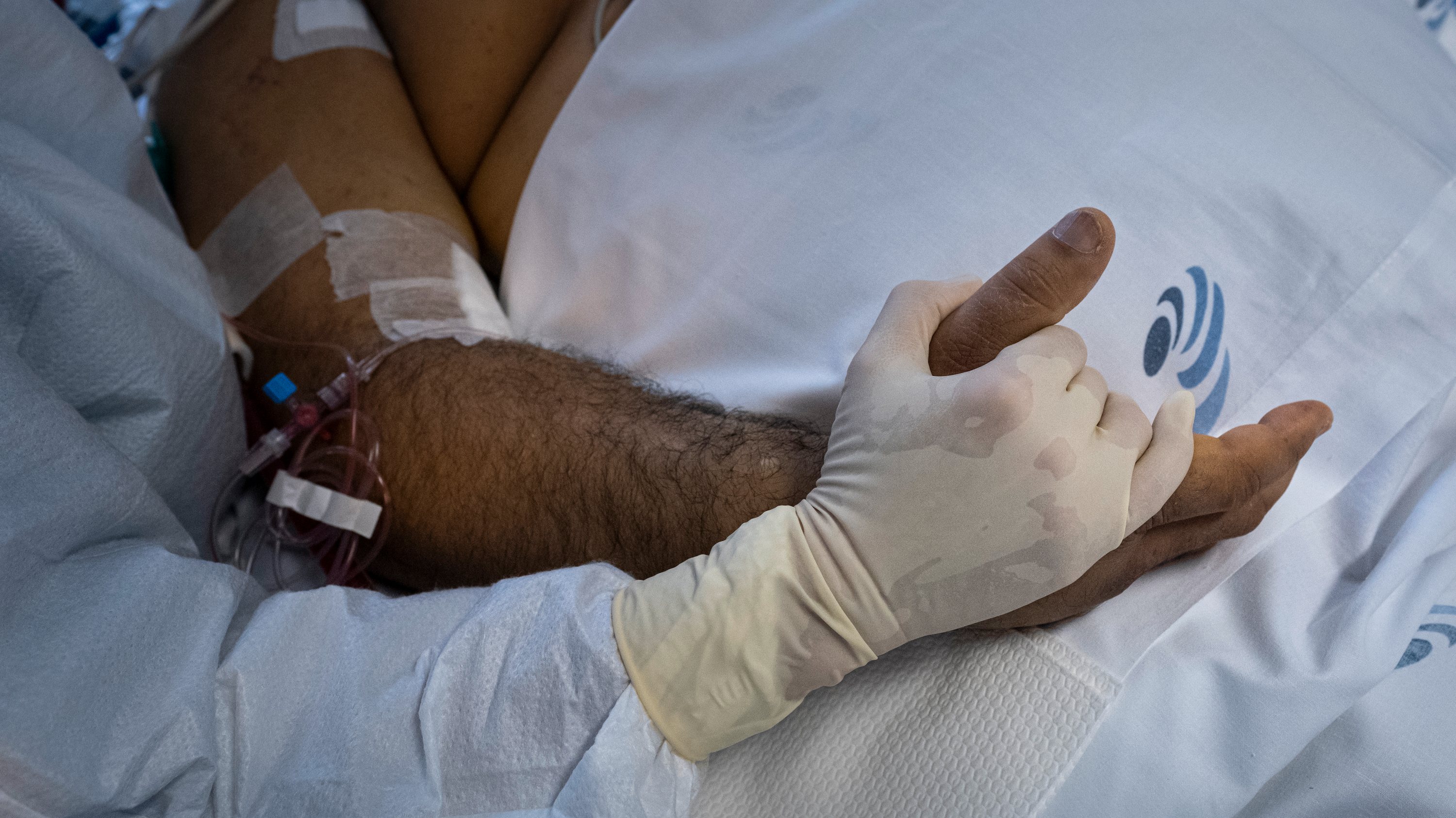
▲ Vítor Fonseca: "Não é fácil estar numa cama de hospital sabendo que o meu pai está no mesmo lugar, saber que faleceu com a mesma doença e que, eventualmente, poderei ser o culpado do contágio."
Leonel de Castro/Global Imagens
Vou usar um termo militar: como está nesta altura “o moral das suas tropas”?
Continua alto. Por incrível que pareça, há sempre o sentido de missão. Se me perguntar se muitos estão exaustos? Bastantes, entre médicos, enfermeiros e auxiliares. A exaustão, o cansaço é muito. Fala-se muito em burnout, mas para muitos, como eu, o pensamento é: “Vou preocupar-me com isso quando isto acabar.” Neste momento, não temos tempo para pensar nesse tipo de situação. Entre a primeira e segunda onda não parámos e tentámos recuperar o que estava perdido. E, agora, pergunta-me: e a seguir o que vai fazer? Vou recuperar os dois meses que estivemos parados para que os doentes sejam vistos e não fiquem muitos meses sem acompanhamento.
Mas espera que não se repita uma onda destas. O que é preciso fazer para isso não se repita?
Vacinar os doentes. Isso é primordial. É a única arma que temos para conseguir uma imunidade que nos permita retomar a vida “mais normal.” Não podemos esperar pela imunidade de grupo, senão vamos perder muita gente. Os números já são assustadores para uma parte da população e vão continuar nos próximos dias, como sabemos. Perante os casos positivos temos sempre um atraso de uma semana em relação aos internamentos, duas para cuidados intensivos e duas a três para o número de óbitos. Por isso, teremos ainda mais um mês de trabalho árduo, antes de pensarmos em retomar uma atividade normal a nível hospitalar.
Fatura do Natal: comparação dos números dos vários países mostra que quem não confinou piorou
“Natal foi permitido e anunciado que seria uma prenda para os portugueses. São poucas as pessoas que recusam prendas e vimos a consequência que teve”
Há pouco falou na questão do Natal. Foi um erro?
Sim. Foi alvo de alerta por parte da comunidade médica, inclusive, o bastonário da Ordem dos Médicos disse publicamente para se definir o número pessoas permitido nos ajuntamentos. É normal que uma população a quem é dito que “se pode juntar” e “organizar-se para ter um Natal quase normal”, por mais testes que se façam e cuidados que se tenham, sabemos que os ajuntamentos levam a uma propagação do vírus. Isto levou a que muitos, até com teste negativo — poderão ter sido feitos numa altura em que a carga viral não permitia a deteção —, acabassem por contagiar muitos familiares durante esse período e os números, duas semanas depois, começaram a subir drasticamente
E depois foi necessário correr atrás do prejuízo…
Exatamente. Uma coisa é quando definimos: Ano Novo, não há. Quem prevaricou cometeu um crime ou um erro. Agora, no Natal foi permitido e anunciado que seria uma prenda para os portugueses. São poucas as pessoas que recusam prendas e vimos a consequência que teve. Claro, a nova variante poderá ter tido aqui alguma implicação nesta terceira onda, mas houve uma tempestade perfeita: o ajuntamento e uma nova variante mais contagiosa. Isto provocou este crescimento exponencial e esta sobrecarga. Felizmente, não temos aquelas notícias como em Itália, mas a realidade a nível hospital é de muito trabalho, sofrimento e situações complicadas de resolver.
Que situações?
Imagine ter um familiar seu numa cama de hospital e não consegue contactá-lo, não consegue visitá-lo. Fica à espera que alguém lhe ligue para dar uma informação, mas essa pessoa — que tem o ónus de lhe dar essas notícias — tem mais 10 ou 20 doentes para ver. Entre ver doentes ou dar informação, claro que a nossa principal função é tratar os doentes e muitas vezes ficamos sem tempo para dar as informações, o que deixa as pessoas angustiadas. Não terem informações durante 24 ou 48 horas, não é fácil.
Esse distanciamento da família também prejudica a recuperação dos doentes?
Dificulta sempre, sobretudo nos doentes mais idosos. É sempre bom ver uma cara conhecida, que o anime e que o conheça. Tem havido vídeo-chamadas feitas por alguns grupos de voluntários, mas não chegam a todos os hospitais e, neste momento, temos nalgumas enfermarias dois e três elementos da mesma família internados. Recentemente, o pai de uma senhora internada em Cascais — que acompanhei e a quem tinha dado alta — tinha falecido nessa mesma enfermaria dois dias antes, por causa de terem estado juntos.
E como é que isso se gere?
Com apoio psicológico, com uma tentativa de apaziguar o sofrimento daquele doente. Explicar que não teve culpa, “são coisas que acontecem”. É muito complicado. Não são situações que uma pessoa consiga imaginar. Pondo-me no lugar desta senhora, não é fácil estar numa cama de hospital sabendo que o meu pai está no mesmo local, saber que faleceu com a mesma doença e que, eventualmente, poderei ser o culpado do contágio. Isto é muito complicado e acarreta um sentimento de culpa. Já começamos a detetar as questões psicológicas em alguns dos doentes pós-Covid, como o stress pós-traumático, sobretudo em doentes de cuidados intensivos.
▲ Vítor Fonseca: "Existe uma grande dispersão de partículas respiratórias para toda a zona envolvente à cama e somos os primeiros alvos daquele vírus"
TIAGO PETINGA/LUSA
Ajuda externa: “Estranho ser no hospital da Luz. Mas não nos cabe a nós decidir nem avaliar”
Chegou uma equipa de médicos alemães, que foi trabalhar para o Hospital da Luz, mas integrada numa parceria com o Amadora-Sintra. Era ali que esta equipa fazia mais falta?
Isso tem tem de ser decidido a nível superior e central: qual o melhor local para instalar as equipas estrangeiras. Sendo Amadora-Sintra o hospital com maior sobrecarga, atualmente, faz todo sentido que sejam colocados nessa unidade de saúde. O número elevado de doentes esteve na origem daquele acontecimento que foi noticiado [o problema do oxigénio]. Se seria no Hospital da Luz, se devia ser noutra instituição… isso é uma decisão central. Estranho ser no hospital da Luz. Mas não nos cabe a nós decidir nem avaliar. Queremos e agradecemos a ajuda. Estamos todos aqui para para tratar os doentes da melhor maneira, para que consigam voltar para casa.
E é preciso mais ajuda?
Qualquer ajuda, neste momento, é boa. Não podemos ser orgulhosos e dizer “não”. Na primeira onda, Itália teve ajuda da Alemanha e não só. Se neste momento estamos sobrecarregados, se vivemos numa comunidade europeia, em que, partilhamos uma moeda comum e fronteiras, porque não ter aqui um sistema comum de ajuda neste tipo de calamidades? Agora, precisamos de ter mecanismos próprios para nos auxiliarmos neste tipo de problemas. Voltamos à questão da programação. Temos de programar, ter planos alternativos, planos de contingência, e aqui não temos a desculpa do “sermos apanhado de surpresa”. Sabíamos que tínhamos uma pandemia e que havia risco de uma segunda e de uma terceira onda, como aconteceu. Devíamos ter estado mais preparados para prevenir ou reduzir o número de casos resultantes desta vaga (terceira), o que não foi feito e deveria ter sido feito mais precocemente. E estamos a pagar por isso.
Em relação às redes de oxigénio, são semelhantes em todos os hospitais? Aquilo que vimos no Amadora-Sintra poderá acontecer noutras unidades de saúde?
São questões técnicas, que não domino. Qualquer sistema de fornecimento de gás tem um teto máximo de pressão e de utilização. Isso é dimensionado tendo em conta o consumo médio de cada hospital. Estamos no inverno, em contexto pandémico, com doentes em UCI com níveis de débito de oxigénio muito elevados, e temos também doentes nas enfermarias com níveis de débito igualmente altos, isto sobrecarrega qualquer sistema, é inevitável. Até agora, só houve uma quebra num hospital…
Mas é possível que exista noutras unidades de saúde?
Possível é. Depois disso, várias instituições já se precaveram aumentando os fluxos de oxigénio ou melhorando a distribuição dos doentes pelos edifícios para evitar sobrecargas. Mas, se numa urgência entram mais 20 ou 30 doentes a necessitar débito de oxigénio no período noturno, é impossível em algumas horas conseguir montar um novo sistema ou aumentá-lo. Podem ocorrer picos em determinadas áreas consoante as cadeias de transmissão e os novos casos, que foi o que aconteceu no Amadora-Sintra. Registou-se um pico de afluência de doentes e de consumo de oxigénio, mas o sistema de saúde funcionou e rapidamente conseguiu transferir os doentes para outras instituições, mesmo que para longe — há doentes de Lisboa e Vale do Tejo transferidos para Vila Nova de Gaia, Porto, Madeira e Algarve.
E como se faz esse transporte? Porque estamos a falar de doentes com complicações graves.
São doentes selecionados, que são transportáveis para outras instituições. O tempo médio de permanência dos casos Covid-19 nas UCI é de 15 a 21 dias e os doentes demoram muito tempo a sair do ventilador — desmame na terminologia médica —, e a retomar a capacidade respiratória. Quando estão nesta fase, são doentes transportáveis. A transferência alivia a carga de trabalho e liberta camas para outros doentes agudos, que não podem ser mudados. Outra hipótese, são pessoas, que numa fase inicial, estejam relativamente estáveis e possam ser transportadas. A maior parte dos transportes tem sido feita pelo INEM. Existe sempre uma pré-seleção. Não é escolhido ao calhas.

▲ 53 doentes do Hospital Amadora-Sintra foram transferidos a 26 de janeiro para outras unidades de saúde, devido "um conjunto de constrangimentos na rede de fornecimento de oxigénio medicinal.”
FILIPE AMORIM/OBSERVADOR
“Na UCI de Cascais, todos os doentes estão abaixo dos 70 anos”
O Hospital de Cascais esteve associado a uma polémica que envolveu o deputado do PSD Ricardo Batista Leite e a líder parlamentar do PS, Ana Catarina Mendes. Essa polémica afetou o serviço no hospital ou os profissionais de saúde?
Não, não afetou o trabalho, nem as equipas e a mim também não. Julgo que houve alguma precipitação da parte do meu colega. Ele faz voluntariado na urgência Covid-19, em Cascais. Ricardo Baptista Leite é infecciologista e deve ter estado na urgência numa altura em que houve um maior pico. Não consigo dizer se o número de óbitos foi maior do que nos outros dias, mas acho que houve ali alguma precipitação nas notícias. Além do mais, não podemos criar alarmismo nas pessoas. O pânico não ajuda nisto.
Ajude-nos aqui a estabelecer a linha que separa a realidade, que se está a viver nos hospitais, e o que pode ser encarado como alarmista…
Temos a realidade que os números traduzem a nível das urgências, médicos, enfermeiros. Essa é a realidade matemática. Muitos doentes têm falecido, sobretudo, com idades avançadas, debilitados e com infeções respiratórias. Muitos desses óbitos acabam por acontecer nas enfermarias e nas UCI e não tanto nos SU. Muitos doentes nem sequer conseguem chegar às enfermarias, porque estão muito ocupadas e os serviços de urgência Covid-19 acabam por servir como uma espécie de antecâmara, onde ficam dois ou três dias até que haja uma cama livre, e aí há muitos óbitos e muitas pessoas muito debilitadas. A nossa função é também “não atirar um balde de gasolina para a fogueira”, temos de tranquilizar as pessoas. Dizer que estamos lá e a fazer o nosso trabalho reafirmando que a urgência não é uma câmara de morte. O que aconteceu nos dias seguintes, nas consultas programadas — doentes com insuficiência respiratória que deveriam ser vistos e tinham exames marcados há meses — foi que tivemos vários utentes que desmarcaram ou não apareceram devido a essas notícias. Isso é preocupante, porque os doentes que necessitam [de vigilância médica] poderão morrer de outras causas [não Covid-19] e não foram por causa de uma notícia demasiado alarmista. A nossa função enquanto médicos é tranquilizar, informar devidamente, não atenuar demasiado, ser realistas, ser frontais e dizer o que se passa.
Podemos esperar um aumento da mortalidade nos próximos meses de doentes não Covid? Porque não foram às consultas ou exames?
Sim. Já houve na primeira onda um acréscimo no número de óbitos e agora vamos ter outra vez um número superior de falecimentos por causas não Covid-19. Estamos a falar de doentes de enfarte e AVC, que têm receio e atrasam a ida à urgência e isso pode acarretar um risco superior de morte por atraso de tratamento. Ouvi recentemente a notícia da Sociedade Portuguesa de Oncologia, que fala em atraso no diagnóstico de cancros e isso vai acarretar um número acrescido de óbitos nos próximos meses e anos. Quando são diagnosticados estão em estados mais avançados e com menor probabilidade de cura.
Corremos o riso de ter de novo os hospitais sobrecarregados, agora, de doentes não Covid-19?
Nunca será uma coisa deste nível. Vamos ter maior número de óbitos, doenças mais complicadas por falta de exames, não alteração de medicação e pela sobrecarga dos profissionais de saúde. Não vai haver um acréscimo de internamentos, mas ao longo do ano vamos ter um aumento de mortalidade por outras causas não Covid-19. No início de fevereiro parámos as consultas programadas, só temos as urgentes. Tivemos de ir para as enfermarias ajudar os doentes internados com Covid-19. Muitas enfermarias de cirurgia e de outras especialidades foram alteradas para lidar com esta doença. Temos colegas de pneumologia, cardiologia, gastroenterologia e internos de outras especialidades a auxiliar, porque neste momento é necessário. Uma manta curta ou tapa os pés ou tapa a cabeça, não dá para tapar o corpo inteiro. Estamos a sofrer o desinvestimento no Serviço Nacional de Saúde ao longo dos últimos anos, nomeadamente, nos recursos humanos: médicos e enfermeiros, que emigraram e que agora eram muito importantes para cerrar fileiras. Temos de depender de alguma ajuda estrangeira para dar a volta à situação.
É pneumologista. Em relação a este SARS-CoV2, que está a sofrer mutações (como é normal nos vírus), qual é o seu pior receio?
É que haja uma mutação que origine um SARS-CoV3 e uma nova crise pandémica, mas a probabilidade disso acontecer é extremamente baixa. As novas variantes são adaptações do vírus de forma a conseguir melhor propagação, o que é normal para qualquer agente agressor. O vírus tenta infetar o maior número de pessoas no mais curto período possível e sem matar o hospedeiro. É o paradigma da variante inglesa: maior contagiosidade, sem aumento da mortalidade. O problema é que temos mais gente doente ao mesmo tempo e passamos de 20 para 200 doentes e não há sistema — como o nosso — que consiga suportar este tipo de pressão sobre os hospitais.
E a população já entendeu isso?
Não. Acho que a população não percebeu isso preto no branco. Não foi um confinamento geral. Atravesso a ponte 25 de Abril todos os dias para ir para Cascais e nota-se no trânsito que as pessoas ainda não perceberam muito bem…
Mas como? Porquê?
Enquanto em março foi um isolamento radical e fomos levantando as restrições, aqui foi ao contrário. Foi um confinamento por patamares, que se foi agravando e, de certa forma, muitas pessoas perderam o receio do vírus. Foi muito noticiado que era uma doença “dos velhos”, os mais idosos é que morriam e os mais novos não sofriam. No entanto, temos doentes de 30 anos ventilados. Só para ter uma ideia, na UCI de Cascais, todos os doentes estão abaixo dos 70 anos.
Isso é algo que não acontecia na primeira vaga?
No arranque eram doentes mais idosos, mas agora são cada vez mais novos.

▲ Vítor Fonseca: "Estava inscrito para o Ironman de Cascais do ano passado, que infelizmente foi desmarcado e espero fazê-lo agora em 2021, quase como comemoração do fim da pandemia."
O médico asmático que quer ser um “Ironman”
Tem medo do vírus? Já aprendeu a viver com ele?
Aprendi logo desde início e até poderia ter tido medo. Sou pneumologista, vejo muitos doentes diariamente com infeções respiratórias, que tossem no gabinete, vejo muitos narizes, gargantas e ausculto muitos pulmões e sou asmático. Na fase inicial fiquei um pouco na dúvida perante a perigosidade para os doentes respiratórios. Sempre considerei que a proteção era o principal e refugiei-me nisso — na fase inicial fui para os cuidados intensivos sem grande receio. Cumpri as regras e passei incólume até ser vacinado para o SARS-CoV2.
Já recebeu as duas doses?
Sim. Recebi a primeira no ano passado e a segunda há cerca de duas semanas.
Isso dá-lhe mais força para trabalhar?
Dá-me mais tranquilidade, mas não alterou muito o meu dia a dia. Continuo a usar sempre a proteção, como definido. Foi o que me protegeu, até agora, e também à maior parte dos colegas. Estamos a falar de doentes que estão entubados, ventilados, têm de ser aspirados, têm de ser manipulada a via aérea e mesmo em doentes em ventilação não invasiva também existe uma grande dispersão de partículas respiratórias para toda a zona envolvente à cama e somos os primeiros alvos daquele vírus. Há o caso grave do Dr. Jacques dos Santos — li a vossa reportagem em Santa Maria. Contagiou-se a salvar um doente. Na altura, não se sabia que o paciente era positivo e o médico ficou doente passado algum tempo. Foi numa fase muito inicial, em que não havia tantas medidas de proteção. Felizmente, conseguimos os EPI (equipamentos de proteção individual), que nos têm protegido. Apesar de tudo, o contágio nas áreas mais críticas tem sido menor. A maior parte das infeções entre os profissionais de saúde ocorre em momentos de distração.
“Tive de reaprender a andar. Era um peso morto, não conseguia virar-me na cama”
E há nova polémica sobre as máscaras. Qual é a sua opinião?
Quanto mais nível de proteção tiver melhor é a máscara. Não podemos cair no erro inicial de dizer que “não era necessário usar na rua” e, depois, já era preciso usar. Neste momento, não podemos dizer que uma FFP2 não é melhor do que uma máscara cirúrgica, porque sabemos que é. Veda melhor e tem um sistema de filtração mais eficaz, logo um doente fica mais protegido usando uma. Na minha consulta sim, recomendo. Agora, se vai haver um nível de produção suficiente para fornecer todas as pessoas, aí está o problema. Se houver grande procura e um baixo stock, nos hospitais vamos ter uma quebra de fornecimento e precisamos delas para cuidar das pessoas. Devemos ter uma utilização racional das máscaras, confinamento no domicílio e evitar saídas. Mas não por completo, a população idosa tem de sair, tem de se mexer, tem de andar, ir para zonas mais isoladas e usar uma máscara cirúrgica devido ao afastamento social. Agora, na necessidade de ir a um supermercado, não posso negar que uma P2 é claramente mais eficaz do que uma cirúrgica.
Temos feito esta pergunta a vários profissionais de saúde: já pensou naquele dia em que vai ter 24 horas de folga?
(Risos) Quando chegar esse dia vou logo marcar as minhas férias do ano passado, não tanto por mim — que também preciso de descanso —, mas mais pela minha família, que tem sofrido com isto. São menos horas que estou em casa, menos tempo com os meus filhos e com a minha mulher. Será mais para eles que vou pensar nessas férias. Esta pandemia também me prejudicou a prática desportiva e espero retomar algumas das minhas provas para voltar a uma vida normal.
Que provas?
Triatlo, sou triatleta amador. Muitas provas foram desmarcadas. Estava inscrito para o Ironman de Cascais do ano passado, que infelizmente foi desmarcado e espero fazê-lo agora em 2021, quase como comemoração do fim da pandemia. Espero cortar a meta num segundo Ironman na minha curta carreira de atleta.